L’ARTICOLO PIU’ IMPORTANTE SU COVID, MASCHERINE E VACCINI CHE TI SIA MAI STATO DATO DI LEGGERE – PIU’ DI 300 FONTI UFFICIALI –
SALVALO E CONDIVIDILO CON TUTTI GLI AMICI
GUARDA LA NOSTRA BIO E EFFETTUA UNA DONAZIONE
Durante la pandemia di COVID-19 (2020-2023), i governi di tutto il mondo hanno implementato una serie senza precedenti di interventi non farmaceutici (NPI) per controllare la diffusione del SARS-CoV-2. Dall’inizio del 2021, a questi si sono aggiunti importanti programmi di vaccinazione contro il COVID-19 a livello di popolazione, spesso utilizzando la nuova tecnologia mRNA/DNA, sebbene alcuni Paesi abbiano utilizzato vaccini tradizionali. Sia gli NPI che i programmi vaccinali erano apparentemente giustificati da proiezioni modello altamente preoccupanti su come la pandemia avrebbe potuto progredire in loro assenza. Gli sforzi per ridurre la diffusione di disinformazione durante la pandemia hanno fatto sì che le diverse opinioni scientifiche su ciascuno di questi aspetti ricevessero inevitabilmente un peso non uniforme. In questa revisione prospettica, basata su una collaborazione multidisciplinare internazionale, identifichiamo i principali problemi in molti aspetti di queste politiche contro il COVID-19 durante la loro attuazione. Mostriamo come ciò abbia comportato impatti negativi per la salute pubblica, la società e il progresso scientifico. Pertanto, proponiamo sette raccomandazioni per ridurre tali conseguenze negative in futuro.
Nel dicembre 2019, un focolaio di pazienti con una nuova malattia respiratoria acuta è stato identificato a Wuhan, nella provincia di Hubei, in Cina [ 1 ]. L’agente infettivo che causa questa malattia è stato chiamato “sindrome respiratoria acuta grave coronavirus 2” (SARS-CoV-2) e la malattia respiratoria ad esso associata è stata soprannominata “malattia da coronavirus 2019” (COVID-19) [ 2 ].
Le prime stime sulla gravità del COVID-19 erano altamente allarmanti. Nel frattempo, i rapporti sulla trasmissibilità del virus erano preoccupantemente elevati: infatti una serie di casi ha stimato che il 41% dei casi fosse nosocomiale, derivante dalla trasmissione associata all’ospedale [ 1 ]. Successivamente è stato stimato che l’incidenza di affaticamento post-virale e altre sequele post-infezione (soprannominate “COVID-19 lungo” quando associate al COVID-19) fosse 1,4-2 volte maggiore rispetto all’influenza [ 3 ].
La preoccupazione a livello mondiale è aumentata rapidamente con l’identificazione di casi in altre parti del mondo [ 4 ]. L’11 marzo 2020, l’Organizzazione Mondiale della Sanità (OMS) ha dichiarato l’esistenza di una pandemia globale di COVID-19, o “Emergenza di Sanità Pubblica di Interesse Internazionale” [ 5 ].
Le proiezioni dei modelli computerizzati basate su queste prime stime erano allarmanti. Prevedevano che, a meno che non fossero stati implementati urgentemente interventi importanti, la maggior parte della popolazione sarebbe stata infettata entro pochi mesi, sovraccaricando la capacità ospedaliera e causando molti decessi [ 6 ]. In risposta a queste proiezioni dei modelli, i governi di tutto il mondo hanno rapidamente implementato una serie senza precedenti di “interventi non farmaceutici” (NPI) [ 7 – 12 ], ad esempio, misure di permanenza a casa in uno sforzo disperato per ridurre urgentemente la diffusione del virus. I governi hanno modificato il rigore degli NPI durante la pandemia, a volte introducendo nuove misure (ad esempio, l’uso delle mascherine è stato introdotto solo a metà del 2020) o aumentandone il rigore, ma altre volte, rimuovendo o riducendo la portata di queste misure.
All’inizio del 2021, diverse aziende farmaceutiche hanno annunciato di aver sviluppato con successo vaccini contro il COVID-19 sicuri ed efficaci nel prevenire la malattia sintomatica da COVID-19 [ 13 – 15 ]. Molti paesi hanno avviato programmi di vaccinazione, in genere iniziando dagli operatori sanitari e dagli anziani, ma estendendoli poi all’intera popolazione. Per massimizzare la percentuale di popolazione vaccinata, molti governi hanno introdotto politiche e strategie nel corso del 2021 e del 2022 incoraggiando le persone a vaccinarsi e scoraggiando le persone dal rimanere non vaccinate [ 16 ].
Sebbene molti paesi avessero raggiunto livelli elevati di vaccinazione contro il COVID-19 entro la metà o la fine del 2021, l’incidenza del COVID-19 è continuata sia tra i vaccinati (“casi di rottura”) che tra i non vaccinati [ 17 – 20 ]. Tuttavia, molti hanno ipotizzato che – anche se i vaccini potrebbero essere meno efficaci contro la prevenzione dell’infezione di quanto inizialmente pensato – potrebbero potenzialmente ridurre la gravità della malattia e/o le probabilità di morte [ 18 , 21 , 22 ]. Pertanto, i programmi di vaccinazione a livello di popolazione sono continuati e le persone precedentemente vaccinate sono state incoraggiate a prendere ulteriori dosi di “richiamo” [ 16 , 18 , 19 ].
Infine, il 5 maggio 2023, l’OMS ha dichiarato che, sebbene il COVID-19 fosse “qui per restare”, non costituiva più un’“emergenza sanitaria globale” [ 23 ]. Pertanto, nelle settimane e nei mesi successivi, i governi che non lo avevano ancora fatto hanno proceduto a revocare gli NPI rimanenti o i requisiti sui vaccini.
Da quando è stata resa pubblica questa dichiarazione, il mondo sta ancora cercando di fare i conti con le conseguenze sia della pandemia che delle risposte ad essa. Tuttavia, a nostro avviso, esistono già dati e prove sufficienti per dimostrare che ci sono state significative opportunità di miglioramento per quanto riguarda quest’ultima, ovvero il modo in cui il mondo ha risposto collettivamente alla pandemia di COVID-19.
In effetti, durante la pandemia, ognuno di noi ha sollevato serie preoccupazioni su almeno un aspetto del pensiero generale che apparentemente ha sostenuto le risposte al COVID-19. Abbiamo anche osservato un numero crescente di articoli i cui risultati contraddicono molteplici affermazioni risalenti alla fase iniziale della pandemia. Ciò suggerisce che la scienza non fosse così definitiva come si affermava all’epoca [ 24 – 27 ]. Siamo anche allarmati dal modo in cui la scienza è stata eccessivamente legata alla politica durante la pandemia, limitandone la flessibilità. Con il senno di poi, possiamo vedere che una vera indagine scientifica su questioni di ricerca complesse e sfaccettate è stata inavvertitamente compromessa dall’obiettivo inizialmente lodevole di “combattere la disinformazione scientifica” [ 28 – 30 ].
Pertanto, ci auguriamo che in futuro la comunità scientifica e medica, i decisori politici e il pubblico in generale possano riconoscere maggiormente che molte delle politiche seguite durante la pandemia potrebbero: a) aver avuto gravi difetti; b) aver comportato presupposti errati; o c) essere state semplicemente sbagliate.
Notiamo che spesso preoccupazioni e/o avvertimenti espliciti su vari aspetti di queste politiche erano già stati pubblicati nella letteratura scientifica, ovvero facevano parte della scienza pubblicata disponibile all’epoca. Proseguendo nella lettura, potrebbe essere utile controllare le date di pubblicazione dei vari riferimenti citati: molte preoccupazioni/avvisi sono stati pubblicati all’inizio della pandemia o addirittura prima della pandemia. Tuttavia, sebbene a posteriori sia stato dimostrato che queste preoccupazioni e avvertimenti avevano una certa validità, all’epoca spesso sono rimasti inascoltati o sono stati ignorati.
Siamo consapevoli che il numero di affermazioni e contro-affermazioni avanzate da diversi gruppi durante la pandemia è stato spesso schiacciante. Inoltre, vogliamo sottolineare la natura multidisciplinare dei dibattiti scientifici sulle diverse misure di risposta al COVID-19. Gli esperti di una disciplina pertinente spesso possedevano competenze che avrebbero potuto migliorare le valutazioni dei loro colleghi di altre discipline pertinenti. Tuttavia, il flusso di conoscenze tra esperti di diverse discipline è stato limitato.
Nel frattempo, i decisori politici competenti si affidavano essenzialmente a un piccolo sottoinsieme di esperti, ad esempio i membri dei vari gruppi consultivi scientifici utilizzati dai governi. Ciò limitava ulteriormente il flusso di conoscenze che raggiungeva i decisori che in ultima analisi attuavano le risposte politiche.
Per queste ragioni, i decisori prendevano decisioni “basate sulla scienza” basandosi su un sottoinsieme limitato delle conoscenze scientifiche disponibili all’epoca. Anche se le conoscenze scientifiche si sono accumulate durante la pandemia, il flusso di queste conoscenze ai decisori è stato altrettanto limitato.
In questo senso, forse possiamo comprendere retrospettivamente perché gran parte della scienza seguita dai decisori politici sia stata poi contraddetta da altre ricerche scientifiche. Tuttavia, a prescindere dalle ragioni per cui le varie politiche siano state attuate, è importante indagare quali insegnamenti si possano trarre per le future politiche di sanità pubblica dal modo in cui è stata gestita la pandemia di COVID-19.
Pertanto, in questo articolo evidenziamo quelli che riteniamo essere stati i maggiori problemi in quattro aspetti principali della gestione della pandemia di COVID-19:
1. L’eccessivo affidamento sui modelli COVID-19 senza un’adeguata valutazione empirica
2. Valutazione critica insufficiente degli interventi non farmaceutici (NPI)
3. La valutazione incoerente dei diversi interventi farmaceutici proposti (PI)
4. Il rifiuto involontario di valide prospettive scientifiche come “disinformazione”
Questo articolo è stato redatto da ricercatori di diverse discipline, tra cui immunologi, epidemiologi, virologi, operatori sanitari pubblici, patologi, professionisti del settore medico, analisti di dati, economisti, metodologi della ricerca, psicologi, medici e sociologi. Ognuno di noi ha prospettive diverse su molti degli argomenti che discuteremo (ad esempio, l’efficacia relativa di alcuni protocolli farmacologici riadattati o l’utilità degli attuali modelli matematici per il COVID-19), nonché competenze diverse. Riteniamo che questa collaborazione multidisciplinare tra ricercatori con prospettive diverse ci offra una valutazione più olistica.
D’altra parte, riconosciamo che altri ricercatori non sono d’accordo con noi: se le nostre opinioni fossero già universalmente condivise e comprese, non avremmo bisogno di scrivere questo articolo. Pertanto, in quanto segue, il lettore dovrebbe ricordare che stiamo presentando le nostre opinioni scientifiche e non pretendiamo di parlare a nome dell’intera comunità medica o scientifica.
La nostra analisi esamina collettivamente le risposte globali comuni a più paesi, sebbene, quando appropriato, prenderemo in considerazione i casi di singoli paesi o regioni che hanno adottato un approccio notevolmente diverso da altri paesi. Ad esempio, gli NPI adottati ufficialmente dalla Svezia sono stati ampiamente riconosciuti come diversi da quelli dei paesi vicini [ 31 – 33 ] e i vaccini cinesi contro il COVID-19 non utilizzavano la nuova tecnologia mRNA/DNA utilizzata da molti paesi. Ciò significa che la nostra analisi è una panoramica “d’insieme” delle risposte di sanità pubblica implementate a livello globale, ma l’implementazione esatta di queste risposte generali spesso variava nei dettagli. Ad esempio, molti paesi hanno implementato alcune forme di politiche di “prova di vaccinazione”, ma le politiche esatte spesso differivano tra i paesi, ad esempio, vedere la tabella 1 in Bardosh et al. [ 16 ]. Ricerche future potrebbero approfondire i dettagli delle sottili differenze derivanti dal modo esatto in cui ciascuna di queste risposte è stata implementata nei singoli paesi.
Lezioni politiche da imparare dalla pandemia di COVID-19
Problema 1: l’eccessivo affidamento sui modelli COVID-19 senza un’adeguata valutazione empirica
“Se metti delle sciocchezze in un computer, non ne esce altro che sciocchezze. Ma queste sciocchezze, essendo passate attraverso una macchina molto costosa, vengono in qualche modo nobilitate e nessuno osa criticarle.” – Pierre Gallois (1911-2010) [ 38 ]
Fin dall’inizio, i modelli epidemiologici matematici hanno fornito la base fondamentale e la logica per la maggior parte delle risposte governative alla pandemia [ 6 , 39 – 48 ].
1. L’abbandono iniziale dei piani pandemici esistenti [ 49 ] e la rapida sostituzione con una nuova serie ad hoc di interventi non farmaceutici senza precedenti (e in gran parte non testati) [ 7 , 12 , 50 ] sembrano essere stati interamente basati su profonde preoccupazioni per le allarmanti proiezioni modello fornite ai governi [ 43 , 47 ] che prevedevano che milioni di morti si sarebbero verificati a meno che non fossero stati implementati urgentemente importanti NPI [ 6 ].
2. Durante la pandemia, le decisioni sull’opportunità di aumentare o diminuire il rigore degli NPI sono state spesso fortemente influenzate dagli scenari modello previsti che si sarebbero verificati se il rigore degli NPI fosse stato ridotto [ 39 – 42 , 46 , 51 , 52 ].
3. La logica di salute pubblica per l’implementazione di programmi di vaccinazione a livello di popolazione (in contrapposizione all’offerta di vaccinazioni volontarie a individui o a specifici segmenti a rischio della popolazione) si basava su scenari modello di cosa sarebbe successo se il rigore dell’NPI fosse stato ridotto prima che la stima della “soglia di immunità di gregge” fosse stata superata attraverso la vaccinazione di massa [ 6 , 44 , 52 – 54 ].
4. Le valutazioni dell’efficacia sia delle NPI [ 7 , 10 , 12 , 55 – 58 ] che dei programmi di vaccinazione [ 59 , 60 ] si basavano principalmente su confronti tra quanto era accaduto e “scenari controfattuali” di ciò che i modelli si aspettavano che accadesse in assenza di queste politiche.
Riteniamo che i modelli matematici e informatici possano spesso essere strumenti epidemiologici molto utili e che gli scenari di modellazione possano essere particolarmente utili nelle fasi iniziali di un’epidemia [ 61 , 62 ]. Tuttavia, siamo preoccupati per l’ eccessivo affidamento fatto sui risultati di modellazione per le politiche COVID-19 [ 39 – 42 , 46 , 51 ].
Abbiamo anche trovato problematico il fatto che ad alcuni modelli che fornivano una gamma di scenari plausibili e/o scenari meno allarmanti [ 51, 63–68 ] fosse apparentemente dato meno peso [ 69–72 ] rispetto alle proiezioni più allarmanti [ 43 , 47 , 48 ].
La nostra preoccupazione principale, tuttavia, è l’assenza di meccanismi che consentano di valutare continuamente l’affidabilità dei modelli utilizzati. Come ha spiegato Box (1979), “tutti i modelli sono sbagliati, ma alcuni sono utili” [ 73 ]. Tuttavia, a meno che i modelli non vengano continuamente testati rispetto alla realtà, è difficile identificare quelli utili.
In questa sezione spiegheremo queste preoccupazioni in dettaglio.
Inadeguatezza del modello matematico SIR degli anni ’20 per il COVID-19
All’inizio del XX secolo, Kermack e McKendrick (1927) svilupparono un utile modello matematico per descrivere la progressione di un’epidemia, chiamato modello “Suscettibile/Infetto/Guarito (SIR)” [ 74 ]. Questo modello è un insieme di equazioni matematiche (equazioni differenziali) che suddivide la popolazione in suscettibile (S), infetto (I) e poi guarito (R) o morto. Offriva una spiegazione su come un’epidemia di una malattia altamente infettiva potesse concludersi prima che tutti nella comunità fossero stati infettati [ 74 ].
Sebbene il modello SIR originale sia stato proposto nel 1927 nell’era pre-informatica, è anche molto adatto ad essere risolto da metodi analitici più moderni [ 45 , 61 , 62 ]. Potrebbe anche essere facilmente adattato per includere compartimenti aggiuntivi come una popolazione esposta (E) che non era ancora infettiva, portando al modello SEIR correlato. Pertanto, il framework SIR, o i suoi derivati, dominano ancora il campo della modellazione epidemica. In effetti, la maggior parte dei modelli COVID-19 pubblicati durante la pandemia ha utilizzato una qualche implementazione di questo framework SIR/SEIR [ 75 ] compresi quelli utilizzati per consigliare i governi [ 39 – 46 ].
Alcuni modelli COVID-19 hanno utilizzato anche modelli basati su agenti computazionalmente costosi basati sul framework SIR/SEIR, ad esempio, Regno Unito e Stati Uniti [ 6 , 43 ]; o Austria [ 44 ], ma la maggior parte degli studi ha utilizzato modelli più semplici basati sulla media della popolazione, ad esempio, Stati Uniti [ 76 ]; Canada [ 77 ]; Irlanda [ 45 ]; Spagna e Italia [ 78 ].
Nella Figura 1 , spieghiamo le caratteristiche principali del quadro SEIR di base e dimostriamo come ha portato a proiezioni iniziali allarmanti [ 39 – 46 , 76 – 78 ] quando applicato alla pandemia di COVID-19:
a. Il modello SIR/SEIR predefinito presuppone che il 100% della popolazione inizi nel compartimento suscettibile, ma con il progredire dell’epidemia tutti coloro che sono esposti al virus passeranno attraverso ciascuno dei compartimenti fino a quando non saranno guariti (o moriranno): S→E→I→R.
b. Un parametro chiave per il modello è il “numero di riproduzione di base”, R0 , una costante teorica che rappresenta il numero medio di persone suscettibili che ogni persona infetta infetterebbe in una popolazione suscettibile al 100%. Se R0 >1,0, il numero di persone infette inizierà ad aumentare esponenzialmente nel tempo; e più alto è R0 , più rapido sarà il tasso di crescita.
c. Tuttavia, il modello prevede che, con il progressivo recupero del numero di persone, ogni nuova persona infetta incontrerà in media meno persone ancora suscettibili. Pertanto, il “numero di riproduzione effettivo”, R e (talvolta R t ), diminuisce nel tempo.
d. Quando R e scende a 1, il numero di persone infette nella popolazione smette di aumentare, segnando il picco dell’epidemia. Questa è chiamata “soglia di immunità di gregge” (HIT).
e. Il modello prevede che l’epidemia continuerà, seppur a un ritmo sempre più lento, fino al raggiungimento della “dimensione finale dell’epidemia” (FSE).

(a) , il numero di riproduzione di base R
0 (b) , il numero di riproduzione effettivo R
e (c) , l’immunità di gregge
(d) . Il modello Suscettibile/Esposto/Infettivo/Guarito utilizzato per stimare la dimensione finale dei valori epidemici
(e) e le proiezioni per i primi 300 giorni
(f) nella figura sono stati tratti dal modello sviluppato per l’Irish Epidemiological Modelling Advisory Group da Gleeson et al. 2022 (scaricato da
https://github.com/obrienjoey/ireland_covid_modelling ;
Ultimo accesso 24/05/2022) [ 45 ].
Anche ora, non è ancora chiaro quale sia l’ R 0 medio del COVID-19 [ 79 , 80 ]. Tuttavia, molte delle prime stime suggerivano valori compresi tra 2 e 6. Pertanto, come si può vedere dalla Figura 1F , le implicazioni delle proiezioni del modello erano altamente allarmanti. Prevedevano che, in assenza di NPI o di un programma di vaccinazione a livello di popolazione, ci sarebbe stata un’importante ondata pandemica che avrebbe impiegato solo pochi mesi per infettare più del 70%-80% della popolazione. E al suo apice, fino al 10%-25% della popolazione si sarebbe ammalata contemporaneamente, travolgendo i servizi sanitari e devastando la società.
Quando prendiamo familiarità con le implicazioni di questo modello, possiamo capire perché così tanti modellatori fossero allarmati [ 39 – 46 , 76 – 78 ] e perché i decisori politici consigliati da questi modellatori avrebbero potuto facilmente condividere questo allarme. Tuttavia, mentre il modello SIR originale rimane un potente strumento epidemiologico utile [ 61 , 62 ], soprattutto per le malattie altamente infettive che si diffondono prevalentemente attraverso il contatto ravvicinato, ad esempio il morbillo, ci sono molteplici ragioni per cui queste proiezioni semplicistiche erano irrealistiche per la modellazione della pandemia di COVID-19 [ 39 – 42 , 46 , 51 , 61 , 63 – 66 , 81 ].
Trascuratezza della stagionalità dei coronavirus da parte della maggior parte dei modelli
La maggior parte dei modelli non ha considerato la possibilità di stagionalità [ 6 ], ad esempio, l’output grezzo dei modelli SEIR è in genere espresso in “numero di giorni dall’inizio dell’epidemia”, con alcune eccezioni [ 65 , 82 – 85 ]. Pertanto, il modello prevederebbe una sequenza temporale identica per la pandemia, indipendentemente dal fatto che l’epidemia sia stata modellata come iniziata a gennaio o a luglio.
I fattori esatti che contribuiscono alla stagionalità dei virus respiratori, inclusi l’influenza e i coronavirus, sono oggetto di ricerca e dibattito in corso. Per coloro interessati a “perché esiste la stagionalità”, consigliamo la revisione di Moriyama et al. [ 86 ] come buon punto di partenza. Notiamo inoltre che la stagionalità dei singoli virus varia tra i generi, ad esempio, si confrontino i diversi picchi stagionali degli alfa-coronavirus e dei beta-coronavirus in Dyrdak et al. [ 87 ]. Tuttavia, ai fini di questa discussione, il punto chiave è che il framework SIR predefinito non considera la possibilità di una componente stagionale.
Sebbene l’inizio della pandemia di COVID-19 sia stato in qualche modo atipico (iniziato nella primavera dell’emisfero settentrionale) e i casi siano stati identificati nei periodi estivi, è ora evidente che vi era una componente stagionale significativa nella dinamica della pandemia (soprattutto dopo aver tenuto conto dei cambiamenti nella capacità di test). Altri coronavirus umani della stessa famiglia del SARS-CoV-2 mostrano una forte stagionalità nella loro incidenza, raggiungendo un picco netto a metà inverno e avendo un’incidenza molto bassa durante l’estate [ 82 , 85–87 ] . Pertanto, diversi studi hanno suggerito fin dall’inizio che questa stagionalità nell’incidenza del coronavirus potrebbe anche influenzare le dinamiche pandemiche [ 82 , 85–91 ]. Altri non erano d’accordo e sostenevano che il SARS-CoV – 2 non dovesse essere trattato come altre infezioni “stagionali”, perché la stagionalità non poteva essere (esclusivamente) utilizzata per caratterizzare la progressione precoce della pandemia, ad esempio , focolai durante i periodi estivi e primaverili [ 4 , 92–95 ] . Tuttavia, sebbene questi punti escludano la stagionalità come unico fattore, la maggior parte dei paesi di latitudine media e alta ha sperimentato importanti ondate di SARS-CoV-2 durante i mesi invernali e notevoli riduzioni durante i mesi estivi, il che suggerisce che la stagionalità è almeno un fattore contribuente [ 88 , 96 – 99 ].
In linea di principio , il framework del modello SIR potrebbe essere adattato per tenere conto di questa componente stagionale [ 65 , 82–85 ]. Tuttavia, con alcune eccezioni [ 65 , 82–85 ] , ciò generalmente non è stato fatto. In alcuni casi, questa potrebbe essere stata una decisione esplicita, basata su studi che insistevano sul fatto che COVID-19 “non fosse stagionale” [ 4 , 92–95 ] , ma in genere gli studi che descrivono questi modelli [ 6 , 44 , 45 , 76–78 ] non hanno nemmeno discusso la possibilità di una componente stagionale.
La negligenza dei fattori stagionali è stata particolarmente degna di nota per il modello altamente influente [ 43 , 47 , 48 ] dell’Imperial College di Londra [ 6 ]. Questo modello per il Regno Unito e gli Stati Uniti era stato riproposto [ 6 ] da un modello precedente di un’ipotetica epidemia di influenza dalla Thailandia [ 100 ]. Nel materiale supplementare di quello studio, gli autori avevano giustificato esplicitamente la negligenza della stagionalità in quest’area perché, mentre la stagionalità potrebbe spiegare le ondate nei climi temperati, i suoi effetti non erano ancora chiari nelle aree tropicali [ 100 ]. Tuttavia, il modello per quello studio sulla Thailandia è stato successivamente riparametrizzato per uno studio sul modello di influenza negli Stati Uniti/Regno Unito, che a sua volta è diventato la base per il modello COVID-19 nel Rapporto 9, eppure gli autori hanno trascurato di riconsiderare la questione della stagionalità nel farlo [ 6 ].
Proiezioni fuorvianti di “One Wave” in assenza di interventi
Un difetto correlato del modello SEIR è che prevede che si verificherebbe una sola ondata dell’epidemia in assenza di qualsiasi intervento farmaceutico o non farmaceutico – vedi Figura 1. Questa ipotesi di fondo rappresenta una caratteristica così sorprendente del framework SEIR che i ricercatori spesso interpretano prematuramente la presenza di più ondate di un’epidemia come prova che gli interventi avevano temporaneamente appiattito la curva epidemica. Ad esempio, nella loro analisi della pandemia influenzale del 1918 nelle città statunitensi, Bootsma e Ferguson sembrano utilizzare l’esistenza di più ondate e il fatto che queste ondate fossero spesso di entità inferiore a quella prevista dal loro modello SEIR come prova conclusiva dell’efficacia relativa dei diversi NPI implementati da ciascuna città [ 101 ].
Pertanto, i modellisti hanno concluso prematuramente che qualsiasi deviazione dalla singola grande ondata prevista deve essere dovuta agli interventi governativi, vale a dire, inizialmente agli NPI [ 7 , 10 , 12 , 55-57 , 102 ], e successivamente ai programmi di vaccinazione [ 59 ]. Pertanto , tutti i cali nell’incidenza del virus sono stati automaticamente attribuiti agli interventi [ 7 , 10 , 12 , 55-57 , 59 , 102 ], anche se erano derivati dalla stagionalità dei coronavirus [ 88 , 96-99 ] o dalla dinamica naturale delle ondate epidemiche [ 68 , 103 , 104 ] o se l’onda aveva già raggiunto il picco prima che gli interventi fossero stati implementati [ 103-105 ] .
Non tenere conto dell’eterogeneità nella suscettibilità e nei contatti
Per semplicità, il modello SIR originale presupponeva esplicitamente che ogni persona nella popolazione incontrerà ogni altra persona con la stessa probabilità, come gli atomi in una miscela di gas e che hanno la stessa probabilità di essere infettati [ 61 ]. Pertanto, tutti sono effettivamente trattati come identici, indipendentemente da età, sesso, occupazione, posizione, stato immunitario, ecc. L’unica differenza tra gli individui è in quale compartimento si trovano in un dato momento dell’epidemia.
Sebbene questa approssimazione possa applicarsi bene a una piccola comunità, non si applica altrettanto bene a un intero paese, per non parlare dell’intera popolazione globale. Le persone di solito incontrano gli stessi familiari, colleghi di lavoro e vicini ogni giorno [ 61 ]. Inoltre, la socializzazione e la trasmissione delle malattie variano con l’età, perché i giovani tendono ad essere più attivi delle persone anziane [ 106 ]. D’altra parte, è probabile che l’infezione riduca il numero di contatti di un individuo, perché le persone che si ammalano di una malattia infettiva hanno maggiori probabilità di trascorrere del tempo a letto e fuori dalla circolazione [ 61 ]. Molte persone avranno anche familiarità con il concetto di eventi super-diffusori, in cui la trasmissione infettiva potrebbe teoricamente essere accelerata da grandi raduni [ 107 ].
I modelli “basati su agenti”, più costosi dal punto di vista computazionale, hanno affrontato parzialmente questa preoccupazione consentendo un’analisi geografica più sfumata in termini di contatti rispetto ai modelli più comuni basati sulla popolazione media [ 45 , 76 – 78 ], ad esempio, distinguendo tra aree rurali e urbane [ 100 ] e diversi comportamenti tra gruppi di età [ 6 , 44 ]. Tuttavia, spesso questi modelli erano stati calibrati per replicare i risultati complessivi dei modelli basati sulla popolazione [ 100 ]. Inoltre, ciò teneva conto solo di una piccola parte della variabilità da persona a persona nella trasmissione [ 108 ] e non teneva conto di alcuna eterogeneità nella suscettibilità, ad esempio, a causa dell’immunità crociata ad altri virus [ 109 ].
Diversi studi hanno dimostrato che i modelli che utilizzano un singolo R 0 medio per descrivere il numero medio di persone infettate da ciascuna persona (tassi di trasmissione) e le probabilità che un individuo esposto venga infettato (suscettibilità) possono essere irrealistici [ 65 , 66 , 106 , 107 ]. Al contrario, i modelli che consentono l’eterogeneità nella suscettibilità all’infezione o nella trasmissibilità dell’infezione possono ridurre drasticamente sia la soglia di immunità di gregge prevista ( Figura 1D ) sia la dimensione finale dell’epidemia (FSE) ( Figura 1E ) per una data ondata [ 65 , 66 , 106 , 107 ].
I modelli che tengono conto di questa eterogeneità non escludono la possibilità di ondate successive con l’evoluzione del virus [ 68 ]. Tuttavia, essi mostrano che la principale previsione allarmante del modello SEIR omogeneo standard descritto nella Figura 1 , secondo cui la stragrande maggioranza della popolazione sarebbe stata infettata entro pochi mesi in una singola ondata senza interventi, era errata fin dall’inizio.
Incongruenze nelle statistiche COVID-19 utilizzate per calibrare i modelli
Problemi distinti nella calibrazione e valutazione dei modelli sono emersi a causa delle incongruenze nel modo in cui l’incidenza del COVID-19 nella comunità è stata misurata nel tempo. La maggior parte dei modelli è stata adattata utilizzando i casi di COVID-19 o i decessi per COVID-19. Tuttavia, i metodi con cui entrambe queste metriche sono state misurate sono cambiati nel corso della pandemia [ 110 – 117 ].
In termini di “casi di COVID-19”, la percentuale della popolazione testata, la priorità dei test e le definizioni dei casi di COVID-19 sono cambiate drasticamente nel corso della pandemia [ 110 – 116 ]. All’inizio della pandemia, i test RT-PCR per identificare in modo affidabile SARS-CoV-2 erano ancora in fase di sviluppo [ 118 ] e la capacità di test era limitata. Pertanto, i test venivano spesso dati come priorità ai pazienti con i sintomi più gravi o agli operatori sanitari (per ridurre la diffusione nosocomiale negli ospedali) [ 111 , 119 ]. Anche la definizione del caso era inizialmente più rigorosa e basata più sui sintomi che sui risultati dei test [ 113 ]. Pertanto, i “casi” identificati erano inizialmente distorti dall’effetto “iceberg clinico” [ 119 , 120 ], ovvero molti di coloro che erano stati infettati potrebbero non essere stati rilevati perché non si erano presentati da un medico per la diagnosi e il trattamento.
Ciò ha portato a due importanti distorsioni nella modellazione delle prime ondate. In primo luogo, il numero reale di infezioni durante la prima ondata è stato sostanzialmente sottostimato [ 111 , 113–116 ] . Ciò ha inoltre comportato che le prime stime del tasso di mortalità per infezione (IFR) e dei rischi di ospedalizzazione fossero troppo elevate [ 1 , 63 , 111 , 112 , 121 ], poiché la maggior parte delle infezioni con sintomi lievi o addirittura assenti sarebbero rimaste non identificate [ 67 ].
Con l’aumento della capacità di test (e anche la temporanea diminuzione della domanda) dopo la prima ondata, le definizioni dei casi sono state allentate [ 113 ] e le priorità dei test ampliate. Pertanto, dalla metà del 2020, il numero di casi identificati è stato in parte funzione della capacità di test. Più test venivano effettuati, più casi potevano essere identificati. Ciò non significa che il numero di casi fosse semplicemente funzione della capacità di test. Il numero di test effettuati era funzione sia dell’offerta di test che della domanda di test [ 122 – 124 ]. Tuttavia, ciò significava che i numeri dei casi erano una metrica inaffidabile per studiare il corso della pandemia.
Ulteriori problemi nell’uso dei “numeri di casi” sono sorti perché i laboratori di analisi per il COVID-19 spesso utilizzavano soglie di ciclo (Ct) molto elevate, pari a 40 cicli o superiori, nel test RT-PCR per ridurre la possibilità di dare un falso negativo a un campione prelevato da una persona nelle fasi iniziali dell’infezione, ovvero quando la carica virale era ancora molto bassa. Ciò è stato utile in termini di strategie di contenimento perché il periodo infettivo per il COVID-19 sembra iniziare prima o al momento dell’insorgenza dei sintomi [ 125 ], ovvero prima che la persona infetta si renda conto di essere malata.
Il problema era che i “numeri dei casi” confondevano campioni positivi sia ad alto Ct che a basso Ct come identici, il che significa che molti dei “casi” identificati non erano né infettivi né sintomatici [ 126 – 130 ]. Pertanto, dalla metà del 2020, molti dei casi potrebbero essere stati completamente asintomatici e non infettivi, ma comunque trattati in modo identico ai casi sintomatici e infettivi [ 127 , 128 ]. Alcune soluzioni avrebbero potuto essere (a) includere il Ct per un risultato positivo [ 130 ]; (b) tornare a una definizione di caso che richiedeva anche sintomi [ 113 ]; (c) trattare provvisoriamente un “positivo” ad alto Ct come possibile pre-sintomatico (e consigliare la quarantena), ma seguire la persona prima di confermarla come “caso”.
Un parametro alternativo talvolta utilizzato per valutare la progressione della pandemia era il numero di decessi per COVID-19 [ 117 ]. Tuttavia, anche questo parametro era sorprendentemente incoerente, poiché alcuni pazienti risultati positivi al COVID-19 ma deceduti per altre cause venivano comunque conteggiati come “decessi per COVID-19”. Ad esempio, nel Regno Unito, i decessi venivano registrati per le persone decedute entro 28 giorni dal test COVID positivo o se il COVID-19 era stato inserito sul loro certificato di morte [ 117 ]. Pertanto, le statistiche sui “decessi per COVID-19” combinavano insieme “decessi per COVID-19”, “decessi in cui il COVID-19 era un fattore contribuente” e “decessi con COVID-19”, ovvero pazienti il cui decesso non aveva nulla a che fare con il COVID-19 ma che per coincidenza erano risultati positivi al COVID-19. Questa fusione di diverse cause di morte nei “decessi per COVID-19” ha reso difficile utilizzare queste statistiche sulla mortalità come parametro affidabile per monitorare la pandemia.
Nel frattempo, i test su tutti i pazienti ospedalizzati sono diventati rapidamente di routine per controllare le infezioni nosocomiali. Ciò era comprensibile dal punto di vista sanitario, ma ha spesso portato a confusione sulla progressione della pandemia, poiché i pazienti ospedalizzati risultati positivi al COVID-19 durante il ricovero venivano in genere conteggiati tra le statistiche dei “ricoverati in ospedale con COVID”, anche se il motivo del ricovero non aveva nulla a che fare con l’infezione da COVID-19 [ 131 – 133 ].
Oltre a generare incertezze riguardo (a) alla gravità dei rischi di morbilità e mortalità da COVID-19 e (b) all’entità relativa delle diverse ondate della pandemia nel tempo, le suddette incongruenze avrebbero anche introdotto errori in tempo reale nei dati inseriti nei modelli utilizzati per fornire consulenza ai governi sull’andamento della pandemia in ciascun Paese. Pertanto, vi sono molteplici ragioni per rafforzare la sorveglianza delle malattie infettive.
Sforzi insufficienti per valutare criticamente l’affidabilità delle proiezioni del modello
Una delle principali preoccupazioni relative all’eccessiva dipendenza dei decisori politici dagli scenari modello è la mancanza di meccanismi implementati per cercare di valutare l’accuratezza (o meno) dei modelli con l’avanzare della pandemia [ 39 – 42 , 46 , 51 ]. Ciò era particolarmente necessario dato che alcuni modelli fornivano una gamma di scenari plausibili e/o scenari meno allarmanti [ 51 , 63 – 68 ]. Pertanto, gli scenari più allarmanti non erano necessariamente i più plausibili, tuttavia agli scenari meno allarmanti veniva apparentemente dato meno peso [ 69 – 72 ] rispetto a quelli più allarmanti [ 43 , 47 , 48 , 134 , 135 ].
Le politiche sono state determinate sulla base di ciò che i modelli prevedevano sarebbe accaduto in assenza di tali politiche, vale a dire, essenzialmente, gli scenari drammatici delineati nella Figura 1. Tuttavia, in genere, i modellatori non hanno tentato di modellare cosa sarebbe accaduto con tali politiche. Pertanto, una volta implementate le politiche, gli scenari modello non potevano mai essere testati né dai modellatori né dai responsabili politici, vale a dire, erano “non falsificabili” [ 136 ].
Ciò ha messo i decisori politici in una posizione sfavorevole. I modellisti li avevano avvertiti che se non avessero attuato politiche significative e senza precedenti, le conseguenze sarebbero state disastrose. Eppure, una volta attuate, non sono stati in grado di valutare quanto realistici fossero stati quegli avvertimenti. Né i modellisti hanno ricevuto alcun feedback per stabilire se fosse necessario modificare i loro modelli in futuro.
Nel frattempo, la maggior parte degli studi che hanno valutato retrospettivamente le politiche COVID-19 come relativamente efficaci [ 7 , 10 , 12 , 55-59 ] nel ridurre la diffusione di COVID-19 lo hanno fatto utilizzando i cosiddetti “scenari controfattuali”. Vale a dire, i ricercatori avrebbero confrontato le statistiche COVID-19 osservate dopo l’introduzione delle politiche con gli scenari modellati di ciò che sarebbe potuto accadere in assenza delle politiche. Questo confronto tra una realtà osservata e un ipotetico “scenario controfattuale” è stato utilizzato per affermare che sia gli NPI [ 7 , 10 , 12 , 55-58 ] sia i programmi di vaccinazione [ 59 , 60 ] erano efficaci.
Tuttavia , come discuteremo nelle sezioni successive, le valutazioni che non si basavano esclusivamente su scenari controfattuali spesso rilevavano che la progressione della pandemia era in gran parte indipendente dalle misure governative [ 64 , 81 , 96 , 103 , 105 , 137-145 ].
In effetti, in alcuni rari casi in cui le politiche raccomandate dagli scenari modello non sono state implementate, consentendo così un confronto tra gli scenari modello e la realtà osservata, gli scenari modello erano ampiamente sbagliati [ 134 , 135 ].
Ad esempio, la Svezia è stata in un certo senso unica nel scegliere di non adottare l’ampia gamma di NPI implementate dai paesi vicini [ 31 – 33 ]. Mentre molti in Svezia potrebbero ancora aver modificato volontariamente il loro comportamento [ 32 , 141 , 142 ], queste misure volontarie sono state ampiamente considerate meno restrittive delle NPI obbligatorie [ 31 – 33 ]. Offre quindi un raro controesempio per valutare gli effetti delle NPI implementate dai paesi vicini. Utilizzando il modello dell’Imperial College di Londra, i ricercatori hanno stimato 34.895 decessi della prima ondata in Svezia con “distanziamento sociale dell’intera popolazione” – la misura più rigorosa prima del lockdown completo e probabilmente la più vicina alle misure effettivamente implementate in Svezia [ 134 , 142 , 146 ]. Entro la fine di luglio 2020, il numero effettivo di decessi segnalati in Svezia era di 5.741 [ 31 ].
In termini più ampi, i paesi che hanno implementato gli NPI meno rigorosi non hanno generalmente registrato più decessi per COVID-19 rispetto ai paesi con gli NPI più rigorosi [ 145 , 147 ]. Questo è l’opposto di quanto previsto dai modelli.
Infine, dopo aver ripetutamente seguito le raccomandazioni basate sul modello per implementare rigorosi NPI per la maggior parte della pandemia, nel dicembre 2021, il governo del Regno Unito ha finalmente deciso di annullare le raccomandazioni basate sul modello che richiedevano un (quarto) lockdown nel dicembre 2021. In quell’occasione, le previsioni del modello sui decessi hanno superato i numeri effettivi di un fattore 20 [ 70 ].
Problema 2: Valutazione critica insufficiente degli interventi non farmaceutici (NPI)
“…c’è sempre una soluzione ben nota per ogni problema umano: chiara, plausibile e sbagliata.” – Henry L. Mencken, Prejudices: Second Series, p 155 (1920) [ 148 ]
Gli interventi non farmaceutici (NPI) sono misure non mediche utilizzate per rallentare la trasmissione del virus e contenere la pandemia. Queste potrebbero includere divieti di assembramenti, restrizioni di viaggio, lockdown, obblighi di mascherina, chiusure scolastiche e distanziamento sociale [ 7 , 12 ]. Molte di queste misure sono state clonate dai governi vicini, forse a causa della pressione dei pari [ 42 ]. Una buona revisione degli NPI applicati durante la pandemia di COVID-19 può essere trovata in Inglesby et al. [ 50 ].
Come abbiamo visto sopra, allarmati dagli scenari modello, i governi hanno introdotto una serie senza precedenti di NPI estesi in tutto il mondo all’inizio del 2020. Sebbene i governi spesso riducessero temporaneamente il rigore di queste misure tra le ondate della pandemia, ad esempio durante i mesi estivi, molti NPI sono stati mantenuti in vigore per tutta la durata della pandemia [ 9 ]. Questi NPI hanno avuto molte conseguenze negative indesiderate [ 42 , 147 , 149 – 156 ].
Inoltre , sebbene molteplici studi basati su modelli abbiano concluso che gli NPI stavano temporaneamente controllando la pandemia [ 7 , 10 , 12 , 55-57 ], molti studi hanno scoperto che la progressione della pandemia è continuata in gran parte indipendentemente dagli NPI [ 64 , 81 , 96 , 103 , 105 , 137-145 ]. Eppure, gli NPI hanno costituito quasi esclusivamente la maggior parte delle politiche COVID-19 fino ai programmi di vaccinazione COVID-19 [ 7 , 102 ], e sono rimasti una parte importante delle politiche COVID-19 durante tutta la pandemia [ 9 ].
Riconosciamo che:
(a) Gli scenari modello presentati ai governi su ciò che potrebbe accadere in assenza di NPI erano in effetti altamente allarmanti [ 39 – 46 , 76 – 78 ].
(b) Pertanto, se questi scenari modello fossero stati accurati, i tentativi di prevenire o minimizzare lo sviluppo degli scenari modellati avrebbero dovuto essere molto elevati in termini di priorità per la salute pubblica, e gli NPI erano un tentativo di questo tipo [ 7 , 102 ].
(c) Diversi studi controfattuali di alto profilo basati su scenari hanno concluso che gli NPI erano efficaci [ 7 , 10 , 12 , 55 – 57 ] – sulla base del fatto che tali scenari non si erano ancora verificati quando gli NPI sono stati implementati.
Tuttavia, riteniamo che questa strategia basata sull’NPI sia stata seriamente imperfetta per molteplici ragioni, ad esempio,
1. La discussione sulle strategie alternative [ 32 , 33 , 49 , 54 , 137 , 149 , 150 , 157–159 ] è stata prematuramente respinta senza una seria considerazione [ 32 , 33 , 102 ].
2. Finora, numerosi studi hanno dimostrato che gli NPI sono stati notevolmente inefficaci [ 64, 81, 96, 103, 105, 137-145 ] , ma i decisori politici hanno dimostrato un evidente fallimento nel valutare criticamente l’efficacia degli NPI durante la pandemia.
3. Gli NPI hanno portato a molte conseguenze dannose indesiderate non solo per la salute pubblica, ma anche per la società e l’economia [ 42 , 147 , 149 – 156 ].
Approfondiremo questi punti nelle sottosezioni seguenti.
Rifiuto di strategie alternative senza seria considerazione
Prima del 2020, i piani di preparazione alla pandemia erano stati preparati con cura e sconsigliavano la maggior parte degli NPI [ 49 ] che poi sono stati implementati. In particolare, una revisione sistematica dell’OMS nell’autunno del 2019 ha concluso che le prove dell’efficacia della maggior parte degli NPI erano limitate [ 49 ]. Inoltre, i dati limitati a loro favore si basavano principalmente su studi osservazionali o di modellazione [ 49 ]. Si prevedeva anche che gli NPI avrebbero potuto avere danni considerevoli [ 49 ]. Queste previsioni sono state successivamente confermate alla fine della pandemia di COVID-19 da una revisione delle prove UKHSA di studi condotti nel Regno Unito [ 160 ]. Eppure, questi piani di preparazione alla pandemia che erano stati sviluppati in anticipo sono stati apparentemente abbandonati bruscamente con poca discussione [ 161 , 162 ].
Anche durante i primi mesi della pandemia, il Gruppo consultivo strategico e tecnico dell’OMS per i rischi infettivi (STAG-IH) ha raccomandato una serie di misure affinché i paesi si preparassero e rispondessero alla pandemia, misure che non prevedevano la maggior parte degli NPI che sono stati infine utilizzati [ 163 ]. Quindi, mentre l’implementazione di una serie senza precedenti di NPI veniva spesso promossa come “seguire la scienza” [ 11 , 48 , 164-166 ] , la realtà era che la maggior parte della scienza disponibile all’epoca era stata frettolosamente sostituita sulla base delle allarmanti proiezioni del modello [ 39-46 , 76-78 ] descritte in precedenza .
Durante la pandemia, mentre gli NPI erano in gioco, molti ricercatori hanno invitato la comunità a riconsiderare questa strategia e hanno proposto approcci alternativi per gestire la pandemia in futuro [ 54 , 137 , 149 , 150 , 157-159 , 167 , 168 ] , ma questi appelli sono stati ignorati o respinti senza un’adeguata considerazione [ 102 , 168-173 ]. Ad esempio , quando un eminente epidemiologo ha scritto una valutazione generalmente favorevole nel maggio 2020 su come la Svezia se l’era cavata senza gli NPI più rigorosi dei suoi paesi vicini [ 167 ] , ciò ha portato a sei critiche separate che contestavano questa valutazione [ 102 , 168-173 ]. Sebbene la Svezia abbia sperimentato una prima ondata relativamente grave a causa di un elevato numero di morti nei servizi di assistenza agli anziani [ 174 , 175 ], alla fine non ha sperimentato una pandemia notevolmente più grave rispetto ai suoi vicini nel lungo termine [ 31 – 33 , 96 , 142 ].
Alla fine del 2020, tre eminenti epidemiologi hanno redatto la Dichiarazione di Great Barrington ( https://gbdeclaration.org/ ), sostenendo una strategia di “protezione più mirata” che desse priorità ai più vulnerabili al COVID-19, in particolare gli anziani [ 176 ], piuttosto che alle strategie diffuse delle NPI a livello di popolazione che erano “gravemente preoccupati” stessero portando a “impatti dannosi sulla salute fisica e mentale”. Al momento della stesura, la dichiarazione aveva 941.261 firmatari, tra cui 16.176 scienziati medici e di sanità pubblica e 47.839 operatori sanitari. Tuttavia, anziché avviare un dibattito pubblico sulla possibilità di adottare strategie alternative, la dichiarazione è stata immediatamente respinta in quanto presumibilmente promuoveva “ fallacie potenzialmente pericolose” [ 102 ]. Dietro le quinte, l’allora direttore del National Institutes of Health cercò apparentemente di organizzare “ una rapida e devastante pubblicazione dei suoi locali ” perché “ sembrava che stessero ricevendo molta attenzione ” [ 177 ].
Sappiamo che i governi hanno cercato di rispondere rapidamente ai consigli di modellazione forniti loro. Tuttavia, crediamo che se i governi avessero preso sul serio le strategie pandemiche esistenti [ 49 , 163 ] e/o avessero chiesto feedback a ricercatori con prospettive multiple [ 54 , 137 , 147 , 149 , 150 , 157-159 , 167 , 168 , 178 ], avrebbero potuto elaborare strategie più complete e basate sull’evidenza di quanto non abbiano fatto .
Incapacità di rivalutare adeguatamente l’efficacia degli NPI con l’avanzare della pandemia
Data la velocità di adozione e implementazione degli NPI, è plausibile che i governi abbiano trascurato la corretta valutazione critica della loro efficacia. Ciò si riflette forse nei primi studi che suggerivano i benefici degli NPI per tutto il 2020 e gran parte del 2021, sulla base di scenari controfattuali [ 7 , 12 , 57 , 179 ]. Tuttavia, come discusso in precedenza, una volta che gli NPI hanno iniziato ad essere implementati, non sembrava esserci sufficiente interesse da parte dei decisori politici nell’incoraggiare la ricerca a rivalutare criticamente l’efficacia degli NPI con l’accumularsi di più dati. Inoltre, è probabile che i governi si siano sentiti sotto pressione per “fare qualcosa” e “stare al passo” con gli NPI più rigorosi implementati dai loro vicini [ 112 , 161 , 162 ].
I governi sembravano accontentarsi di affidarsi a studi basati su modelli che concludevano che gli NPI dovevano funzionare collettivamente ogni volta che un’ondata pandemica era in declino [ 7 , 10 , 12 , 55-58 ]. Tuttavia , gli studi che hanno esaminato attentamente il modo in cui i tempi e l’entità degli NPI nei diversi paesi rispetto alle dinamiche della pandemia in quei paesi non sono riusciti a identificare un’influenza chiara o coerente degli NPI [ 64 , 81 , 96 , 103 , 105 , 137-145 ] .
Ad esempio, diversi studi hanno rilevato che le ondate di COVID-19 avevano spesso raggiunto il picco prima che gli NPI fossero implementati [ 68 , 103-105 , 139 ]. Ciò suggeriva che gli aumenti e le diminuzioni dell’incidenza virale erano in gran parte indipendenti dal rigore degli NPI. In effetti, l’analisi retrospettiva dei campioni di acque reflue suggeriva che, almeno in alcuni paesi, la malattia potrebbe essere già presente mesi prima che gli NPI fossero presi in considerazione [ 180 , 181 ] . Invece, diversi studi hanno suggerito che la naturale stagionalità dei coronavirus umani, che raggiunge picchi nei mesi invernali e minimi nei mesi estivi [ 82 , 85-91 ], potrebbe aver giocato un ruolo molto maggiore nelle dinamiche pandemiche rispetto agli NPI [ 81 , 88 , 91 , 96-98 ].
Un’altra sfida nella valutazione dell’efficacia degli NPI è stata rappresentata dal fatto che, per gran parte della pandemia, i governi hanno tipicamente implementato simultaneamente una vasta gamma di NPI completamente diversi. Ciò ha spesso reso molto difficile isolare empiricamente l’efficacia relativa di ogni singolo NPI. Notiamo che molti dei modellisti, che sostenevano che collettivamente gli NPI fossero efficaci, condividevano anche questa frustrazione – si veda la revisione prospettica di Lison et al. [ 182 ]. Concordiamo con Lison et al. sul fatto che l’implementazione simultanea di più NPI diversi da parte di più paesi confinanti abbia gravemente ostacolato la capacità della comunità scientifica di valutare l’efficacia relativa delle singole misure [ 182 ].
Sappiamo che molti degli indicatori di rischio (NPI) potrebbero intuitivamente pensare di aver avuto un’influenza significativa sull’evoluzione della pandemia. Tuttavia, l’analisi scientifica spesso contraddice le nostre intuizioni.
Consideriamo l’uso delle mascherine come caso di studio, poiché gli NPI della metà del 2020 spesso prevedevano l’obbligo di indossare la mascherina [ 9 , 145 ]. Studi meccanicistici suggerivano che le mascherine avrebbero potuto potenzialmente ridurre la trasmissione di particelle virali [ 180 , 181 ]. Tuttavia, le meta-analisi degli studi precedenti alla pandemia non erano riuscite a identificare una riduzione statisticamente significativa della diffusione della trasmissione virale dell’influenza [ 183 ], anche se alcune avevano identificato un possibile effetto non statisticamente significativo [ 184 ]. In effetti, uno studio clinico randomizzato controllato in Danimarca all’inizio del 2020 ha rilevato che il 2,1% (53/2.994) del gruppo di controllo e l’1,8% (42/3.030) del gruppo che indossava la mascherina avevano contratto il COVID-19 prima che lo studio dovesse essere interrotto poiché il governo aveva introdotto regolamenti sull’uso della mascherina [ 185 ]. Anche in questo caso, questa differenza non era statisticamente significativa e suggeriva che qualsiasi effetto fosse, nella migliore delle ipotesi, modesto.
Incluso lo studio danese, tre studi clinici randomizzati (RCT) hanno ora valutato se le mascherine facciali e i respiratori fossero efficaci nel prevenire la trasmissione del COVID-19. In due di questi studi sono state studiate le mascherine chirurgiche o in tessuto [ 185 , 186 ] e nel terzo studio, i respiratori N95 sono stati confrontati con le mascherine mediche in uno studio multicentrico e randomizzato su operatori sanitari che avevano avuto contatti diretti con pazienti con COVID-19 sospetto o confermato [ 187 ]. Una meta-analisi Cochrane ha mostrato che, insieme a studi precedenti, questi studi non sono riusciti a dimostrare che le mascherine riducessero significativamente la trasmissione virale nella comunità o tra gli operatori sanitari [ 188 ]. Infatti, dati di alta qualità provenienti da studi clinici randomizzati non sono riusciti a dimostrare un effetto significativo delle mascherine sulla trasmissione virale, mentre le prove a sostegno dell’effetto benefico delle mascherine sono derivate quasi esclusivamente da studi osservazionali di qualità inferiore [ 189 ]. Inoltre, un confronto tra 35 paesi europei durante l’inverno 2020-2021 non è riuscito a identificare una relazione statisticamente significativa tra l’uso della mascherina e gli esiti del COVID-19 [ 145 ].
Trascurare le conseguenze indesiderate sulla salute pubblica delle NPI
La salute pubblica implica molto più che affrontare una pandemia [ 61 , 147 , 153 , 190 ]. Eppure, durante la pandemia, molte politiche e strategie di salute pubblica di lunga data del periodo pre-pandemico [ 147 , 153 , 154 , 156 , 190 ] sono state abbandonate o gravemente deprioritizzate per concentrarsi quasi esclusivamente su un solo problema di salute pubblica, ovvero minimizzare la diffusione del virus SARS-CoV-2 [ 42 , 147 , 149-153 , 155 , 156 ] . Pertanto, sebbene gli NPI siano stati progettati con l’obiettivo di ridurre l’onere sanitario della pandemia [ 7 , 102 ], le politiche di sanità pubblica avrebbero dovuto ponderare in modo esplicito i potenziali benefici degli NPI proposti rispetto alle loro numerose conseguenze dannose indesiderate, non solo sulla salute pubblica, ma anche sulla società in generale, sull’economia e sull’ambiente naturale [ 42 , 147 , 149–156 ] .
Sebbene gli NPI spesso abbiano portato ad un mix di conseguenze sia positive che negative per diverse persone e gruppi, le conseguenze nette sono state spesso negative, ad esempio, vedere ÓhAiseadha et al. [ 153 ] per una revisione approfondita.
Le conseguenze dannose degli NPI includevano stress [ 191 ], cambiamenti avversi nella dieta, nutrizione, peso corporeo e obesità [ 192 , 193 ], abuso di sostanze [ 194 , 195 ], fumo di tabacco [ 196 ], impatti sulla salute emotiva e mentale [ 197 , 198 ], compromissione dell’erogazione dell’assistenza sanitaria [ 199 ], impatti economici, sociali e ambientali negativi [ 200 ], interruzioni dell’istruzione [ 198 , 199 ], riduzione delle visite ospedaliere [ 155 , 156 , 201 ], riduzione dell’assunzione di vaccini [ 202 , 203 ] e compromissione dell’assistenza e della salute degli anziani [ 149 , 204 , 205 ]. Gli impatti negativi sullo stile di vita e sulla salute della popolazione sono stati esacerbati da maggiori disuguaglianze sanitarie in base all’età, al genere, allo stato socioeconomico, allo stato di salute preesistente e alla posizione geografica [ 153 ].
Gli impatti dannosi degli NPI sul peso corporeo e sull’obesità sono particolarmente degni di nota in quanto vi sono alcune prove di un’associazione tra sovrappeso/obesità e un aumento del rischio di COVID lungo [ 206 , 207 ]. Come menzionato nel Contesto, la possibilità di COVID lungo era una delle preoccupazioni associate alla pandemia (dopo i rischi di ospedalizzazione o morte) [ 3 ].
Pertanto, riteniamo che la maggior parte delle misure non invasive implementate durante il COVID-19 debba essere evitata, se possibile, in future pandemie. Qualora una qualsiasi di queste misure dovesse essere nuovamente presa in considerazione, i governi dovrebbero garantire che ciò avvenga in concomitanza con analisi costi-benefici rigorose e olistiche. A causa degli impatti di vasta portata delle misure non invasive, un’adeguata analisi d’impatto dovrebbe coinvolgere anche una gamma più multidisciplinare di studiosi delle scienze sociali e umanistiche, nonché professionisti della sanità pubblica [ 147 , 178 ].
Problema 3: la valutazione incoerente dei potenziali interventi farmaceutici (PI)
“Il medico deve essere in grado di predire gli antecedenti, conoscere il presente e predire il futuro – deve mediare queste cose e avere due obiettivi specifici in vista riguardo alla malattia, vale a dire, fare del bene o non fare del male. L’arte consiste in tre cose: la malattia, il paziente e il medico. Il medico è al servizio dell’arte, e il paziente deve combattere la malattia insieme al medico.” – Ippocrate, Delle Epidemie (c. 400 a.C.) Libro I, Sezione II [ 208 ]
Sebbene molte delle risposte politiche al COVID-19 si siano concentrate sugli NPI, queste sono state accompagnate anche da politiche chiave relative agli interventi farmaceutici (PI), soprattutto dal 2021 in poi, con l’avvio dei programmi di vaccinazione contro il COVID-19 per l’intera popolazione. Tuttavia, abbiamo notato che sono emerse asimmetrie notevolmente non scientifiche e incoerenti nel modo in cui i diversi tipi di PI sono stati considerati durante la pandemia.
Nello specifico, la ricerca sul potenziale utilizzo di farmaci riutilizzati a basso costo, identificati come promettenti, è stata attivamente scoraggiata anziché incoraggiata. I ricercatori che hanno suggerito che un particolare protocollo basato su farmaci riutilizzati potesse essere sicuro e almeno parzialmente efficace nel trattamento o nella prevenzione del COVID-19 grave hanno dovuto affrontare una continua raffica di critiche e scherno professionale [ 209–212 ]. I protocolli che incorporavano idrossiclorochina (HCQ) o ivermectina, due farmaci fuori brevetto con profili di sicurezza ben noti, ampiamente utilizzati per molteplici scopi da decenni, sono stati particolarmente penalizzati. Le persone che desideravano utilizzare un protocollo basato su farmaci riutilizzati hanno incontrato notevoli difficoltà e i medici che volevano offrire tale trattamento hanno dovuto affrontare danni professionali [ 211–213 ].
Al contrario, la ricerca che promuoveva l’uso di una nuova classe di tecnologie vaccinali (vaccini a mRNA o DNA) è stata attivamente incoraggiata per il COVID-19 e qualsiasi ricerca che mettesse in dubbio la sicurezza o l’efficacia di questi nuovi tipi di vaccini è stata scoraggiata. I governi hanno promosso attivamente l’uso di questi particolari vaccini su larga scala, spesso utilizzando esplicitamente obblighi vaccinali e stigmatizzando i non vaccinati [ 16 ]. Le persone che non volevano assumere questi vaccini contro il COVID-19 e i medici che hanno cercato di soddisfare questa richiesta dei pazienti hanno dovuto affrontare pressioni insolite [ 16 , 210 ]. Le esperienze delle persone che hanno sofferto di reazioni avverse a seguito della vaccinazione sono state attivamente ignorate e se ne parlavano pubblicamente, venivano spesso etichettate ironicamente come “anti-vax” [ 202 , 214 – 218 ].
Nel frattempo, molti governi si sono rifiutati di accettare i vaccini COVID-19 approvati dall’OMS che utilizzano una tecnologia più convenzionale (vaccini basati su virus inattivati) come valida alternativa in termini di regolamentazione dei vaccini COVID-19 [ 219 ]. In effetti, a quanto pare l’esercito americano si è impegnato in campagne di propaganda internazionale online per screditare il vaccino cinese “Sinovac”/“Coronavac” basato su virus inattivato [ 220 ].
Diversi dei nostri coautori hanno opinioni scientifiche divergenti sulla sicurezza o efficacia relativa di ciascuno di questi inibitori delle proteasi (PI) nel trattamento o nella prevenzione del COVID-19. Pertanto, riconosciamo che la letteratura scientifica su questi argomenti è ancora in evoluzione. Tuttavia, riteniamo che siano già disponibili informazioni sufficienti a supporto delle seguenti posizioni:
1. Lo scoraggiamento attivo della ricerca sull’identificazione e la valutazione di protocolli potenzialmente promettenti che coinvolgano farmaci economici riutilizzati è stato preoccupante e inquietante, soprattutto nei casi in cui i farmaci in esame avevano profili di sicurezza ben noti.
2. La deliberata confusione tra la nuova tecnologia dei vaccini a mRNA e DNA e i vaccini tradizionali è stata fuorviante e ha portato alla mancanza di un consenso realmente informato tra molti di coloro che hanno ricevuto o somministrato questi vaccini contro il COVID-19.
3. L’apparente efficacia dei vaccini mRNA/DNA contro il COVID-19 è stata valutata in modo errato e gravemente sopravvalutata.
4. Anche l’apparente sicurezza dei vaccini mRNA/DNA contro il COVID-19 è stata valutata in modo errato e pericolosamente sopravvalutata.
5. Verso la fine del 2021, era già evidente che i vaccini contro il COVID-19 non erano adatti a raggiungere l’immunità di gregge e, per questo motivo, un programma vaccinale continuativo per l’intera popolazione (in contrapposizione all’offerta di vaccinazioni volontarie per i singoli individui) non era più utile dal punto di vista della salute pubblica.
Nelle sottosezioni seguenti spiegheremo le ragioni di ciascuna di queste posizioni.
Scoraggiamento attivo della ricerca sul potenziale utilizzo di farmaci riutilizzati
Fin dall’inizio della pandemia, ai medici è stato detto che non esisteva alcuna terapia anti-coronavirale e che agli operatori sanitari era raccomandato di fornire “solo cure di supporto” e che altre terapie dovevano essere evitate al di fuori di studi clinici randomizzati [ 211 – 213 ]. L’OMS ha esplicitamente proibito l’uso di corticosteroidi al di fuori degli studi clinici, fino al 2 settembre 2020 [ 221 ], quando l’OMS è passata a raccomandare i corticosteroidi per i pazienti gravi e critici. In ospedale, l’ossigenoterapia supplementare e potenzialmente la ventilazione meccanica potevano essere prese in considerazione se necessario. Tuttavia, ai pazienti che non necessitavano di ricovero veniva in genere detto di riposare a casa senza trattamento, ma di “tornare in ospedale se sviluppavano un peggioramento della malattia” [ 222 ].
Data l’assenza esplicita di qualsiasi opzione di trattamento, non sorprende che alcuni medici e ricercatori abbiano iniziato a considerare la possibilità di sviluppare potenziali protocolli per il trattamento e/o la prevenzione riproponendo farmaci promettenti [ 223 , 224 ] – preferibilmente candidati ben studiati e accessibili con profili di sicurezza noti [ 209-213 , 223-230 ] . Ciò che sorprendeva era la forte reazione ostile da parte della comunità medica e delle autorità sanitarie ogni volta che un potenziale protocollo veniva identificato come promettente [ 210 , 231 , 232 ] . Ciò era spesso accompagnato da campagne mediatiche per creare l’impressione pubblica che questi protocolli proposti di recente non fossero semplicemente inefficaci, ma potenzialmente pericolosi (anche se il protocollo era stato proposto solo di recente e si basava su farmaci ampiamente utilizzati), e che i medici che stavano prendendo in considerazione questi protocolli si stavano quindi comportando in modo pericoloso e sconsiderato [ 233 ]. Un tema ricorrente utilizzato nelle campagne mediatiche per screditare questi farmaci, così ampiamente utilizzati da avere applicazioni sia per gli esseri umani che per gli animali, è stato quello di enfatizzare l’uso veterinario, creando così la falsa impressione che i farmaci potrebbero non essere adatti all’uso umano [ 234 , 235 ].
Probabilmente i protocolli potenziali di più alto profilo erano quelli che includevano idrossiclorochina (HCQ), ivermectina o farmaci antinfiammatori come i corticosteroidi (desametasone) [ 209 , 210 , 213 , 223 , 224 , 227-230 ]. Questi farmaci erano stati ampiamente utilizzati dalla comunità medica prima della pandemia e quindi i loro profili di sicurezza erano ben compresi, rendendoli candidati promettenti per il riutilizzo [ 223 , 224 ]. Diversi protocolli promettenti che prevedevano il loro utilizzo sono stati suggeriti come “opzione a breve termine per il trattamento precoce della maggior parte dei pazienti ambulatoriali sintomatici ad alto rischio” [ 209, 226 ] . Diversi studi sull’HCQ hanno fornito risultati contrastanti, con alcuni studi che non hanno trovato benefici sulla mortalità derivanti dall’uso di HCQ [ 236 , 237 ] e altri che hanno trovato un beneficio sulla mortalità statisticamente significativo [ 238 ]. Tuttavia, sulla base di quanto precede, nel giugno 2020, la FDA statunitense ha revocato la sua autorizzazione temporanea all’uso di emergenza per l’HCQ [ 239 ]. I medici che hanno tentato di fornire ai pazienti l’accesso ai protocolli che coinvolgono l’HCQ, anche come “diritto di provare”, sono stati bloccati o hanno dovuto affrontare la censura professionale [ 210 – 212 , 231 – 233 ].
Al contrario, nonostante il Solidarity Therapeutics Trial coordinato dall’OMS abbia riscontrato nell’ottobre 2020 risultati negativi simili sia per l’HCQ che per il remdesivir (un farmaco relativamente costoso ancora coperto da brevetto da Gilead Sciences) [ 237 ], l’OMS consente ancora l’uso del remdesivir in determinate circostanze [ 221 ].
Un altro farmaco riproposto, l’ivermectina, era in uso da diversi decenni come farmaco antiparassitario sicuro ed economico [ 225 ]. L’ivermectina aveva già dimostrato attività antivirale contro altri virus a RNA tra cui HIV, influenza A e SV40 (virus del DNA) nei test di laboratorio mediante un inibitore proteico dell’importazione nucleare diretto all’ospite (IMP) [ 229 ]. Anche in questo caso, diversi studi hanno fornito risultati contrastanti sulla sua efficacia [ 225 , 228 , 240 – 243 ]. Tuttavia, i protocolli testati non hanno mostrato alcun problema di tossicità [ 225 , 228 , 240 , 241 ]. Inoltre, uno studio clinico randomizzato in doppio cieco sull’ivermectina ha riportato che si tratta di un farmaco potenzialmente sicuro ed efficace per i pazienti COVID-19 con malattia moderata [ 242 ] e un’altra revisione e meta-analisi afferma che “l’ivermectina potrebbe ridurre il rischio di necessità di ventilazione meccanica e di eventi avversi nei pazienti con COVID-19, senza aumentare altri rischi. In assenza di un’alternativa migliore, i medici potrebbero usarla con cautela” [ 243 ].
Una revisione dettagliata dell’efficacia relativa dei vari protocolli che coinvolgono HCQ, ivermectina o qualsiasi altro farmaco economico riproposto va oltre lo scopo di questo articolo: infatti, molti dei nostri coautori hanno opinioni diverse su questi dibattiti in corso. Pertanto, in questo articolo, non stiamo necessariamente traendo conclusioni definitive sulla loro efficacia. Né stiamo affermando che i trattamenti debbano basarsi su farmaci economici. In effetti, gli anticorpi monoclonali hanno ottenuto l’autorizzazione all’uso di emergenza (EUA) nel novembre 2020 dalla FDA negli Stati Uniti e sono utilizzati per trattare e rilevare il COVID-19 [ 244 ].
Tuttavia, tutti i coautori sono allarmati dal modo in cui la ricerca sul potenziale utilizzo di protocolli che prevedono l’uso di farmaci riutilizzati a basso costo e ampiamente utilizzati è stata non solo scoraggiata, ma anche denigrata. Anche se nessuno di questi protocolli fosse stato efficace, dato il grande utilizzo a livello mondiale e i profili di sicurezza ben compresi di molti di questi farmaci prima della pandemia, un’esplorazione aperta del loro potenziale avrebbe dovuto essere accolta con favore [ 209 , 210 , 225 ], piuttosto che attaccata [ 210 , 226 , 231 , 232 ]. Soprattutto perché alla maggior parte dei pazienti non è stato fornito alcun trattamento alternativo, se non, dal 2021, la speranza che i vaccini mRNA/DNA di cui parleremo di seguito potessero essere d’aiuto.
La fusione della nuova tecnologia dei vaccini a mRNA e DNA con i vaccini tradizionali
Per decenni prima della pandemia, importanti campagne pubbliche per incoraggiare vari programmi di vaccinazione a livello di popolazione e individuali, insieme all’etichettatura dell’opposizione a qualsiasi vaccino come “non scientifico” e “anti-vax”, avevano portato a una percezione pubblica comune che qualsiasi vaccino offerto al pubblico dalle autorità sanitarie dovesse essere automaticamente considerato “sicuro” e relativamente “efficace” e basato su una scienza consolidata [ 245 – 247 ].
Ciò significava che quando i vari “vaccini a mRNA” e “vaccini a DNA” introdotti alla fine del 2020 furono descritti come “vaccini”, molte persone, compresi medici e scienziati di alto profilo che assumevano e promuovevano i vaccini a mRNA/DNA, non si resero conto fino a molto più tardi che queste nuove tecnologie vaccinali non erano le stesse delle forme tradizionali di vaccinazione e non erano state utilizzate in precedenza per alcun programma di vaccinazione pubblica prima del 2020 [ 218 ].
Da una prospettiva di marketing, questa notevole fiducia del pubblico nel termine “vaccino” è stata molto utile per gli sviluppatori di queste nuove tecnologie (ad esempio, Moderna, AstraZeneca, Pfizer), che avevano cercato di sviluppare un “vaccino” a mRNA o DNA che sarebbe stato commercialmente rilevante per più di un decennio [ 248 , 249 ]. Sembra anche aver contribuito al fatto che molte persone (inclusi ricercatori e autorità sanitarie) confondessero erroneamente le preoccupazioni su questi specifici vaccini con la generale “esitazione vaccinale” [ 250 ].
Tuttavia, i vaccini a mRNA e DNA erano molto diversi dai vaccini convenzionali a cui il pubblico era stato abituato fino al 2021. Le strategie di vaccinazione tradizionali utilizzano la totalità o parte di un agente infettivo inattivato o indebolito per stimolare il sistema immunitario a fornire protezione contro ulteriori attacchi. Al contrario, la teoria alla base di queste nuove tecnologie di vaccini a mRNA/DNA è quella di utilizzare il DNA o l’mRNA per istruire le cellule umane a produrre parte/i della proteina virale che vengono successivamente esposte all’esterno della membrana cellulare. L’idea è di imitare una parte del processo infettivo del virus. In teoria, il sistema immunitario umano dovrebbe quindi riconoscere la proteina virale come non propria o estranea, cercare di distruggere le cellule che la espongono e quindi creare anticorpi in grado di riconoscerla in futuri incontri [ 251 ].
Sebbene la tecnologia da cui derivavano questi vaccini genetici promettesse molto per l’industria biotecnologica all’inizio degli anni 2000, la sua approvazione normativa è stata ritardata per oltre un decennio a causa di significativi eventi avversi. Per superare questo ostacolo, il codice genetico di parti del virus (che avrebbero agito come vaccino) è stato ampiamente modificato in modo da poter bypassare il sistema immunitario innato umano [ 251 ], aprendo la strada al riutilizzo di questa tecnologia per i nuovi vaccini. Tuttavia, ci sono ancora preoccupazioni sul fatto che questo nuovo tipo di tecnologia vaccinale sia stato approvato solo tramite autorizzazione all’uso di emergenza (EUA) tramite la sospensione dei normali processi di test e revisione, piuttosto che con la più appropriata approvazione normativa come terapia genica [ 252 ].
Tuttavia, i vaccini COVID-19 sono stati sviluppati e hanno ricevuto l’approvazione dell’OMS anche utilizzando processi più convenzionali soprattutto in Cina e India, ad esempio, Sinopharm, Sinovac e Covaxin [ 34 , 35 , 253 ] e questi sono stati utilizzati in molti paesi, soprattutto nei paesi in via di sviluppo – vedi Figura 2. In molti paesi, solo i vaccini mRNA o DNA sono stati accettati come validi in termini di regolamenti sui vaccini COVID-19 [ 219 ].
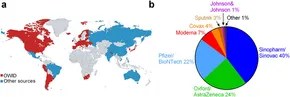
(A) i 50 paesi in cui questi vaccini sono stati distribuiti (e i dati sono disponibili)
con dati da Our World In Data [ 254 ] (rosso) e approssimati da pagine web (elencate nel
file di dati supplementari Excel S1 ) per Brasile, Cina, Messico, Vietnam, Russia, Filippine, Australia e India (blu) e
(B) proporzione globale di ciascun vaccino per produttore (Mondo, 2023).
Riteniamo che se i “vaccini mRNA/DNA” fossero stati etichettati utilizzando una terminologia che indicasse meglio (a) la loro nuova (e relativamente non testata) natura genetica [ 252 , 255 – 261 ] e (b) che non erano i tradizionali “vaccini” con cui le persone avevano familiarità, ciò avrebbe consentito alle autorità sanitarie di valutare meglio la loro idoneità per scopi di salute pubblica e di aiutare il pubblico a prendere le proprie decisioni con il consenso informato.
Valutazione errata e grave sovrastima dell’efficacia dei vaccini mRNA/DNA contro il COVID-19
Valutazione iniziale dell’efficacia del vaccino
All’inizio del 2021, diverse aziende farmaceutiche avevano annunciato vaccini contro il COVID-19 che dichiaravano sicuri ed efficaci nel prevenire la malattia sintomatica da COVID-19 [ 13 – 15 ]. I primi studi sul vaccino contro il COVID-19 furono accolti con grande entusiasmo, in parte a causa della promessa di porre fine alle NPI restrittive [ 21 ]. In particolare, il vaccino Pfizer/BioNTech BNT162b2 mRNA contro il COVID-19 (“Pfizer”) e il vaccino Moderna mRNA-1273 contro la SARS-CoV-2 (“Moderna”) furono descritti come efficaci al 94%–95% nel prevenire il COVID-19 sintomatico, sulla base della riduzione del rischio relativo (RRR) [ 13 , 15 ]. Sulla base di queste sperimentazioni, molti di questi vaccini contro il COVID-19 hanno ottenuto l’autorizzazione all’uso completo o di emergenza (EUA): vedere la Figura 2 per una ripartizione della distribuzione mondiale dei vaccini contro il COVID-19 entro la fine dell’emergenza pubblica internazionale dell’OMS (maggio 2023).
Sebbene gli studi clinici non fossero stati progettati per valutare se i vaccini avessero qualche influenza sulla trasmissione virale [ 261 – 263 ], si sosteneva che se i vaccini avessero prevenuto il COVID-19, ciò avrebbe dovuto ridurre la trasmissione virale nella comunità [ 264 ]. Insieme all’affermazione sulla sicurezza (di cui parleremo più avanti), questo alto tasso di RRR sembra aver convinto le autorità sanitarie pubbliche che sarebbe stato opportuno che i programmi di vaccinazione a livello di popolazione superassero la soglia di immunità di gregge senza molte ulteriori malattie ( Figura 1A ) e prevenissero così le catastrofi di sanità pubblica senza precedenti che i modelli prevedevano ancora si sarebbero verificate se gli NPI fossero stati rimossi [ 44 , 52 – 54 ].
Tuttavia, questa giustificazione ottimistica all’inizio del 2021 per l’implementazione di programmi di vaccinazione a livello di popolazione utilizzando questi nuovi vaccini mRNA/DNA probabilmente non sarebbe stata così convincente se fossero stati considerati i risultati corrispondenti basati sulla riduzione del rischio assoluto (ARR) – vedi Tabella 1. Questo perché gli elevati valori RRR per questi vaccini si basavano su una dimensione del campione sorprendentemente piccola, ovvero circa 200 casi per sperimentazione vaccinale o 1.222 casi su 197.398 partecipanti in tutte e 7 le sperimentazioni [ 261 , 265 – 267 ].

Pertanto, mentre i tassi di riduzione del rischio relativo del 66%-95% nella Tabella 1 sembrano inizialmente molto impressionanti, quando ci rendiamo conto che solo lo 0,5%-1,2% dei partecipanti ai gruppi vaccino o di controllo sono stati identificati come casi confermati durante le sperimentazioni, i risultati ARR sono molto meno impressionanti. Questi risultati ARR sono stati riportati insieme ai risultati RRR e annotati da diversi ricercatori all’epoca [ 261 , 265-267 ] . Tuttavia , non sembrano essere stati considerati nella giustificazione iniziale per i programmi di vaccinazione dell’intera popolazione [ 261 , 265-267 ].
Inoltre, uno dei motivi per cui solo lo 0,5%-1,2% dei partecipanti allo studio in entrambi i bracci sono stati identificati come casi durante gli studi sembra essere che molti partecipanti con COVID-19 sospetto ma non confermato non sono stati inclusi nei calcoli del RRR. Ad esempio, per gli studi Pfizer, mentre il RRR del 95% si basava su 170 casi confermati (di cui il 95% nel gruppo placebo), c’erano anche “1594 casi di COVID-19 sospetto ma non confermato nel gruppo vaccino contro 1816 nel gruppo placebo ” [ 263 ]. Pertanto, il numero di partecipanti con “COVID-19 sospetto ma non confermato” era 20 volte superiore (3.410) rispetto ai 170 casi confermati utilizzati per il calcolo del RRR. Inoltre, altri 371 partecipanti (311 del gruppo vaccino contro 60 del gruppo placebo) sono stati esclusi dall’analisi di efficacia per “ importanti deviazioni dal protocollo entro o entro 7 giorni dalla dose 2 ” [ 263 ]. Non è ancora chiaro quanti dei 3.410 casi sospetti ma non confermati nello studio Pfizer sarebbero stati casi confermati se adeguatamente testati e come ciò avrebbe influenzato l’RRR. Tuttavia, il fatto che siano stati identificati solo 170 casi confermati su 43.448 partecipanti Pfizer in 152 siti di sperimentazione (1,12 casi/sito – vedere Tabella 1 ) è sorprendente. Ciò è particolarmente preoccupante data la testimonianza di un informatore di un ex direttore regionale di uno dei siti di sperimentazione clinica Pfizer che indica che l’apertura involontaria del cieco dei partecipanti alla sperimentazione al personale della sperimentazione era potenzialmente comune in questo studio [ 268 , 269 ]. Questo perché, se il personale coinvolto nelle procedure di analisi dei casi sospetti fosse stato scoperto, i risultati avrebbero potuto essere potenzialmente alterati, anche in modo involontario.
Cambiamento della narrativa sull’apparente efficacia dei vaccini contro il COVID-19
Nonostante le preoccupazioni sull’affidabilità dei valori di efficacia RRR degli studi clinici descritti sopra, entro la metà del 2021 erano stati pubblicati diversi studi osservazionali che suggerivano un’efficacia del vaccino superiore al 90% [ 270 – 273 ]. Pertanto, i promotori dei vaccini COVID-19 avevano ancora studi che potevano citare a supporto della loro efficacia.
GUARDA LA NOSTRA BIO E EFFETTUA UNA DONAZIONE
Tuttavia , molti di questi studi osservazionali presentavano gravi difetti ed erano afflitti da molteplici fattori confondenti [ 26 , 274–281 ] che minavano l’affidabilità di questi risultati ottimistici [ 275 ].
Questi bias statistici includevano il bias di errata categorizzazione; il bias di età; i bias dovuti a cambiamenti nel tasso di infezione di fondo durante il periodo di studio [ 274 , 275 , 277-280 ] , così come il cosiddetto “effetto vaccinato sano” [ 276 ]. Questi bias sono spesso sottili e, in tal senso, forse non sorprende che molte persone (inclusi i coautori degli studi osservazionali) possano averli trascurati. Tuttavia, i bias sono molto importanti da considerare perché spesso hanno l’effetto di aumentare l’ apparente efficacia del vaccino (VE). In effetti , potrebbero persino inavvertitamente far sembrare che un ipotetico placebo (senza VE per definizione) abbia una VE molto alta [ 26 , 274-281 ] .
Questo problema è stato illustrato sinteticamente da Fung et al. (2023), i quali dimostrano come tre diversi bias comuni a molteplici studi osservazionali sui vaccini contro il COVID-19 possano far sembrare erroneamente che un vaccino abbia un VE molto maggiore di quanto non abbia in realtà. Nello specifico, hanno mostrato come, utilizzando un disegno di studio simile a quello di molti di questi studi osservazionali, un’efficacia apparente pari al 50%-70% potrebbe in teoria essere calcolata per un trattamento con placebo con un’efficacia effettiva pari allo 0% [ 275 ].
Molti di questi studi osservazionali hanno dimostrato di essere influenzati da almeno uno (e spesso diversi) di questi bias. Ad esempio, Neil et al. hanno identificato 38 studi osservazionali che implicavano un VE elevato per uno o più vaccini COVID-19 ma non erano riusciti a tenere conto del “bias di errata categorizzazione” [ 279 ]. Hanno concluso che “la simulazione dimostra che questo bias di errata categorizzazione aumenta artificialmente l’efficacia del vaccino e i tassi di infezione anche quando un vaccino ha un’efficacia pari a zero o negativa. Inoltre, la simulazione dimostra che sono necessari richiami ripetuti, somministrati ogni pochi mesi, per mantenere questa impressione fuorviante di efficacia” [ 279 ].
Pertanto, suggeriamo che i risultati VE apparentemente elevati impliciti nei singoli studi osservazionali dovrebbero essere trattati con cautela finché non si dimostri che hanno adeguatamente tenuto conto di questi bias statistici [ 26 , 274 – 281 ].
In ogni caso, molti paesi avevano raggiunto livelli elevati di vaccinazione contro il COVID-19 entro la metà o la fine del 2021. Tuttavia, nonostante gli elevati valori di efficacia RRR riportati, presto iniziarono a emergere casi tra le persone vaccinate (soprannominate “casi di breakthrough”) così come tra i non vaccinati, accompagnati da segnalazioni di una riduzione dell’efficacia del vaccino [ 17 – 20 , 22 , 282 ]. Presto divenne evidente che la vaccinazione non stava prevenendo nemmeno la trasmissione virale [ 283 , 284 ].
Ciò ha portato a un apparente cambiamento nella logica dell’assunzione del vaccino: si sosteneva che i vaccini potessero potenzialmente prevenire malattie gravi e ricoveri ospedalieri [ 16 , 18 , 21 , 22 ], sebbene ciò non fosse stato dimostrato dagli studi clinici randomizzati [ 262 , 274 ]. Queste nuove affermazioni secondo cui i vaccini riducono la gravità dei sintomi, che al momento della stesura di questo articolo l’OMS ritiene corrette ( https://www.who.int/news-room/fact-sheets/detail/coronavirus-disease-(covid-19) , ultimo accesso 22/04/2025) sembrano basarsi esclusivamente su studi osservazionali con difetti di progettazione simili a quelli menzionati sopra [ 26 , 274 – 280 ].
Anche per quei gruppi con un basso rischio di ospedalizzazione o morte per COVID, ad esempio, i gruppi più giovani, è stato suggerito che la vaccinazione potrebbe potenzialmente ridurre il rischio di sviluppare il COVID lungo [ 285 – 287 ]. Alcuni studi hanno persino suggerito che potrebbe funzionare come potenziale trattamento per il COVID lungo [ 285 , 286 , 288 ]. In effetti, uno di noi, che soffriva di COVID lungo, si è sottoposto alla vaccinazione COVID-19 a causa di questa ipotesi, ma in questo caso non è stato d’aiuto.
Tuttavia, i tentativi di stimare se la vaccinazione contro il COVID-19 possa offrire un effetto protettivo contro il COVID lungo rimangono inconcludenti [ 285 – 289 ]. Ad esempio, in un’analisi retrospettiva di 19 milioni di registri del NHS, che hanno prodotto 55.465 casi documentati di COVID lungo, in Inghilterra (Regno Unito) fino a gennaio 2023, Henderson et al. (2024) hanno concluso: “Non è chiaro quale ruolo abbia avuto la vaccinazione nella protezione contro il COVID lungo, oltre alla riduzione del rischio di qualsiasi infezione”. [ 289 ].
Nel frattempo, altri hanno notato che alcune reazioni avverse subite da alcune persone vaccinate condividono molte somiglianze con i sintomi del COVID di lunga durata [ 216 , 218 , 290 ], con alcuni che addirittura si riferiscono alle reazioni avverse di lunga durata alla vaccinazione COVID-19 come “vaccino lungo” [ 290 ].
Tuttavia, confrontando le statistiche ufficiali sui decessi per COVID-19 con le proiezioni del modello di scenario controfattuale su cosa sarebbe potuto accadere senza la vaccinazione, Watson et al. (2022) hanno concluso (sulla base del presupposto di un’efficacia del vaccino del 95%) che la vaccinazione contro il COVID-19 aveva prevenuto 14,4 milioni di decessi per COVID-19 fino a dicembre 2021 [ 59 ]. Un’analisi di scenario controfattuale simile ha concluso che il programma di vaccinazione statunitense contro il COVID-19 aveva prevenuto 18 milioni di ricoveri ospedalieri e 3 milioni di decessi negli Stati Uniti fino a novembre 2022 [ 60 ]. Pertanto, apparentemente sulla base di questa narrativa rivista secondo cui i vaccini potrebbero ridurre la gravità del COVID-19, i programmi di vaccinazione a livello di popolazione sono stati continuati e le persone precedentemente vaccinate sono state incoraggiate ad assumere dosi di richiamo aggiuntive [ 16 , 18 , 19 ].
Valutazione errata e pericolosa sovrastima della sicurezza dei vaccini mRNA/DNA contro il COVID-19
I resoconti dei risultati degli studi di fase 3 sui vari vaccini contro il COVID-19 hanno affermato che ciascun vaccino era sicuro (oltre che efficace) [ 13 – 15 , 34 – 37 ]. Ciò è stato in genere ottenuto osservando che l’incidenza di eventi avversi gravi e/o decessi era (a) rara e (b) simile sia nel gruppo vaccinato che nel gruppo di controllo. Su questa base, i governi hanno avviato programmi di vaccinazione su tutta la popolazione all’inizio del 2021.
Gli studi per valutare la sicurezza di ciascun vaccino sono stati relativamente brevi (spesso <2–3 mesi) e alla fine degli studi, i partecipanti nei gruppi di controllo sono stati smascherati e hanno ricevuto il vaccino, impedendo così la valutazione continua dei gruppi per periodi più lunghi. Questo nonostante il fatto che i vaccini richiedano uno standard di sicurezza molto elevato perché vengono somministrati a individui sani [ 249 , 291 ] e perché gli eventi avversi potrebbero non essere confermati fino ad anni dopo la distribuzione [ 291 ]. La brevità di questi studi sulla sicurezza è stata particolarmente preoccupante alla luce della natura innovativa della tecnologia mRNA e DNA [ 257–261 ].
Con il progredire dei programmi di vaccinazione, e verso la fine del 2021 con il passaggio ai programmi di richiamo che prevedevano una terza dose o dosi successive, il concetto di “sicuro” sembra essersi progressivamente evoluto, poiché l’incidenza stimata di eventi avversi preoccupanti è aumentata di ordini di grandezza nel tempo, come discuteremo di seguito.
In genere, la frequenza degli effetti collaterali associati a un farmaco viene comunemente annotata come segue:
• “Molto raro” indica un effetto collaterale che si verifica in meno di 1 persona su 10.000, ovvero <0,01%
• “Raro” è compreso tra 1 su 10.000 e 1 su 1.000, ovvero 0,01%–0,1%
• “Non comune” è compreso tra 1 su 1.000 e 1 su 100, ovvero 0,1%–1%
• “Comune” è compreso tra l’1% e il 10%
• “Molto comune” è superiore al 10%
All’inizio del 2021, le preoccupazioni si sono inizialmente concentrate sui casi “rari” di gravi eventi di coagulazione del sangue associati a due dei vaccini a DNA – AstraZeneca e Johnson & Johnson – soprattutto tra le donne [ 292 – 294 ]. Più di 30 dei primi 222 casi sospetti in Europa sono successivamente deceduti [ 292 ].
Parallelamente, le preoccupazioni sui vaccini a mRNA si sono inizialmente concentrate principalmente su problemi cardiovascolari, miocardite/pericardite. Sebbene le prime valutazioni basate sui sistemi di segnalazione passiva degli eventi avversi suggerissero inizialmente che questi eventi fossero “molto rari” [ 295 ], è presto diventato evidente che i tassi erano più elevati tra gli uomini più giovani [ 296 , 297 ] e aumentavano sostanzialmente dalla prima alla seconda dose [ 297 – 299 ].
Negli Stati Uniti, nel giugno 2021, il Comitato consultivo sulle pratiche di immunizzazione (ACIP) ha discusso i benefici/rischi della prosecuzione dei programmi per i giovani adulti. Ha esplicitamente ipotizzato che i vaccini fossero efficaci al 95% “nel prevenire i casi di COVID-19 e l’ospedalizzazione” [ 300 ]. Pertanto, ha calcolato che i benefici superavano i rischi [ 300 ]. Come abbiamo visto sopra, tali ipotesi ottimistiche sull’efficacia del vaccino sono state presto abbandonate.
Alcuni studi hanno ammesso che i vaccini a mRNA portavano a un aumento del rischio di miocardite e pericardite, ma hanno sostenuto che i rischi erano maggiori a causa dell’infezione da COVID-19 [ 270 ]. In seguito si è capito che tali stime erano errate, perché il numero di infezioni da COVID-19 durante le prime ondate era stato gravemente sottostimato e i rischi derivanti dall’infezione erano stati sovrastimati [ 301 ]. Gli studi che hanno evitato questo problema hanno confermato che i rischi di miocardite e pericardite erano molto più elevati a causa della vaccinazione che dell’infezione. Ad esempio, tra maggio e ottobre 2021, 32 milioni di persone di età compresa tra 12 e 50 anni sono state vaccinate con i vaccini a mRNA in Francia e 3.225 membri di quella popolazione hanno sviluppato miocardite o pericardite nello stesso periodo (ovvero, lo 0,01%), ma il 97% di questi casi era dovuto ai vaccini, non alle infezioni [ 299 ].
Entro il 2022, gli studi sulla miocardite/pericardite indotta da vaccino, stratificati per sesso, età, numero di dosi e marca del vaccino, hanno rilevato stime molto più elevate dell’incidenza di questa condizione, superiori a 1,5 su 10.000 (“rari”) tra i giovani maschi dopo la seconda dose [ 301 ].
Più recentemente, diversi studi osservazionali ad alta sensibilità sui programmi di vaccinazione all’interno di singole istituzioni hanno indicato che le manifestazioni cardiovascolari dopo la seconda dose sono “molto comuni”, ma solitamente “lievi e temporanee” [ 302 , 303 ]. I partecipanti con ECG anormali o biomarcatori cardiaci elevati erano “comuni” [ 302 – 304 ], ma tutti i pazienti in questi studi si erano completamente ripresi entro la fine dello studio [ 302 – 304 ]. Questi studi suggeriscono che l’incidenza di miocardite e/o pericardite lieve e transitoria non è “rara”, ma piuttosto “non comune” [ 302 – 304 ].
Con il passare del tempo, nuove informazioni hanno sollevato preoccupazioni circa l’accuratezza con cui i dati di sicurezza degli studi clinici originali erano stati riportati e interpretati. Una rianalisi dei dati degli studi clinici Pfizer e Moderna ha suggerito che si sono verificate reazioni avverse gravi pari allo 0,10%-0,15% rispetto al braccio placebo [ 305 ], ovvero “non comuni” piuttosto che “molto rare” come originariamente affermato.
Nel frattempo, un’analisi degli eventi avversi sospetti a seguito della vaccinazione Pfizer in Danimarca ha suggerito che alcuni lotti di vaccino avevano tassi molto più elevati di altri [ 306 ]. Detto questo, questo studio è stato controverso e contestato su più fronti [ 307 – 310 ]. Quindi, mentre molte di queste critiche hanno trovato risposta [ 306 ], i risultati dovrebbero essere trattati con cautela. Ciononostante, studi successivi hanno trovato risultati simili per la Svezia [ 311 ] e la Repubblica Ceca [ 312 ], suggerendo che questo risultato controverso potrebbe richiedere ulteriori indagini. Se il risultato si rivelasse valido, le potenziali incongruenze tra i lotti potrebbero aumentare le difficoltà nella stima accurata dei rischi di reazioni avverse da questi vaccini.
Nel novembre 2021, un ex direttore regionale di uno dei siti di sperimentazione clinica Pfizer ha fornito una testimonianza in qualità di whistle-blower, denunciando serie preoccupazioni circa l’integrità dei dati e la supervisione normativa nei siti presso i quali lavorava [ 268 , 269 ]. Tra queste, si segnalava il timore che le reazioni avverse di alcuni partecipanti alla sperimentazione non venissero adeguatamente monitorate. In effetti, Brianne Dressen (partecipante alla sperimentazione AstraZeneca) e Maddie de Garay (partecipante alla sperimentazione Pfizer di età compresa tra 12 e 15 anni) hanno entrambe pubblicamente dichiarato quanto segue:
(a) Le loro gravi reazioni avverse sono state omesse dai documenti che descrivono i risultati della sperimentazione.
(b) Hanno subito manipolazione psicologica (“gaslighting medico”) invece di ricevere supporto medico dagli organizzatori del processo.
(c) Un anno dopo le sperimentazioni, i pazienti erano ancora alle prese con gravi danni da vaccino [ 215 – 217 ].
Solo 1.131 partecipanti erano stati nel braccio vaccinale dello studio clinico di Maddie de Garay [ 313 ], quindi il suo caso rappresentava lo 0,089% dei partecipanti vaccinati. Tuttavia, nessuno di questi due partecipanti allo studio è stato menzionato negli studi che descrivono la sicurezza e l’efficacia dei vaccini in questione [ 14 , 313 ].
Poiché le stime dei tassi di reazioni avverse aumentano nel tempo, continua ad aumentare anche la gamma di possibili reazioni avverse confermate come associate ai vaccini a mRNA e DNA: ad esempio, sindrome di Guillain-Barré [ 314 ]; trombosi del seno venoso cerebrale [ 314 ]; encefalomielite [ 314 ]; reazioni avverse psichiatriche [ 315 ] irregolarità mestruali [ 316 , 317 ] tinnito [ 318 ] e fuoco di Sant’Antonio [ 257 ]. In alcuni casi, almeno, i vaccini sono stati collegati a esiti fatali [ 319 , 320 ].
Notiamo anche che alcuni studi hanno trovato casi in cui il materiale genetico del vaccino o frammenti della proteina spike rimangono in circolazione per mesi [ 257 , 321 – 323 ]. Ad esempio, uno studio ha rilevato frammenti della proteina spike ricombinante nel sangue dei pazienti 187 giorni dopo la vaccinazione [ 321 ]. Un altro ha notato la presenza di mRNA concentrato nelle vescicole extracellulari del latte materno umano [ 322 ]. Ciò è preoccupante poiché inizialmente si presumeva che questo materiale genetico e il suo prodotto proteico sarebbero stati di breve durata [ 249 ].
Rasmussen Reports ha condotto una serie di sondaggi tra il pubblico generale negli Stati Uniti, che includevano domande sui vaccini contro il COVID-19. Di seguito, elenchiamo alcuni esempi recenti, ma per i risultati più recenti consultare https://www.rasmussenreports.com/search?SearchText=covid :
• 20-22 maggio 2024 (N = 1.250): “Conosci personalmente qualcuno che è morto a causa degli effetti collaterali del vaccino contro il COVID-19?” 19% sì; 74% no; 7% non sono sicuro. [A titolo di confronto, i risultati per “Conosci personalmente qualcuno che è morto a causa del virus COVID-19?” sono stati 42% sì; 53% no; 5% non sono sicuro.]
• 27-29 marzo 2023 (N = 1.078). “Qualcuno dei tuoi familiari è morto e la cui morte ritieni possa essere stata causata dagli effetti collaterali dei vaccini contro il COVID-19?” 10% sì; 85% no; 5% non sono sicuro. [A titolo di confronto, i risultati per “Qualcuno dei tuoi familiari è morto di COVID-19?” sono stati 11% sì; 86% no; 3% non sono sicuro.]
• 30 novembre – 1 dicembre 2022 (N = 1.000): “Credi di aver riscontrato effetti collaterali gravi, effetti collaterali minori o nessun effetto collaterale dalla vaccinazione contro il COVID-19?” 7% effetti collaterali gravi; 34% effetti collaterali minori; 56% nessun effetto collaterale; 4% non sono sicuro.
Ovviamente, tali sondaggi raccolgono solo opinioni personali di non esperti, ma indicano che (giustamente o meno) una considerevole minoranza del pubblico ritiene personalmente che loro stessi o persone che conoscono abbiano sofferto di una grave reazione avversa ai vaccini contro il COVID-19.
Infine, sussistono ancora preoccupazioni circa gli aumenti significativi della mortalità in eccesso durante il periodo associato alla distribuzione del vaccino rispetto al periodo pre-vaccinazione della pandemia di COVID-19 (2020) o agli anni pre-pandemici [ 261 , 324 – 326 ]. In effetti, alcuni studi che confrontano la mortalità per tutte le cause tra gruppi vaccinati e non vaccinati hanno riscontrato rischi leggermente aumentati tra i gruppi vaccinati rispetto ai non vaccinati [ 327 , 328 ], ovvero l’opposto di quanto ci si potrebbe aspettare se i vaccini riducessero i rischi di mortalità. Sebbene vi siano molti problemi nell’attribuzione dei decessi in eccesso in un determinato paese, principalmente a causa del numero di possibili cause coinvolte, e nell’identificazione di un sistema di misurazione ragionevole e coerente, la relazione tra i tempi dell’aumento della mortalità e le distribuzioni dei vaccini rappresenta un importante “segnale di sicurezza” [ 325 ], e il fatto che “l’eccesso di mortalità sia rimasto elevato nel mondo occidentale per tre anni consecutivi, nonostante l’attuazione di misure di contenimento e vaccini COVID-19” [ 326 ] solleva serie preoccupazioni. Ciò suggerisce inoltre che il sistema di segnalazione degli eventi avversi dei vaccini (VAERS) non funziona come previsto e che i segnali di sicurezza vengono persi [ 329 ].
Prosecuzione dei programmi di vaccinazione COVID-19 a livello di popolazione dopo la fine del 2021
Preoccupazioni generali sui mandati vaccinali
La giustificazione originale per l’esecuzione di programmi di vaccinazione su larga scala si basava sul presupposto esplicito che vaccinare la popolazione oltre la teorica “soglia di immunità di gregge” avrebbe ridotto sostanzialmente la trasmissione virale [ 16 ]. Pertanto, molti governi hanno introdotto una politica di vaccinazione piuttosto coercitiva, in molti casi rendendo obbligatorio o almeno “socialmente difficile” per le persone fare una scelta informata [ 16 ]. L’etica degli obblighi vaccinali è stata ampiamente dibattuta anche nei media e nella letteratura scientifica, con alcuni che hanno sottolineato la loro natura non eticamente coercitiva. [ 330 ]. Riteniamo che questi obblighi abbiano violato i principi etici fondamentali del consenso informato e dell’autonomia corporea.
Bardosh et al. sottolineano che le conseguenze involontarie di queste politiche hanno esacerbato le attuali disuguaglianze sanitarie e socio-economiche, aumentato la polarizzazione sociale e ridotto la fiducia nelle istituzioni governative e di sanità pubblica [ 16 ]. Hanno anche causato problemi pratici come le dimissioni del personale [ 331 ].
Infine, ci chiediamo se sia etico imporre un qualsiasi medicinale a una qualsiasi fascia della popolazione in cui vi sia un danno netto dimostrabile, ad esempio, giovani adulti e bambini il cui rischio di COVID-19 grave è molto inferiore al rischio di danno da vaccino derivante dai vaccini a mRNA [ 332 – 334 ].
Scomparsa della motivazione entro la fine del 2021
In ogni caso, come abbiamo discusso in precedenza, alla fine del 2021, era abbondantemente chiaro che i vaccini non prevenivano l’infezione da COVID-19 [ 17 – 20 , 22 , 282 ]. Era anche chiaro che la vaccinazione non preveniva nemmeno la trasmissione virale [ 283 , 284 ]. Pertanto, la base di salute pubblica per un programma di vaccinazione a livello di popolazione (vedi Figura 1 ) non era più applicabile.
L’OMS sostiene attualmente che i vaccini “offrono ancora una forte protezione contro malattie gravi, ospedalizzazione e morte” (285), sulla base di studi osservazionali che suggeriscono che i vaccini potrebbero ridurre la gravità della malattia [ 16 , 18 , 21 , 22 ] , sebbene, come discusso in precedenza, l’affidabilità statistica di queste affermazioni sia stata contestata [ 26 , 274-278 , 280 ] . Pertanto, si potrebbe sostenere che gli individui potrebbero scegliere di continuare volontariamente un programma di vaccinazione personale attraverso richiami, in particolare quelli ad alto rischio di malattie gravi, ad esempio anziani o gravemente obesi [ 174 , 335-337 ]. Tuttavia, non esisteva più un’argomentazione di sanità pubblica a favore della continuazione di un programma di vaccinazione a livello di popolazione .
Inoltre, il virus ha continuato a evolversi durante la pandemia e all’inizio del 2022 si era evoluto in una variante molto più lieve, “omicron”, che sembrava essere più trasmissibile ma meno virulenta delle varianti precedenti [ 338 , 339 ]. Nel frattempo, è stato dimostrato che la guarigione dall’infezione fornisce un’immunità protettiva per le infezioni successive che era almeno altrettanto efficace della vaccinazione [ 340 , 341 ], eppure i pazienti guariti dal COVID-19 sono stati spesso incoraggiati a continuare il loro programma di vaccinazione. Pertanto, la percentuale della popolazione a rischio di malattia grave ha continuato a diminuire.
Infine, abbiamo discusso in precedenza di come il rischio confermato di gravi reazioni avverse dai vaccini COVID-19 sia aumentato nel tempo [ 296 , 301 – 305 , 314 ]. Ciò significava che già all’inizio del 2022, per alcuni gruppi demografici, ad esempio i giovani maschi, il rischio confermato di danni dai vaccini era di ordini di grandezza superiore al loro rischio di sviluppare una forma grave di COVID-19 [ 342 , 343 ].
Problema 4: Il rifiuto involontario di valide prospettive scientifiche come “disinformazione”
“Preferisco avere domande a cui non si può rispondere, piuttosto che risposte a cui non si può mettere in discussione.” – Anonimo (talvolta attribuito a Richard Feynman, 1918–1988).
Uno dei temi ricorrenti del discorso pubblico sul COVID-19 è stata l’importanza di “seguire la scienza” [ 11 , 48 , 164-166 ] . Tuttavia, durante la pandemia, i ricercatori hanno potuto (e lo hanno fatto) raggiungere diverse opinioni scientifiche su molti aspetti della scienza relativi al COVID-19 e/o alla gestione della pandemia. Inoltre, queste particolari opinioni scientifiche a volte cambiavano alla luce di informazioni aggiuntive [ 25-27 , 33 , 41 , 42 , 48 , 166 , 232 , 344-347 ] .
Allo stesso tempo, il pubblico è stato inondato da narrazioni spesso mutevoli su ciò che “dice la scienza” [ 11 , 48 , 102 , 164 , 166 , 346 ]. Le persone che non erano d’accordo con qualsiasi aspetto di queste narrazioni spesso si ritrovavano emarginate per “promozione di disinformazione pericolosa” o per essere “anti-scienza”, anche se quelle persone erano scienziati altamente qualificati o professionisti medici [ 24 , 26 , 96 , 347 ].
Sosteniamo che, prendendo in considerazione solo un singolo insieme di narrazioni scientifiche, le comunità medica e scientifica, così come i decisori politici, sono state gravemente ostacolate nella loro capacità di valutare criticamente la scienza durante la pandemia.
Riteniamo che questa riduzione della gamma di questioni scientifiche rilevanti tollerate – da (a) il pubblico, (b) i media, (c) le piattaforme dei social media, (d) le “organizzazioni di fact-checking”, (e) i funzionari governativi, (f) l’industria farmaceutica e (g) la stessa comunità scientifica – abbia inavvertitamente ostacolato la capacità dei ricercatori di impegnarsi in indagini scientifiche aperte su questi complessi problemi scientifici.
Il ruolo del pubblico
È noto che quando le persone percepiscono determinati comportamenti come associati al rischio di malattia o morte, la loro valutazione di tale comportamento (inconsciamente) diventa moralizzata [ 348 , 349 ], forse persino contraddicendo un valore sacro [ 348 , 350 , 351 ]. Quando valutiamo una questione da una prospettiva morale o addirittura sacra, può essere difficile valutarla in modo imparziale, basandosi puramente su prove o basi logiche. Inoltre, le nostre opinioni morali sono spesso allineate con la nostra ideologia politica [ 348 , 349 ], il che significa che le divisioni politiche preesistenti possono aggravare le divisioni sociali su queste questioni [ 351 , 352 ].
Fin dall’inizio della pandemia, la copertura mediatica, i social media e gli sforzi del governo hanno propagato efficacemente un crescente senso di paura e panico tra molte persone riguardo alla gravità e ai pericoli del COVID-19 [ 161 , 344 , 353 , 354 ]. Pertanto, molte persone hanno trovato difficile ascoltare in modo neutrale e imparziale le diverse prospettive scientifiche sulle politiche relative al COVID-19. I sondaggi condotti a metà del 2020 hanno rilevato che le persone con una maggiore paura personale di contrarre il COVID-19 erano più propense a valutare le politiche relative al COVID-19 da una prospettiva morale o addirittura di “valori sacri” [ 351 ], e che questo effetto era più pronunciato tra i partecipanti di sinistra [ 351 ].
Già prima della pandemia erano state espresse preoccupazioni sulla tendenza delle persone ad autoselezionarsi in “camere dell’eco” dove cercano informazioni che siano in linea con le loro opinioni ed evitano prospettive dissenzienti [ 355 ]. L’uso di termini carichi di valori come “teoria del complotto” e “scienza” per respingere o promuovere acriticamente determinate prospettive sembra aver aumentato questa polarizzazione durante la pandemia [ 356 ] e sembra aver incoraggiato alcune persone a fare di altri dei “capri espiatori” [ 352 ]. Nel frattempo, coloro che ritenevano che esprimere la propria opinione potesse portare a diffamazione, derisione o molestie, potrebbero aver sempre più autocensurato le proprie opinioni, portando a una “spirale del silenzio” [ 357 ].
Il ruolo dei media
L’articolo 19 della Dichiarazione universale dei diritti umani afferma che «ogni individuo ha diritto alla libertà di opinione e di espressione; tale diritto include la libertà di sostenere opinioni senza interferenze e quella di cercare, ricevere e diffondere informazioni e idee attraverso ogni mezzo e senza riguardo a frontiere» [ 358 ]. La Carta mondiale di etica del giornalista sottolinea che la responsabilità di un giornalista nei confronti del pubblico nel favorire questo specifico diritto umano «prevale su ogni altra responsabilità, in particolare nei confronti dei datori di lavoro e delle autorità pubbliche» [ 359 ].
D’altro canto, negli ultimi anni, molti giornalisti hanno rivisitato questi ideali, soprattutto per quanto riguarda il giornalismo scientifico, perché quando al pubblico vengono presentate prospettive multiple, potrebbe non giungere alle stesse conclusioni dei giornalisti [ 360 , 361 ]. Di conseguenza, molti organi di stampa hanno iniziato a dare priorità al “giornalismo affidabile” (in cui giornalisti e redattori decidono in anticipo quali informazioni fornire al pubblico) rispetto al più convenzionale “giornalismo equilibrato” (in cui i giornalisti cercano di fornire al pubblico tutte le prospettive rilevanti) [ 361 ]. Una conseguenza di questo cambiamento negli approcci al giornalismo scientifico da parte dei media è che molti redattori e giornalisti hanno di fatto deciso di agire come guardiani di quali informazioni scientifiche trasmettere al pubblico. Durante il COVID-19, questo è stato spesso accompagnato da “una tendenza a usare eccessivamente elementi linguistici che implicano certezza” nella “scienza”, anche se la scienza in questione è stata ripetutamente rivalutata nel tempo [ 362 ].
Il ruolo delle piattaforme di social media e dei motori di ricerca Internet
Negli ultimi anni, le piattaforme dei social media e i motori di ricerca Internet hanno offerto al pubblico l’opportunità di ricercare informazioni autonomamente e di condividere tra loro le informazioni che ritengono importanti. Tuttavia, ciò ha consentito al pubblico di accedere a una gamma di informazioni più ampia rispetto a quella fornita dai media, minando così in parte il progetto di “informazione affidabile” sopra descritto. Pertanto, negli ultimi anni, queste aziende Internet si sono trovate sotto una pressione crescente per ridurre artificialmente la diffusione di alcune informazioni e aumentare la diffusione di altre informazioni [ 363 , 364 ].
All’inizio del COVID-19, piattaforme come Facebook e Twitter hanno espresso la volontà di sopprimere la presunta “disinformazione” sul COVID-19 e promuovere presunte “informazioni accurate” [ 28 ]. Tuttavia, ora si riconosce sempre più che spesso la “disinformazione” che veniva soppressa si rivelava essere “informazione accurata” e viceversa . In un’intervista podcast del giugno 2023, il CEO di Meta (Facebook, Instagram e WhatsApp) ha ammesso che alle sue piattaforme era stato “chiesto di censurare un sacco di cose che, a posteriori, si sono rivelate più discutibili o vere” [ 365 ]. Le decisioni su quali informazioni promuovere o declassare erano spesso determinate dalla pressione delle agenzie governative statunitensi e spesso comportavano erroneamente il declassamento o la censura di opinioni scientifiche genuine [ 30 , 366 – 368 ]. A un certo punto, Facebook ha iniziato a penalizzare gli utenti che tentavano di condividere un articolo pubblicato sul British Medical Journal, una delle più antiche riviste mediche generaliste del mondo [ 269 ].
Il ruolo delle organizzazioni di fact-checking
Le narrazioni del discorso popolare sono state sempre più controllate da organizzazioni di fact-checking. Queste organizzazioni sono spesso parzialmente finanziate da aziende come Google e Meta (ad esempio, Facebook) e pretendono di identificare determinati articoli come “falsi”, “fuorvianti” o “mancanti di contesto”. Questi fact-checking vengono poi utilizzati come giustificazione dalle piattaforme di social media e dai media per sopprimere le informazioni [ 269 , 369 ].
Questi fact-checking possono basarsi su basi inconsistenti, travisare un articolo o addirittura avanzare affermazioni verificabilmente false, eppure le organizzazioni sono strutturate in modo tale che sia in gran parte impossibile presentare ricorso con successo contro l’affermazione [ 269 , 369 ]. Pertanto, anziché migliorare la qualità delle informazioni disponibili al pubblico o fornire un contesto pertinente, i fact-checking non sono altro che un controllo narrativo, che censura o scredita le opinioni scientifiche che differiscono dalle proprie. Ciò non solo impedisce al pubblico di essere esposto a opinioni scientifiche diverse, ma il danno reputazionale derivante dalla condivisione di informazioni che finiscono per essere “fact-checking” può anche portare all’autocensura.
La base accademica per l’uso del fact-checking per il controllo narrativo sembra essere basata sulla “teoria dell’inoculazione” [ 370 , 371 ]. Si tratta di una strategia per ridurre al minimo la disponibilità di prospettive multiple su determinati argomenti, “pre-inceppando” il pubblico con deliberate travisamenti di argomenti convincenti trasformandoli in versioni meno convincenti e poi contrastando queste versioni fasulle degli argomenti. Analogamente alla vaccinazione con un virus indebolito, quando il pubblico incontrerà in seguito gli argomenti originali, verrà quindi “inoculato” a respingerli senza la dovuta considerazione [ 370 , 371 ].
Ruolo del governo e dei comitati consultivi scientifici
In definitiva, i governi e gli altri decisori politici hanno deciso le politiche nazionali relative al COVID-19, anche se spesso hanno insistito sul fatto che stavano “seguendo la scienza” [ 48 , 164-166 ]. Tuttavia, ci sono state opinioni scientifiche contrastanti sulla maggior parte degli aspetti delle politiche relative al COVID-19, durante la pandemia. Pertanto, nella migliore delle ipotesi , avrebbero potuto seguire solo parte della scienza. In effetti, sembra che i governi spesso stessero semplicemente seguendo i loro vicini [ 8 , 112 , 162 , 372 ].
I gruppi consultivi scientifici utilizzati dai governi per decidere le politiche relative al COVID-19 generalmente includevano competenze solo in pochi aspetti rilevanti della salute pubblica ed erano particolarmente influenzati dai gruppi di modellazione [ 48 , 70 , 165 , 166 ]. In effetti, è stato sostenuto che molte delle politiche implementate “sarebbero considerate inaccettabili secondo le norme pre-pandemiche di etica della salute pubblica” [ 373 ]. Nel frattempo, c’è preoccupazione che le politiche governative siano state spesso fortemente influenzate da scienziati e altri incaricati con potenziali conflitti di interesse [ 165 , 374 , 375 ].
Altri hanno notato che molte politiche erano “autoritarie” e portavano a “violazioni degli standard democratici” [ 159 , 178 ], ma “non erano correlate con migliori risultati in termini di salute pubblica” [ 159 , 376 ]. Apparentemente, molti governi hanno utilizzato tecniche di manipolazione psicologica e sociologica “nudge” [ 377 ] per promuovere particolari politiche e comportamenti [ 69 , 220 , 354 ].
Sorprendentemente, tuttavia, nonostante si affermi che le decisioni politiche si basassero su prove solide e incontrovertibili, le informazioni raccolte dietro le quinte hanno rivelato che spesso le decisioni venivano prese senza una motivazione concreta [ 69 – 72 ]. L’ex Primo Ministro del Regno Unito, Rishi Sunak, che è stato Cancelliere dello Scacchiere dal 2020 al 2022, ha ammesso che le politiche di “lockdown” del Regno Unito erano una conseguenza diretta delle previsioni preliminari del modello [ 70 ]. Solo dopo che il governo ha respinto il consiglio basato sulla modellizzazione di SAGE, il loro gruppo consultivo scientifico, che chiedeva un quarto lockdown nel dicembre 2021, il governo si è reso conto che le previsioni del modello di SAGE erano sbagliate di un fattore 20. Nel frattempo, il presidente del comitato di modellizzazione di SAGE ha ammesso di aver intenzionalmente escluso la possibilità che una nuova variante potesse essere meno virulenta [ 71 ].
Il ruolo delle aziende farmaceutiche
Legg et al. hanno sviluppato un quadro per valutare come e perché le aziende influenzano la scienza e l’uso della scienza nella politica e nella pratica, suggerendo che l’industria farmaceutica sta potenzialmente utilizzando 5 delle sue macro-strategie identificate e 16 delle sue 19 meso-strategie proposte [ 378 ]. Tuttavia, identificare direttamente i pregiudizi causati specificamente dall’influenza dell’industria farmaceutica sui media, sulle piattaforme dei social media, sulle politiche governative e sulla comunità scientifica è difficile perché l’industria è così influente che le interconnessioni tra tutti questi diversi settori sono diffuse [ 231 , 379 ].
Sebbene il budget pubblicitario diretto di molte aziende farmaceutiche sui media e sui social media sia solo una frazione del loro budget di spesa totale, questo può comunque rappresentare una grande fonte di entrate pubblicitarie per i media o le piattaforme di social media. Ad esempio, è stato stimato che l’industria farmaceutica abbia speso quasi 4 miliardi di dollari in pubblicità televisive nel 2021 [ 380 ], potenzialmente distorcendo la neutralità di tali piattaforme. Recentemente, è stato rivelato che i Royal Medical College nel Regno Unito ricevono ingenti pagamenti da aziende farmaceutiche e di dispositivi medici [ 381 ]. Un’analisi dei pagamenti ricevuti dai medici francesi da Gilead Science (sviluppatori del remdesivir) e delle loro dichiarazioni pubbliche sul potenziale utilizzo dell’HCQ (un farmaco economico riproposto, proposto come trattamento alternativo al remdesivir) per il trattamento del COVID-19 durante il 2020 ha rivelato che coloro che erano più critici nei confronti dell’HCQ avevano ricevuto i maggiori finanziamenti da Gilead Science [382 ] .
I rapporti di lavoro tra le aziende farmaceutiche (tra cui Pfizer, AstraZeneca, Johnson & Johnson e Moderna), i media tradizionali (tra cui Thomson Reuters) e le aziende tecnologiche (tra cui Facebook e Google), come sottolineato da Deruelle, mettono in discussione l’imparzialità delle iniziative di fact-checking delle piattaforme di social media [ 231 ].
Il ruolo della comunità scientifica
Uno dei principali meccanismi attraverso cui gli scienziati comunicano le loro scoperte e analisi ad altri scienziati è la pubblicazione del loro lavoro su riviste accademiche sottoposte a revisione paritaria. Tuttavia, nel corso degli anni, il numero di articoli pubblicati è aumentato rapidamente, soprattutto in settori in cui sono disponibili finanziamenti considerevoli.
Solo nel primo anno di pandemia, sono stati pubblicati oltre 100.000 articoli scientifici relativi al COVID-19 [ 383 ]. Pertanto, è evidente che durante la pandemia siano state espresse molte informazioni, analisi e opinioni scientifiche. Ciò sottolinea l’erroneità dell’idea che la scienza sul COVID-19 sia mai stata chiara, semplice o inequivocabile. Tuttavia, come discuteremo, sembra che molte riviste abbiano garantito che la ricerca a supporto di determinate narrazioni scientifiche fosse prioritaria rispetto alla ricerca che le contraddiceva.
Alcuni articoli sembrano essere stati pubblicati rapidamente. Ad esempio, l’articolo che descriveva il test RT-PCR originale per SARS-CoV-2 è stato pubblicato il 23 gennaio 2020 in meno di 48 ore dalla presentazione [ 118 ]. Tuttavia, altri articoli hanno dovuto affrontare lunghi processi di revisione paritaria che hanno comportato più cicli di revisioni (spesso comportando la reinvio di manoscritti rivisti a riviste diverse) che hanno ritardato la pubblicazione per mesi o addirittura anni. Ad esempio, la versione originale di Simandan et al. è stata presentata per la prima volta a una rivista il 12 dicembre 2020 e ha dovuto superare più cicli di revisione paritaria in più riviste prima di essere accettata per la pubblicazione l’11 gennaio 2023 [ 178 ]. Dati i rapidi sviluppi durante la pandemia, questi ritardi hanno fatto sì che le decisioni politiche sul COVID-19 fossero in genere fortemente influenzate dagli articoli pubblicati per primi. Quando diverse prospettive venivano infine pubblicate mesi o anni dopo, era generalmente troppo tardi per fare una grande differenza.
Ad esempio, sia Flaxman et al. che Wood hanno analizzato una questione scientifica simile: quanta influenza hanno avuto gli NPI sulla progressione della prima ondata della pandemia (da febbraio a maggio 2020) in Europa? Flaxman et al. (2020) hanno confrontato le statistiche sui decessi per COVID-19 con uno scenario controfattuale modellato SEIR di ciò che sarebbe accaduto in assenza di NPI e hanno concluso che gli NPI sono stati molto efficaci e che sono stati evitati 2,8-3,5 milioni di decessi in 11 paesi [ 7 ]. L’articolo è stato presentato il 30 marzo 2020 e accettato per la pubblicazione sulla rivista Nature il 22 maggio 2020. Wood ha studiato anche questa prima ondata, ma ha scoperto che l’ondata era già in declino nel Regno Unito prima della piena attuazione degli NPI e in Svezia senza NPI [ 103 ]. Questo studio ha ricevuto il primo di diversi rifiuti nel maggio 2020 e non è apparso in stampa fino a settembre 2022.
Data l’urgenza di sviluppare politiche relative al COVID-19, molti ricercatori hanno sfruttato i “server di pre-print” per cercare di accelerare il processo di distribuzione di informazioni scientifiche rilevanti al pubblico prima della revisione paritaria [ 383 – 386 ]. Alcune di queste preprint hanno influenzato le politiche relative al COVID-19, soprattutto durante le prime fasi della pandemia [ 6 , 43 , 383 , 384 ]. Alcune hanno anche ricevuto copertura mediatica [ 383 , 386 ]. Quindi, per alcuni ricercatori, le preprint hanno offerto un modo per comunicare le loro scoperte al pubblico e/o ai decisori politici in tempo affinché fossero rilevanti. Tuttavia, dato l’elevato numero di preprint relative al COVID-19 pubblicate, a meno che i ricercatori non avessero avuto una considerevole influenza sui decisori politici e/o un buon accesso ai media, molte di queste intuizioni avrebbero potuto essere trascurate. Inoltre, alcuni ricercatori hanno messo in guardia dal fatto che molti server di preprint hanno iniziato a utilizzare ragioni opache e/o scarsamente giustificate per rifiutare di pubblicare preprint, apparentemente basate sulle conclusioni dei manoscritti piuttosto che sul loro merito scientifico [ 385 ].
Una tendenza allarmante che abbiamo notato (e alcuni di noi hanno sperimentato personalmente) durante la pandemia è stato l’uso improprio da parte di alcune riviste del processo di ritrattazione/ritiro. Quando applicato in modo improprio, questo processo può avere l’effetto sia di mettere a tacere che di screditare i ricercatori per aver pubblicato articoli scientifici sottoposti a revisione paritaria che sollevano preoccupazioni su alcune politiche COVID-19. Fino a poco tempo fa , gli articoli di riviste venivano molto raramente ritrattati o ritirati dopo la pubblicazione in una rivista sottoposta a revisione paritaria [ 387 , 388 ]. Inoltre, in un sondaggio del 2012 sugli articoli ritrattati, è emerso che il 67,4% era accusato di cattiva condotta (incluso il 43,4% di frode o sospetto di frode) e il 21,3% a causa di errori [ 387 ]. È stato anche scoperto che ci sono voluti in media 2,5 anni dalla pubblicazione fino alla ritrattazione [ 387 ].
Questi fattori storici hanno erroneamente convinto la maggior parte della comunità scientifica che, se un articolo viene “ritirato” o “ritirato”, dovrebbe essere trattato come un importante segnale di allarme che i ricercatori coinvolti sono stati coinvolti in frodi scientifiche o hanno commesso gravi errori scientifici nelle loro analisi, la cui identificazione ha richiesto diversi anni. Tuttavia, durante il COVID-19, diverse riviste hanno iniziato a utilizzare questo strumento, in precedenza molto raro e cauto, di ritrattazione/ritiro come una nuova forma di censura [ 24 , 388 , 389 ].
Di seguito, riportiamo esempi di diversi studi di alto profilo sul COVID-19 che sono stati ritirati o ritirati da una rivista senza fornire un’adeguata giustificazione scientifica o senza offrire agli autori la possibilità di pubblicare una risposta:
• Due articoli di Walach et al. sono stati bruscamente ritrattati con spiegazioni inadeguate [ 390 , 391 ]. Uno ha sollevato preoccupazioni sui programmi di vaccinazione COVID-19, data la bassa efficacia osservata dei vaccini COVID-19 nel ridurre la mortalità o le malattie gravi (riduzione del rischio assoluto rispetto alla riduzione del rischio relativo, vedere la tabella 2), insieme all’incidenza relativamente elevata di eventi avversi gravi (a giugno 2021). L’altro ha sollevato preoccupazioni sulle politiche COVID-19 che promuovono l’uso prolungato di mascherine facciali da parte dei bambini nelle scuole. Versioni riviste di entrambi gli articoli sono state successivamente pubblicate su riviste diverse [ 389 , 392 , 393 ], e altri ricercatori sono giunti a risultati simili [ 342 , 394 ]. Nessuna delle riviste ha fornito ragioni sufficientemente solide per cui gli studi dovrebbero essere ritrattati, e si sono rifiutate di pubblicare le risposte degli autori.
• Kostoff et al. (2022) hanno chiesto se la vaccinazione contro il COVID-19 fosse adatta ai bambini, data la bassissima incidenza di COVID-19 grave tra i bambini e i potenziali rischi di reazioni avverse [ 395 ]. Questo articolo è stato bruscamente ritirato perché uno dei coautori di Kostoff et al. (2022) era un editore della rivista all’epoca e un altro editore aveva gestito il manoscritto. Ciò significava che almeno due degli editor della rivista ritenevano che l’articolo fosse pubblicabile. Tuttavia, un terzo editore non era d’accordo e ha ritirato il manoscritto, offrendo solo una vaga e discutibile motivazione per farlo. Molteplici studi indipendenti hanno sollevato preoccupazioni simili a quelle sollevate nell’articolo ora ritirato [ 301 , 332 – 334 , 342 ].
• Savaris et al. (2021) hanno valutato statisticamente l’efficacia delle misure “stay-at-home”, sulla base di set di dati disponibili al pubblico, e hanno scoperto che queste politiche non hanno avuto alcun effetto sulla mortalità da COVID-19 in oltre il 98% delle regioni studiate. Sono stati pubblicati due commenti su questo articolo che contestavano l’idoneità dell’approccio statistico utilizzato [ 396 , 397 ]. È significativo che nessuno dei due commenti abbia effettuato una controanalisi del set di dati o fornito un approccio statistico alternativo che ritenevano idoneo. Nonostante il fatto che l’esistenza di questi commenti fosse ovvia sulla pagina della rivista, la rivista ha ritirato il manoscritto [ 398 ]. Come discusso in precedenza , da allora molteplici studi hanno confermato i risultati chiave di Savaris et al. [ 64 , 81 , 96 , 103 , 105 , 137-139 , 143 ] .
• Rose e McCullough (2021) hanno presentato un’analisi dei dati US VAERS che evidenziavano un segnale di sicurezza preoccupante per i vaccini COVID-19, mostrando un aumento sostanziale dei tassi di miocardite tra i giovani adulti, ma l’articolo è stato bruscamente ritirato dopo la pubblicazione [ 399 ]. La nota di ritiro afferma semplicemente: “Questo articolo è stato ritirato su richiesta dell’autore/degli autori e/o dell’editore”. A nessuno degli autori è stata fornita una giustificazione scientifica per questa decisione e, come discusso in precedenza, l’aumentata incidenza di miocardite tra i giovani adulti a seguito della vaccinazione COVID-19 è stata successivamente confermata [ 296 , 298 , 299 , 301 – 303 ].
GUARDA LA NOSTRA BIO E EFFETTUA UNA DONAZIONE
Conclusione e raccomandazioni
Sull’uso di modelli matematici e informatici per la consulenza politica
Conclusione 1: I modelli matematici e informatici possono essere strumenti molto potenti per valutare le implicazioni della nostra attuale comprensione scientifica di questioni rilevanti per le politiche, inclusa la modellizzazione epidemica. Tuttavia, l’output del modello è una conseguenza delle ipotesi, delle approssimazioni e dei dati di input. Nel caso del COVID-19, è ora evidente che i modelli COVID-19 che hanno avuto un impatto significativo sulle politiche di sanità pubblica (soprattutto all’inizio della pandemia) non stavano modellando accuratamente la progressione reale della pandemia di COVID-19.
Raccomandazione 1: I modelli dovrebbero essere utilizzati come strumento per integrare, non sostituire, l’analisi empirica. Sebbene le proiezioni basate sui modelli possano potenzialmente offrire scenari speculativi da sottoporre alla valutazione dei decisori politici, soprattutto nei primi mesi di una pandemia, dovrebbero essere trattate con notevole scetticismo. La loro pertinenza e idoneità dovrebbero essere costantemente riviste e, soprattutto, rivalutate empiricamente nel tempo.
Sull’uso di interventi non farmaceutici (NPI) durante le pandemie
Conclusione 2: Sebbene molti degli interventi non invasivi implementati durante la pandemia avessero una qualche giustificazione teorica su basi meccanicistiche e il supporto di valutazioni basate su modelli, molti altri studi hanno dimostrato empiricamente che gli interventi non invasivi sono stati molto meno efficaci di quanto si pensasse, o addirittura inefficaci. Nel frattempo, gli interventi non invasivi hanno anche avuto molti impatti negativi indesiderati sulla salute pubblica.
Raccomandazione 2: Se si dovesse mai prendere in considerazione l’utilizzo di NPI, è essenziale effettuare valutazioni olistiche dell’impatto sulla salute. Inoltre, i metodi per valutarne oggettivamente l’efficacia dovrebbero essere costantemente analizzati empiricamente.
Sull’uso degli interventi farmaceutici (PI) durante le pandemie
Gli autori di questo saggio hanno opinioni diverse sulla sicurezza e l’efficacia relative di entrambe le classi di inibitori delle proteasi (PI). Tuttavia, ormai ci è chiaro quanto segue:
Conclusione 3: La scarsa attenzione alla ricerca sull’identificazione di potenziali trattamenti basati su farmaci economici riadattati è preoccupante. In particolare, due dei candidati (HCQ e ivermectina) erano entrambi ampiamente utilizzati da decenni prima della pandemia e presentavano profili di sicurezza consolidati. Pertanto, anche se nessuno dei due candidati avesse dimostrato alcuna efficacia, riteniamo preoccupante il brusco rifiuto della ricerca sul loro potenziale utilizzo. Al contrario, se fossero stati anche solo parzialmente efficaci nel ridurre la gravità delle infezioni da COVID-19, la soppressione generalizzata del loro utilizzo appare ancora più preoccupante.
Raccomandazione 3: La ricerca sullo sviluppo di potenziali trattamenti basati su farmaci generici riproposti con profili di sicurezza consolidati avrebbe dovuto essere incoraggiata, anziché scoraggiata. Dovremmo garantire che le risposte alle future pandemie accolgano con favore, anziché opporsi, a tale ricerca.
Conclusione 4: È ormai evidente che le affermazioni ottimistiche sulla sicurezza e sull’efficacia dei vaccini contro il COVID-19 all’inizio dei programmi di vaccinazione erano eccessivamente ottimistiche. Questi vaccini non precludono completamente l’infezione o la trasmissione. Alcune analisi suggeriscono ancora che i vaccini potrebbero ridurre la gravità dell’infezione, ma le prove a sostegno di ciò rimangono controverse. Nel frattempo, è ormai chiaro che l’incidenza di reazioni avverse gravi è maggiore di quanto inizialmente riconosciuto. Dopo aver esaminato la letteratura, a posteriori, molti ricercatori avevano effettivamente messo in guardia su ciascuno dei punti sopra menzionati, ma le loro cautele sono state criticate, penalizzate o ignorate anziché recepite.
Raccomandazione 4: I ricercatori dovrebbero essere incoraggiati a valutare criticamente le affermazioni secondo cui un particolare vaccino è sicuro ed efficace, senza il timore di essere potenzialmente etichettati come anti-vax o anti-scienza, se i risultati delle loro ricerche rivelassero risultati negativi.
Conclusione 5: La giustificazione originale per l’esecuzione di programmi di vaccinazione a livello di popolazione si basava sul presupposto esplicito che vaccinare la popolazione oltre la “soglia di immunità di gregge” teorica avrebbe ridotto sostanzialmente la trasmissione virale [ 16 ]. Sulla base di ciò, molti governi hanno introdotto obblighi vaccinali o altre misure coercitive per massimizzare i tassi di assorbimento del vaccino [ 16 , 342 ]. Tuttavia, anche se tale giustificazione è stata invalidata all’inizio dei programmi di vaccinazione, i programmi (e gli obblighi) sono continuati per molti paesi fino alla fine del 2022/inizio del 2023. Dato che le caratteristiche delle persone a rischio di COVID-19 grave erano ben definite, un programma di vaccinazione a livello di popolazione era superfluo. La consapevolezza che ci sono rischi non banali di gravi reazioni avverse associate a molti dei vaccini, in particolare i vaccini a mRNA e DNA, ha trasformato la vaccinazione di persone a basso rischio di COVID-19 grave in un rischio non necessario per la salute pubblica. L’uso di mandati e di altre misure per spingere le persone a vaccinarsi solleva anche notevoli problemi etici e morali [ 16 , 284 , 342 , 400 , 401 ].
Raccomandazione 5: I futuri programmi di vaccinazione dovrebbero prevedere una valutazione più approfondita della sicurezza e dell’efficacia dei vaccini nei sottogruppi interessati; se ancora ritenuto necessario, i programmi dovrebbero basarsi su un consenso volontario genuino.
Conclusione 6: L’autonomia sia dei pazienti che dei loro medici nel decidere i percorsi sanitari più adatti per ciascun individuo è stata pesantemente compromessa dalle politiche sanitarie nazionali che sembrano essere state fortemente influenzate dall’industria farmaceutica. Ai pazienti o ai medici che hanno espresso interesse nell’uso di farmaci riproposti è stata spesso negata l’opportunità. Al contrario, i pazienti o i medici che hanno espresso preoccupazione per l’idoneità dei vaccini COVID-19 disponibili hanno spesso dovuto affrontare notevoli avversità o ostilità. Nel frattempo, i pazienti che hanno segnalato reazioni avverse a seguito della vaccinazione COVID-19 hanno subito un “gaslighting medico” e spesso sembravano imbattersi in un punto cieco da parte delle autorità quando si trattava di considerare la possibilità che potesse essere associata ai vaccini [ 215 , 218 ].
Raccomandazione 6: Ippocrate proponeva che la lotta contro le malattie dovesse coinvolgere una collaborazione individuale tra medico e paziente. Pur riconoscendo che le aziende farmaceutiche producono prodotti per un uso di massa e che i servizi sanitari nazionali spesso elaborano politiche a livello nazionale, è di fondamentale importanza garantire che pazienti e medici possano collaborare per sviluppare percorsi di assistenza sanitaria personalizzati, pensati individualmente per le circostanze di ciascun paziente.
La soppressione involontaria di valide prospettive scientifiche come effetto collaterale degli sforzi per ridurre la diffusione della disinformazione
Conclusione 7: In un maldestro tentativo di ridurre “la diffusione della disinformazione”, i media, le piattaforme dei social media, le agenzie governative e le riviste scientifiche hanno fortemente limitato l’accesso a preziose informazioni scientifiche e ostacolato gravemente la possibilità di tutti di avere discussioni informate sui complessi e sfaccettati problemi associati al COVID-19.
Raccomandazione 7: A nostro avviso, il miglior antidoto alle cattive idee è contrastarle con idee migliori. La censura di diverse opinioni scientifiche non porta a opinioni scientifiche migliori, ma a conclusioni scientifiche più deboli. La libertà scientifica dovrebbe essere tutelata. In caso contrario, i costi per l’umanità potrebbero essere molto elevati.
Dichiarazione etica
In conformità con la legislazione locale e i requisiti istituzionali, non è stata richiesta l’approvazione etica per lo studio che coinvolge esseri umani. Non è stato richiesto il consenso informato scritto per partecipare a questo studio da parte dei partecipanti o dei loro tutori legali/parenti prossimi, in conformità con la legislazione nazionale e i requisiti istituzionali.
Contributi degli autori
I primi quattro autori elencati (GQ, RC, CÓ e PH) hanno sviluppato il concetto originale per questa revisione di sintesi. Scrivere un manoscritto collaborativo con un numero così elevato di coautori è stato un processo ricorsivo. I due autori principali (GQ e RC) hanno redatto la prima bozza di scoping iniziale del manoscritto, raccolto i feedback di tutti i coautori (e di diversi altri ricercatori con competenze pertinenti) e quindi compilato la bozza di testo per ciascuna versione del manoscritto prima di condividerlo con gli altri coautori per ulteriori suggerimenti e commenti. GQ e RC hanno quindi rivisto il testo per incorporare i feedback e hanno poi restituito il manoscritto rivisto ai coautori per ulteriori commenti, se necessario. Tutti i coautori hanno contribuito con suggerimenti e commenti sul materiale pertinente trattato. Sebbene ognuno di noi abbia opinioni scientifiche diverse su vari aspetti del materiale, tutti gli autori hanno concordato sulle conclusioni e le raccomandazioni generali descritte e hanno approvato il manoscritto completo.
Finanziamento
L’autore/gli autori dichiarano di non aver ricevuto alcun sostegno finanziario per la ricerca e/o la pubblicazione del presente articolo.
Conflitto di interessi
GQ, CC, RJ, NF, KS, GM e AM sono membri dell’Health and Recovery Group (HART, www.hartgroup.org/ ) con sede nel Regno Unito. TL è il direttore di The Evidence-Based Medicine Consultancy Ltd ( www.e-bmc.co.uk/ ). GQ, RC e WS ricevono supporto finanziario generale dal Center for Environmental Research and Earth Sciences (CERES, www.ceres-science.com ), ma non specifico per questo articolo di ricerca. MS è fondatore di www.ikigaitv.nl : interventi di psicologia positiva per il pubblico in generale, per migliorare il benessere mentale, ed è co-fondatore di Great Citizens Movement ( greatcitizensmovement.org ). HR detiene quote azionarie di The Wellness Company, società privata. HR ha deposizioni in due casi legali per singoli individui. MS è stato testimone esperto di un’inchiesta extraparlamentare riguardante la gestione della crisi COVID-19 nei Paesi Bassi (2020).
Gli altri autori dichiarano di non avere alcun conflitto di interessi.
Ringraziamenti
Ringraziamo i numerosi ricercatori che hanno fornito utili feedback e suggerimenti sulle prime bozze del nostro manoscritto, nonché coloro che abbiamo contattato e che ci hanno fornito ulteriori informazioni e contesto per alcuni degli studi da noi citati.
Materiale supplementare
Il materiale supplementare per questo articolo è disponibile online all’indirizzo: https://www.ssph-journal.org/articles/10.3389/ijph.2025.1607727/full#supplementary-material
GUARDA LA NOSTRA BIO E EFFETTUA UNA DONAZIONE
Riferimenti
1. Wang, D, Hu, B, Hu, C, Zhu, F, Liu, X, Zhang, J, et al. Caratteristiche cliniche di 138 pazienti ospedalizzati con polmonite infetta da nuovo coronavirus 2019 a Wuhan, Cina. JAMA (2020) 323(11):1061–9. doi:10.1001/jama.2020.1585
Abstract PubMed | Testo completo CrossRef | Google Scholar
2. Baloch, S., Baloch, MA, Zheng, T. e Pei, X. La pandemia di COVID-19 (malattia da coronavirus 2019). Tohoku J Exp Med (2020) 250(4):271–8. doi:10.1620/tjem.250.271
Abstract PubMed | Testo completo CrossRef | Google Scholar
3. Taquet, M, Dercon, Q, Luciano, S, Geddes, JR, Husain, M e Harrison, PJ. Incidenza, co-occorrenza ed evoluzione delle caratteristiche del COVID-19 a lungo termine: uno studio di coorte retrospettivo di 6 mesi su 273.618 sopravvissuti al COVID-19. PLOS Med (2021) 18(9):e1003773. doi:10.1371/journal.pmed.1003773
Abstract PubMed | Testo completo CrossRef | Google Scholar
4. Engelbrecht, FA, e Scholes, RJ. Test per la stagionalità del Covid-19 e il rischio di seconde ondate. One Health (2021) 12:100202. doi:10.1016/j.onehlt.2020.100202
Abstract PubMed | Testo completo CrossRef | Google Scholar
5. Durrheim, DN, Gostin, LO e Moodley, K. Quando un’epidemia grave diventa un’emergenza di sanità pubblica di interesse internazionale? Lancet Infect Dis (2020) 20(8):887–9. doi:10.1016/S1473-3099(20)30401-1
Abstract PubMed | Testo completo CrossRef | Google Scholar
6. Ferguson, N, Laydon, D, Nedjati Gilani, G, Imai, N, Ainslie, K, Baguelin, M, et al. Rapporto 9: Impatto degli interventi non farmaceutici (NPI) per ridurre la mortalità da COVID-19 e la domanda di assistenza sanitaria (2020). Imperial College London . 20. Disponibile online all’indirizzo: http://spiral.imperial.ac.uk/handle/10044/1/77482 (consultato il 20 novembre 2020).
7. Flaxman, S, Mishra, S, Gandy, A, Unwin, HJT, Mellan, TA, Coupland, H, et al. Stima degli effetti degli interventi non farmaceutici sul COVID-19 in Europa. Nature (2020) 584(7820):257–61. doi:10.1038/s41586-020-2405-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
8. Rausis, F. e Hoffmeyer-Zlotnik, P. Politiche contagiose? Studiare le risposte nazionali a una pandemia globale in Europa. Swiss Polit Sci Rev (2021) 27(2):283–96. doi:10.1111/spsr.12450
Abstract PubMed | Testo completo CrossRef | Google Scholar
9. Hale, T., Angrist, N., Goldszmidt, R., Kira, B., Petherick, A., Phillips, T., et al. Un database globale di panel sulle politiche pandemiche (Oxford COVID-19 Government Response Tracker). Nat Hum Behav (2021) 5(4):529–38. doi:10.1038/s41562-021-01079-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
10. Hsiang, S., Allen, D., Annan-Phan, S., Bell, K., Bolliger, I., Chong, T., et al. L’effetto delle politiche anti-contagio su larga scala sulla pandemia di COVID-19. Nature (2020) 584(7820):262–7. doi:10.1038/s41586-020-2404-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
11. Murray, GR e Murray, SM. Seguire la scienza? Esaminare l’emissione di ordini di permanenza domiciliare relativi al COVID-19 da parte dei governatori degli Stati Uniti. Am Polit Res (2023) 51(2):147–60. doi:10.1177/1532673X221106933
Abstract PubMed | Testo completo CrossRef | Google Scholar
12. Brauner Jan, M, Sören, M, Mrinank, S, David, J, John, S, Tomáš, G, et al. Inferenza dell’efficacia degli interventi governativi contro il COVID-19. Science (2021) 371(6531):eabd9338. doi:10.1126/science.abd9338
Abstract PubMed | Testo completo CrossRef | Google Scholar
13. Baden, LR, El Sahly, HM, Essink, B, Kotloff, K, Frey, S, Novak, R, et al. Efficacia e sicurezza del vaccino mRNA-1273 contro SARS-CoV-2. N Engl J Med (2021) 384(5):403–16. doi:10.1056/NEJMoa2035389
Abstract PubMed | Testo completo CrossRef | Google Scholar
14. Voysey, M, Clemens, SAC, Madhi, SA, Weckx, LY, Folegatti, PM, Aley, PK, et al. Sicurezza ed efficacia del vaccino ChAdOx1 nCoV-19 (AZD1222) contro SARS-CoV-2: un’analisi ad interim di quattro studi clinici randomizzati controllati in Brasile, Sudafrica e Regno Unito. The Lancet (2021) 397(10269):99–111. doi:10.1016/S0140-6736(20)32661-1
Abstract PubMed | Testo completo CrossRef | Google Scholar
15. Polack, FP, Thomas, SJ, Kitchin, N, Absalon, J, Gurtman, A, Lockhart, S, et al. Sicurezza ed efficacia del vaccino Covid-19 a mRNA BNT162b2. N Engl J Med (2020) 383(27):2603–15. doi:10.1056/NEJMoa2034577
Abstract PubMed | Testo completo CrossRef | Google Scholar
16. Bardosh, K, Figueiredo, Ade, Gur-Arie, R, Jamrozik, E, Doidge, J, Lemmens, T, et al. Le conseguenze indesiderate della politica vaccinale contro il COVID-19: perché mandati, passaporti e restrizioni possono causare più danni che benefici. BMJ Glob Health (2022) 7(5):e008684. doi:10.1136/bmjgh-2022-008684
Abstract PubMed | Testo completo CrossRef | Google Scholar
17. Subramanian, SV, e Kumar, A. Gli aumenti di COVID-19 non sono correlati ai livelli di vaccinazione in 68 Paesi e 2947 contee degli Stati Uniti. Eur J Epidemiol (2021) 36:1237–40. doi:10.1007/s10654-021-00808-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
18. Ferdinands, JM, Rao, S, Dixon, BE, Mitchell, PK, DeSilva, MB, Irving, SA, et al. Diminuzione dell’efficacia a 2 e 3 dosi dei vaccini a mRNA contro gli accessi al pronto soccorso e alle cure d’urgenza associati al COVID-19 e i ricoveri ospedalieri tra gli adulti durante i periodi di predominanza delle varianti Delta e Omicron – VISION Network, 10 Stati, agosto 2021-gennaio 2022. MMWR Morb Mortal Wkly Rep (2022) 71(7):255–63. doi:10.15585/mmwr.mm7107e2
Abstract PubMed | Testo completo CrossRef | Google Scholar
19. Goldberg, Y, Mandel, M, Bar-On, YM, Bodenheimer, O, Freedman, L, Haas, EJ, et al. Diminuzione dell’immunità dopo il vaccino BNT162b2 in Israele. N Engl J Med (2021) 385:e85. doi:10.1056/NEJMoa2114228
Abstract PubMed | Testo completo CrossRef | Google Scholar
20. Kustin, T., Harel, N., Finkel, U., Perchik, S., Harari, S., Tahor, M., et al. Evidenze di un aumento dei tassi di breakthrough delle varianti di SARS-CoV-2 di interesse in individui vaccinati con mRNA BNT162b2. Nat Med (2021) 27:1379–84. doi:10.1038/s41591-021-01413-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
21. Cheng, CJ, Lu, CY, Chang, YH, Sun, Y, Chu, HJ, Lee, CY, et al. Efficacia dei vaccini COVID-19 autorizzati dall’OMS: una rapida revisione dei rapporti globali fino al 30 giugno 2021. Vaccines (2021) 9(12):1489. doi:10.3390/vaccines9121489
Abstract PubMed | Testo completo CrossRef | Google Scholar
22. Kampf, G. COVID-19: Stigmatizzare i non vaccinati non è giustificato. The Lancet (2021) 398(10314):1871. doi:10.1016/S0140-6736(21)02243-1
Abstract PubMed | Testo completo CrossRef | Google Scholar
23. Wise, J. Covid-19: l’OMS dichiara la fine dell’emergenza sanitaria globale. BMJ (2023) 381:p1041. doi:10.1136/bmj.p1041
Abstract PubMed | Testo completo CrossRef | Google Scholar
24. Shir-Raz, Y, Elisha, E, Martin, B, Ronel, N e Guetzkow, J. Censura e soppressione dell’eterodossia Covid-19: tattiche e controtattiche. Minerva (2022) 61: 407–33. doi:10.1007/s11024-022-09479-4
Abstract PubMed | Testo completo CrossRef | Google Scholar
25. Paul, E., Brown, GW, Ridde, V. e Sturmberg, JP. Chi è “anti-scienza”. Public Health Pract (2024) 7:100493. doi:10.1016/j.puhip.2024.100493
Abstract PubMed | Testo completo CrossRef | Google Scholar
26. Lataster, R. Caso di studio anti-scientifico: efficacia e sicurezza dei vaccini contro il COVID-19 esagerate. Public Health Pract (2024) 7:100517. doi:10.1016/j.puhip.2024.100517
Abstract PubMed | Testo completo CrossRef | Google Scholar
27. Escandón, K, Rasmussen, AL, Bogoch, II, Murray, EJ, Escandón, K, Popescu, SV, et al. COVID-19: false dicotomie e una revisione completa delle prove relative a salute pubblica, sintomatologia COVID-19, trasmissione SARS-CoV-2, uso della mascherina e reinfezione. BMC Infect Dis (2021) 21(1):710. doi:10.1186/s12879-021-06357-4
Abstract PubMed | Testo completo CrossRef | Google Scholar
28. Frenkel, S., Alba, D. e Zhong, R. L’ondata di disinformazione sul virus mette in difficoltà Facebook e Twitter . The New York Times (2020). Disponibile online all’indirizzo: https://www.nytimes.com/2020/03/08/technology/coronavirus-misinformation-social-media.html (consultato il 10 luglio 2021).
29. Mian, A. e Khan, S. Coronavirus: la diffusione della disinformazione. BMC Med (2020) 18(1):89. doi:10.1186/s12916-020-01556-3
Abstract PubMed | Testo completo CrossRef | Google Scholar
30. Lungariello, M., Chamberlain, S., Lungariello, M., e Chamberlain, S. White House, Big Tech colluded to Censor “misinformation”: causa legale. New York Post ( 2022) . Disponibile online all’indirizzo: https://nypost.com/2022/09/01/white-house-big-tech-colluded-to-censor-misinformation-lawsuit/ (consultato il 1° settembre 2022).
31. Rypdal, M., Rypdal, K., Løvsletten, O., Sørbye, SH., Ytterstad, E., e Bianchi, FM. Stima dell’eccesso di mortalità e degli anni di vita persi a causa del COVID-19 in Norvegia e Svezia tra marzo e novembre 2020. Int J Environ Res Public Health (2021) 18(8):3913. doi:10.3390/ijerph18083913
Abstract PubMed | Testo completo CrossRef | Google Scholar
32. Kamerlin, SCL, e Kasson, PM. Gestire la diffusione della malattia da Coronavirus 2019 con misure volontarie di sanità pubblica: la Svezia come caso di studio per il controllo della pandemia. Clin Infect Dis (2020) 71(12):3174–81. doi:10.1093/cid/ciaa864
Abstract PubMed | Testo completo CrossRef | Google Scholar
33. Bylund, PL, e Packard, MD. Separazione di potere e competenza: prove della tirannia degli esperti nella risposta svedese al COVID-19. South Econ J (2021) 87(4):1300–19. doi:10.1002/soej.12493
Abstract PubMed | Testo completo CrossRef | Google Scholar
34. Al, KN, Zhang, Y, Xia, S, Yang, Y, Al Qahtani, MM, Abdulrazzaq, N, et al. Effetto di 2 vaccini inattivati contro SARS-CoV-2 sull’infezione sintomatica da COVID-19 negli adulti: uno studio clinico randomizzato. JAMA (2021) 326(1):35–45. doi:10.1001/jama.2021.8565
Abstract PubMed | Testo completo CrossRef | Google Scholar
35. Tanriover, MD, Doğanay, HL, Akova, M, Güner, HR, Azap, A, Akhan, S, et al. Efficacia e sicurezza di un vaccino SARS-CoV-2 a virione intero inattivato (CoronaVac): risultati provvisori di uno studio di fase 3 in doppio cieco, randomizzato, controllato con placebo, condotto in Turchia. The Lancet (2021) 398(10296):213–22. doi:10.1016/S0140-6736(21)01429-X
Abstract PubMed | Testo completo CrossRef | Google Scholar
36. Sadoff, J, Gray, G, Vandebosch, A, Cárdenas, V, Shukarev, G, Grinsztejn, B, et al. Sicurezza ed efficacia del vaccino monodose Ad26.COV2.S contro il Covid-19. N Engl J Med (2021) 384(23):2187–201. doi:10.1056/NEJMoa2101544
Abstract PubMed | Testo completo CrossRef | Google Scholar
37. Logunov, DY, Dolzhikova, IV, Shcheblyakov, DV, Tukhvatulin, AI, Zubkova, OV, Dzharullaeva, AS, et al. Sicurezza ed efficacia di un vaccino eterologo prime-boost contro il COVID-19 basato su vettori rAd26 e rAd5: un’analisi provvisoria di uno studio clinico randomizzato controllato di fase 3 in Russia. The Lancet (2021) 397(10275):671–81. doi:10.1016/S0140-6736(21)00234-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
38. Shannon, LR. Periferiche; la citazione azzeccata. In: Via Electronics . The New York Times (1990). Disponibile online all’indirizzo: https://www.nytimes.com/1990/06/12/science/peripherals-the-apt-quotation-via-electronics.html (consultato il 22 luglio 2023).
39. Heriot, GS, e Jamrozik, E. Immaginazione e memoria: quale ruolo dovrebbe svolgere l’epidemiologia storica in un mondo stregato dalla modellizzazione matematica del COVID-19 e di altre epidemie? Hist Philos Life Sci (2021) 43(2):81. doi:10.1007/s40656-021-00422-6
Abstract PubMed | Testo completo CrossRef | Google Scholar
40. Saltelli, A, Bammer, G, Bruno, I, Charters, E, Fiore, MD, Didier, E, et al. Cinque modi per garantire che i modelli servano la società: un manifesto. Natura (2020) 582(7813):482–4. doi:10.1038/d41586-020-01812-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
41. Ioannidis, JPA, Cripps, S, e Tanner, MA. Le previsioni per il COVID-19 sono fallite. Int J Forecast (2022) 38(2):423–38. doi:10.1016/j.ijforecast.2020.08.004
Abstract PubMed | Testo completo CrossRef | Google Scholar
42. Joffe, AR. COVID-19: Ripensare il pensiero di gruppo del lockdown. Front Public Health (2021) 9:625778. doi:10.3389/fpubh.2021.625778
Abstract PubMed | Testo completo CrossRef | Google Scholar
43. Adam, D. Rapporto speciale: Le simulazioni che guidano la risposta mondiale al COVID-19. Nature (2020) 580(7803):316–8. doi:10.1038/d41586-020-01003-6
Abstract PubMed | Testo completo CrossRef | Google Scholar
44. Bicher, M, Rippinger, C, Schneckenreither, G, Weibrecht, N, Urach, C, Zechmeister, M, et al. Stima basata su modelli del livello di immunizzazione SARS-CoV-2 in Austria e conseguenze sugli effetti dell’immunità di gregge. Sci Rep (2022) 12(1):2872. doi:10.1038/s41598-022-06771-x
Abstract PubMed | Testo completo CrossRef | Google Scholar
45. Gleeson, JP, Brendan Murphy, T, O’Brien, JD, Friel, N, Bargary, N, e O’Sullivan, DJP. Calibrazione di modelli COVID-19 suscettibili-esposti-infetti-rimossi con tassi di contatto effettivi variabili nel tempo. Philos Trans R Soc Math Phys Eng Sci (2022) 380(2214):20210120. doi:10.1098/rsta.2021.0120
Testo completo di CrossRef | Google Scholar
46. James, LP, Salomon, JA, Buckee, CO e Menzies, NA. L’uso e l’abuso della modellazione matematica per la definizione delle politiche sulle malattie infettive: lezioni per la pandemia di COVID-19. Med Decis Mak Int J Soc Med Decis Mak (2021) 41(4):379–85. doi:10.1177/0272989X21990391
Abstract PubMed | Testo completo CrossRef | Google Scholar
47. Chawla, DS. La simulazione del coronavirus criticata ottiene il via libera dagli sforzi di verifica del codice. Nature (2020) 582(7812):323–4. doi:10.1038/d41586-020-01685-y
Abstract PubMed | Testo completo CrossRef | Google Scholar
48. Evans, R. SAGE Advice and Political Decision-Making: “Seguire la scienza” in tempi di incertezza epistemica. Soc Stud Sci (2022) 52(1):53–78. doi:10.1177/03063127211062586
Abstract PubMed | Testo completo CrossRef | Google Scholar
49. Organizzazione Mondiale della Sanità. Misure di sanità pubblica non farmaceutiche per mitigare il rischio e l’impatto dell’influenza epidemica e pandemica . Organizzazione Mondiale della Sanità (2019). Disponibile online all’indirizzo: https://www.who.int/publications/i/item/non-pharmaceutical-public-health-measuresfor-mitigating-the-risk-and-impact-of-epidemic-and-pandemic-influenza (consultato il 3 ottobre 2023).
50. Inglesby, TV, Nuzzo, JB, O’Toole, T, e Henderson, DA. Misure di mitigazione delle malattie nel controllo dell’influenza pandemica. Biosecur Bioterror Biodefense Strategy Pract Sci (2006) 4(4):366–75. doi:10.1089/bsp.2006.4.366
Testo completo di CrossRef | Google Scholar
51. Panovska-Griffiths, J. La modellazione matematica può risolvere l’attuale crisi del Covid-19? BMC Public Health (2020) 20(1):551. doi:10.1186/s12889-020-08671-z
Abstract PubMed | Testo completo CrossRef | Google Scholar
52. Okell, LC, Verity, R, Watson, OJ, Mishra, S, Walker, P, Whittaker, C, et al. I decessi per COVID-19 in Europa hanno raggiunto un plateau a causa dell’immunità di gregge? Lancet London Engl (2020) 395(10241):e110–e111. doi:10.1016/S0140-6736(20)31357-X
Abstract PubMed | Testo completo CrossRef | Google Scholar
53. McDermott, A. Concetto chiave: l’immunità di gregge è un fenomeno di salute pubblica importante e spesso frainteso. Proc Natl Acad Sci (2021) 118(21):e2117561118. doi:10.1073/pnas.2117561118
Abstract PubMed | Testo completo CrossRef | Google Scholar
54. Burki, TK. Immunità di gregge per COVID-19. Lancet Respir Med (2021) 9(2):135–6. doi:10.1016/S2213-2600(20)30555-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
55. Team di previsione COVID-19 dell’IHME. Modellazione di scenari COVID-19 per gli Stati Uniti. Nat Med (2021) 27(1):94–105. doi:10.1038/s41591-020-1132-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
56. Banholzer, N, Weenen, E, Lison, A, Cenedese, A, Seeliger, A, Kratzwald, B, et al. Stima degli effetti degli interventi non farmacologici sul numero di nuove infezioni da COVID-19 durante la prima ondata epidemica. PLOS ONE (2021) 16(6):e0252827. doi:10.1371/journal.pone.0252827
Abstract PubMed | Testo completo CrossRef | Google Scholar
57. Liu, Y, Morgenstern, C, Kelly, J, Lowe, R, Munday, J, Villabona-Arenas, CJ, et al. L’impatto degli interventi non farmaceutici sulla trasmissione del SARS-CoV-2 in 130 Paesi e Territori. BMC Med (2021) 19(1):40. doi:10.1186/s12916-020-01872-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
58. Knock, ES, Whittles, LK, Lees, JA, Perez-Guzman, PN, Verity, R, FitzJohn, RG, et al. Principali fattori epidemiologici e impatto degli interventi nell’epidemia di SARS-CoV-2 del 2020 in Inghilterra. Sci Transl Med (2021) 13(602):eabg4262. doi:10.1126/scitranslmed.abg4262
Abstract PubMed | Testo completo CrossRef | Google Scholar
59. Watson, OJ, Barnsley, G, Toor, J, Hogan, AB, Winskill, P, e Ghani, AC. Impatto globale del primo anno di vaccinazione contro il COVID-19: uno studio di modellizzazione matematica. Lancet Infect Dis (2022) 22(9):1293–302. doi:10.1016/S1473-3099(22)00320-6
Abstract PubMed | Testo completo CrossRef | Google Scholar
60. Fitzpatrick, MC, Moghadas, SM, Pandey, A, e Galvani, AP. Due anni di vaccini contro il COVID-19 negli Stati Uniti hanno evitato milioni di ricoveri ospedalieri e decessi (2022). Disponibile online all’indirizzo: https://www.commonwealthfund.org/blog/2022/two-years-covid-vaccines-prevented-millions-deaths-hospitalizations (consultato il 18 giugno 2024).
61. Giesecke, J. Epidemiologia moderna delle malattie infettive . Londra: Hodder Arnold (2002).
62. Risch, H. Una soluzione approssimativa per il modello epidemico deterministico standard. Math Biosci (1983) 63(1):1–8. doi:10.1016/0025-5564(83)90047-0
Testo completo di CrossRef | Google Scholar
63. Neil, M, Fenton, N, Osman, M e McLachlan, S. L’analisi bayesiana dei dati relativi al Covid-19 rivela tassi di prevalenza dell’infezione più elevati e tassi di mortalità inferiori a quelli ampiamente riportati. J Risk Res (2020) 23(7–8):866–79. doi:10.1080/13669877.2020.1778771
Testo completo di CrossRef | Google Scholar
64. Chin, V, Ioannidis, JPA, Tanner, MA e Cripps, S. Le stime degli effetti degli interventi non farmaceutici per il COVID-19 non sono solide e dipendono fortemente dal modello. J Clin Epidemiol (2021) 136:96–132. doi:10.1016/j.jclinepi.2021.03.014
Abstract PubMed | Testo completo CrossRef | Google Scholar
65. Friston, K, Costello, A, e Pillay, D. ‘Materia oscura’, Seconde ondate e modelli epidemiologici. BMJ Glob Health (2020) 5(12):e003978. doi:10.1136/bmjgh-2020-003978
Abstract PubMed | Testo completo CrossRef | Google Scholar
66. Gomes, MGM, Ferreira, MU, Corder, RM, King, JG, Souto-Maior, C, Penha-Gonçalves, C, et al. La variazione individuale nella suscettibilità o nell’esposizione al SARS-CoV-2 abbassa la soglia di immunità di gregge. J Theor Biol (2022) 540:111063. doi:10.1016/j.jtbi.2022.111063
Abstract PubMed | Testo completo CrossRef | Google Scholar
67. Lourenço, J, Paton, R, Ghafari, M, Kraemer, M, Thompson, C, Simmonds, P, et al. I principi fondamentali della diffusione epidemica evidenziano l’immediata necessità di indagini sierologiche su larga scala per valutare lo stadio dell’epidemia di SARS-CoV-2. medRxiv [Preprint] (2020). doi:10.1101/2020.03.24.20042291v1
Testo completo di CrossRef | Google Scholar
68. Zonta, F. e Levitt, M. La diffusione del virus su una rete senza scala riproduce la crescita di Gompertz osservata in epidemie isolate di COVID-19. COVID-19 Models Expect (2022) 86:100915. =doi:10.1016/j.jbior.2022.100915
Abstract PubMed | Testo completo CrossRef | Google Scholar
69. Il team di Lockdown Files. The Lockdown Files: 10 cose che abbiamo imparato finora. The Telegraph (2023). Disponibile online all’indirizzo: https://www.telegraph.co.uk/news/2023/03/04/matt-hancock-lockdown-files-covid-10-things-learnt/ (consultato il 25 marzo 2023).
70. Nelson, F. The Lockdown Files: Rishi Sunak su ciò che non ci è stato detto . The Spectator (2022). Disponibile online all’indirizzo: https://www.spectator.co.uk/article/the-lockdown-files-rishi-sunak-on-what-we-werent-told/ (consultato il 25 marzo 2023).
71. Nelson, F. La mia conversazione su Twitter con il presidente del comitato di modellazione Covid di Sage . The Spectator (2021). Disponibile online all’indirizzo: https://www.spectator.co.uk/article/my-twitter-conversation-with-the-chairman-of-the-sage-covid-modelling-committee/ (consultato il 13 settembre 2023).
72. Simmons, M. Sage ammette che i suoi modelli erano “in disaccordo con la realtà”. Ma perché? The Spectator (2022). Disponibile online all’indirizzo: https://www.spectator.co.uk/article/sage-admits-its-models-were-at-variance-to-reality-but-why/ (consultato il 13 settembre 2023).
73. Box, GEP. Robustezza nella strategia di costruzione di modelli scientifici. In: RL Launer e GN Wilkinson, a cura di. Robustezza in statistica . Academic Press (1979). pp. 201–2036. Disponibile online all’indirizzo: https://www.sciencedirect.com/science/article/pii/B9780124381506500182 (consultato il 18 giugno 2024).
74. Kermack, WO, e McKendrick, AG. Un contributo alla teoria matematica delle epidemie. Proc R Soc Lond Ser Contain Pap Math Phys Character (1927) 115(772):700–21. doi:10.1016/B978-0-12-438150-6.50018-2
Testo completo di CrossRef | Google Scholar
75. Shankar, S., Mohakuda, SS., Kumar, A., Nazneen, PS., Yadav, AK., Chatterjee, K., et al. Revisione sistematica di modelli matematici predittivi dell’epidemia di COVID-19. Med J Armed Forces India (2021) 77(Suppl. 2):S385–92. doi:10.1016/j.mjafi.2021.05.005
Abstract PubMed | Testo completo CrossRef | Google Scholar
76. Reiner, RC, Barber, RM, Collins, JK, Zheng, P, Adolph, C, Albright, J, et al. Modellazione di scenari COVID-19 per gli Stati Uniti. Nat Med (2021) 27(1):94–105.
Testo completo di CrossRef | Google Scholar
77. Yawney, J, e Gadsden, SA. Uno studio sugli impatti del COVID-19 sulla popolazione canadese. IEEE Access (2020) 8:128240–9. doi:10.1109/access.2020.3008608
Testo completo di CrossRef | Google Scholar
78. López, L, e Rodó, X. Un modello SEIR modificato per prevedere l’epidemia di COVID-19 in Spagna e Italia: simulazione di scenari di controllo ed epidemie multiscala. Results Phys (2021) 21:103746. doi:10.1016/j.rinp.2020.103746
Abstract PubMed | Testo completo CrossRef | Google Scholar
79. Du, Z, Hong, H, Wang, S, Ma, L, Liu, C, Bai, Y, et al. Il numero di riproduzione della variante Omicron triplica quello della variante Delta. Viruses (2022) 14(4):821. doi:10.3390/v14040821
Abstract PubMed | Testo completo CrossRef | Google Scholar
80. Vegvari, C, Abbott, S, Ball, F, Brooks-Pollock, E, Challen, R, Collyer, BS, et al. Commento sull’uso del numero di riproduzione R durante la pandemia di COVID-19. Stat Methods Med Res (2021) 31:1675–85. doi:10.1177/09622802211037079
Abstract PubMed | Testo completo CrossRef | Google Scholar
81. Quinn, GA, Connolly, R, ÓhAiseadha, C, e Hynds, P. Racconto di due paradigmi scientifici: opinioni scientifiche contrastanti sul significato di “seguire la scienza” per SARS-CoV2 e la pandemia di COVID-19. OSF Preprints (2021). doi:10.31219/osf.io/s9z2p
Testo completo di CrossRef | Google Scholar
82. Kissler, SM, Tedijanto, C, Goldstein, E, Grad, YH e Lipsitch, M. Proiezione delle dinamiche di trasmissione del SARS-CoV-2 nel periodo postpandemico. Science (2020) 368(6493):860–8. doi:10.1126/science.abb5793
Abstract PubMed | Testo completo CrossRef | Google Scholar
83. Lavine, JS, Bjornstad, ON, e Antia, R. Le caratteristiche immunologiche governano la transizione del COVID-19 verso l’endemicità. Science (2021) 371(6530):741–5. doi:10.1126/science.abe6522
Abstract PubMed | Testo completo CrossRef | Google Scholar
84. Rasmussen, S., Petersen, MS, e Høiby, N. Dinamiche dell’infezione da SARS-CoV-2 in Danimarca, da febbraio a ottobre 2020: natura dell’epidemia passata e come potrebbe svilupparsi in futuro. PLOS ONE (2021) 16(4):e0249733. doi:10.1371/journal.pone.0249733
Abstract PubMed | Testo completo CrossRef | Google Scholar
85. Neher, RA, Dyrdak, R, Druelle, V, Hodcroft, EB, e Albert, J. Potenziale impatto del forzante stagionale su una pandemia di SARS-CoV-2. Swiss Med Weekly (2020) 150:w20224. doi:10.4414/smw.2020.20224
Abstract PubMed | Testo completo CrossRef | Google Scholar
86. Moriyama, M., Hugentobler, WJ, e Iwasaki, A. Stagionalità delle infezioni virali respiratorie. Annu Rev Virol (2020) 7(1):83–101. doi:10.1146/annurev-virology-012420-022445
Abstract PubMed | Testo completo CrossRef | Google Scholar
87. Dyrdak, R., Hodcroft, EB., Wahlund, M., Neher, RA. e Albert, J. Interazioni tra coronavirus umani stagionali e implicazioni per la pandemia di SARS-CoV-2: uno studio retrospettivo a Stoccolma, Svezia, 2009-2020. J Clin Virol (2021) 136:104754. doi:10.1016/j.jcv.2021.104754
Abstract PubMed | Testo completo CrossRef | Google Scholar
88. Coccia, M. Pandemia di COVID-19 nel 2020 (con lockdown) e nel 2021 (con vaccinazioni): effetti simili per stagionalità e fattori ambientali. Environ Res (2022) 208:112711. doi:10.1016/j.envres.2022.112711
Abstract PubMed | Testo completo CrossRef | Google Scholar
89. Stewart, PDS, e Bach, JL. Tropismo virale dipendente dalla temperatura: comprendere la stagionalità e la patogenicità virale applicata alla prevenzione e al trattamento delle malattie respiratorie virali endemiche. Rev Med Virol (2022) 32(1):e2241. doi:10.1002/rmv.2241
Abstract PubMed | Testo completo CrossRef | Google Scholar
90. Fontal, A, Bouma, MJ, San-José, A, López, L, Pascual, M, e Rodó, X. Segnali climatici nelle diverse ondate pandemiche di COVID-19 in entrambi gli emisferi. Nat Comput Sci (2021) 1(10):655–65. doi:10.1038/s43588-021-00136-6
Abstract PubMed | Testo completo CrossRef | Google Scholar
91. Rucinski, SL, Binnicker, MJ, Thomas, AS e Patel, R. Stagionalità del Coronavirus 229E, HKU1, NL63 e OC43 dal 2014 al 2020. Mayo Clin Proc (2020) 95(8):1701–3. doi:10.1016/j.mayocp.2020.05.032
Abstract PubMed | Testo completo CrossRef | Google Scholar
92. Jüni, P, Rothenbühler, M, Bobos, P, Thorpe, KE, da Costa, BR, Fisman, DN, et al. Impatto degli interventi climatici e di salute pubblica sulla pandemia di COVID-19: uno studio prospettico di coorte. Can Med Assoc J (2020). doi:10.1503/cmaj.200920
Abstract PubMed | Testo completo CrossRef | Google Scholar
93. Kanzawa, M., Spindler, H., Anglemyer, A. e Rutherford, GW. La malattia da coronavirus 2019 diventerà stagionale? J Infect Dis (2020) 222(5):719–21. doi:10.1093/infdis/jiaa345
Abstract PubMed | Testo completo CrossRef | Google Scholar
94. Luo, W, Majumder, MS, Liu, D, Poirier, C, Mandl, KD, Lipsitch, M, et al. Il ruolo dell’umidità assoluta sulla velocità di trasmissione dell’epidemia di COVID-19. medRxiv [Preprint] (2020). doi:10.1101/2020.02.12.20022467v1
Testo completo di CrossRef | Google Scholar
95. Smit, AJ, Fitchett, JM, Engelbrecht, FA, Scholes, RJ, Dzhivhuho, G, e Sweijd, NA. L’inverno sta arrivando: una prospettiva dell’emisfero australe sui fattori ambientali del SARS-CoV-2 e sulla potenziale stagionalità del COVID-19. Int J Environ Res Public Health (2020) 17(16):5634. doi:10.3390/ijerph17165634
Abstract PubMed | Testo completo CrossRef | Google Scholar
96. Quinn, GA, Connolly, M, Fenton, NE, Hatfill, SJ, Hynds, P, ÓhAiseadha, C, et al. Influenza della stagionalità e degli interventi di sanità pubblica sulla pandemia di COVID-19 nel Nord Europa. J Clin Med (2024) 13(2):334. doi:10.3390/jcm13020334
Abstract PubMed | Testo completo CrossRef | Google Scholar
97. Kifer, D., Bugada, D., Villar-Garcia, J., Gudelj, I., Menni, C., Sudre, C., et al. Effetti dei fattori ambientali sulla gravità e la mortalità del COVID-19. Front Med (2021) 7:607786. doi:10.3389/fmed.2020.607786
Abstract PubMed | Testo completo CrossRef | Google Scholar
98. Hoogeveen, MJ e Hoogeveen, EK. Andamento stagionale comparabile per COVID-19 e malattie simil-influenzali. One Health (2021) 13:100277. doi:10.1016/j.onehlt.2021.100277
Abstract PubMed | Testo completo CrossRef | Google Scholar
99. Wiemken, TL, Khan, F, Puzniak, L, Yang, W, Simmering, J, Polgreen, P, et al. Tendenze stagionali nei casi di COVID-19, ricoveri ospedalieri e mortalità negli Stati Uniti e in Europa. Sci Rep (2023) 13(1):3886. doi:10.1038/s41598-023-31057-1
Abstract PubMed | Testo completo CrossRef | Google Scholar
100. Ferguson, NM, Cummings, DAT, Cauchemez, S, Fraser, C, Riley, S, Meeyai, A, et al. Strategie per contenere una pandemia influenzale emergente nel Sud-est asiatico. Nature (2005) 437(7056):209–14. doi:10.1038/nature04017
Abstract PubMed | Testo completo CrossRef | Google Scholar
101. Bootsma, MCJ, e Ferguson, NM. L’effetto delle misure di sanità pubblica sulla pandemia influenzale del 1918 nelle città degli Stati Uniti. Proc Natl Acad Sci (2007) 104(18):7588–93. doi:10.1073/pnas.0611071104
Abstract PubMed | Testo completo CrossRef | Google Scholar
102. Alwan, NA, Burgess, RA, Ashworth, S, Beale, R, Bhadelia, N, Bogaert, D, et al. Consenso scientifico sulla pandemia di COVID-19: dobbiamo agire ora. The Lancet (2020) 396(10260):e71–2. doi:10.1016/S0140-6736(20)32153-X
Abstract PubMed | Testo completo CrossRef | Google Scholar
103. Wood, SN. Dedurre le traiettorie delle infezioni fatali da COVID-19 nel Regno Unito dai dati di mortalità giornaliera: le infezioni erano già in calo prima dei lockdown nel Regno Unito? Biometrics (2022) 78(3):1127–40. doi:10.1111/biom.13462
Abstract PubMed | Testo completo CrossRef | Google Scholar
104. Wood, SN e Wit, EC. R era < 1 prima dei lockdown inglesi? Sulla modellazione del dettaglio meccanicistico, della causalità e dell’inferenza sul Covid-19. PLOS ONE (2021) 16(9):e0257455. doi:10.1371/journal.pone.0257455
Abstract PubMed | Testo completo CrossRef | Google Scholar
105. Boudou, M., ÓhAiseadha, C., Garvey, P., O’Dwyer, J., e Hynds, P. Modellazione dei punti di interruzione delle associazioni temporali tra interventi non farmaceutici e incidenza sintomatica di COVID-19 nella Repubblica d’Irlanda. PLOS ONE (2021) 16(7):e0255254. doi:10.1371/journal.pone.0255254
Abstract PubMed | Testo completo CrossRef | Google Scholar
106. Britton, T., Ball, F. e Trapman, P. Un modello matematico rivela l’influenza dell’eterogeneità della popolazione sull’immunità di gregge al SARS-CoV-2. Science (2020) 369(6505):846–9. doi:10.1126/science.abc6810
Abstract PubMed | Testo completo CrossRef | Google Scholar
107. Oz, Y, Rubinstein, I, e Safra, M. Eterogeneità ed effetto di superdiffusione sull’immunità di gregge. In: ArXiv200901923 Cond-Mat Physicsphysics Q-Bio (2021). Disponibile online all’indirizzo: http://arxiv.org/abs/2009.01923 (consultato il 24 febbraio 2021).
108. McKeigue, PM, e Wood, SN. Limiti dei modelli per l’orientamento delle politiche nella pandemia di COVID-19. medRxiv [Preprint] . doi:10.1101/2022.06.30.22277091
Testo completo di CrossRef | Google Scholar
109. Bolourian, A. e Mojtahedi, Z. Le pandemie di COVID-19 e influenza seguono uno schema: una possibile immunità crociata nell’origine della pandemia e una malattia più grave nelle regioni più lontane. Arch Med Res (2021) 52(2):240–1. doi:10.1016/j.arcmed.2020.10.012
Abstract PubMed | Testo completo CrossRef | Google Scholar
110. Rivett, L., Sridhar, S., Sparkes, D., Routledge, M., Jones, NK., Forrest, S. et al. Lo screening degli operatori sanitari per SARS-CoV-2 evidenzia il ruolo del portatore asintomatico nella trasmissione del COVID-19. eLife (2020) 9:e58728. doi:10.7554/eLife.58728
Abstract PubMed | Testo completo CrossRef | Google Scholar
111. Ioannidis, JPA. Riconciliazione delle stime di diffusione globale e tassi di mortalità per infezione da COVID-19: una panoramica delle valutazioni sistematiche. Eur J Clin Invest (2021) 51(5):e13554. doi:10.1111/eci.13554
Abstract PubMed | Testo completo CrossRef | Google Scholar
112. Ioannidis, JPA. Malattia da Coronavirus 2019: i danni di informazioni esagerate e misure non basate sull’evidenza. Eur J Clin Invest (2020) 50(4):e13222. doi:10.1111/eci.13222
Abstract PubMed | Testo completo CrossRef | Google Scholar
113. Tsang, TK, Wu, P, Lin, Y, Lau, EHY, Leung, GM e Cowling, BJ. Effetto del cambiamento delle definizioni dei casi di COVID-19 sulla curva epidemica e sui parametri di trasmissione nella Cina continentale: uno studio di modellizzazione. Lancet Public Health (2020) 5(5):e289–96. doi:10.1016/S2468-2667(20)30089-X
Abstract PubMed | Testo completo CrossRef | Google Scholar
114. Silverman, JD, Hupert, N, e Washburne, AD. Utilizzo delle reti di sorveglianza dell’influenza per stimare la prevalenza specifica per stato di SARS-CoV-2 negli Stati Uniti. Sci Transl Med (2020) 12(554):eabc1126. doi:10.1126/scitranslmed.abc1126
Abstract PubMed | Testo completo CrossRef | Google Scholar
115. Reese, H, Iuliano, AD, Patel, NN, Garg, S, Kim, L, Silk, BJ, et al. Incidenza stimata della malattia da coronavirus 2019 (COVID-19) e dei ricoveri ospedalieri – Stati Uniti, febbraio-settembre 2020. Clin Infect Dis Off Publ Infect Dis Soc Am (2021) 72(12):e1010–7. doi:10.1093/cid/ciaa1780
Abstract PubMed | Testo completo CrossRef | Google Scholar
116. Kalish, H, Klumpp-Thomas, C, Hunsberger, S, Baus, HA, Fay, MP, Siripong, N, et al. Sieropositività SARS-CoV-2 non diagnosticata durante i primi 6 mesi della pandemia di COVID-19 negli Stati Uniti. Sci Transl Med (2021) 13(601):eabh3826. doi:10.1126/scitranslmed.abh3826
Abstract PubMed | Testo completo CrossRef | Google Scholar
117. Ministero della Salute e dell’Assistenza Sociale. Nuova metodologia a livello del Regno Unito concordata per la registrazione dei decessi da COVID-19 . Regno Unito: Ministero della Salute e dell’Assistenza Sociale (2020). Disponibile online all’indirizzo: https://www.gov.uk/government/news/new-uk-wide-methodology-agreed-to-record-covid-19-deaths (consultato il 9 gennaio 2023).
118. Corman, VM, Landt, O, Kaiser, M, Molenkamp, R, Meijer, A, Chu, DK, et al. Rilevazione del nuovo coronavirus del 2019 (2019-nCoV) mediante RT-PCR in tempo reale. Eurosurveillance (2020) 25(3):2000045. doi:10.2807/1560-7917.ES.2020.25.3.2000045
Abstract PubMed | Testo completo CrossRef | Google Scholar
119. Ioannidis, JPA. Sovrastima e sottostima dei decessi per COVID-19. Eur J Epidemiol (2021) 36(6):581–8. doi:10.1007/s10654-021-00787-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
120. Last, JMB, e Adelaide, DPH. L’iceberg: “Completare il quadro clinico” nella medicina generale*. Int J Epidemiol (2013) 42(6):1608–13. doi:10.1093/ije/dyt113
Abstract PubMed | Testo completo CrossRef | Google Scholar
121. Rabi, FA, Al Zoubi, MS, Kasasbeh, GA, Salameh, DM e Al-Nasser, AD. SARS-CoV-2 e malattia da coronavirus 2019: cosa sappiamo finora. Pathogens (2020) 9(3):231. doi:10.3390/pathogens9030231
Abstract PubMed | Testo completo CrossRef | Google Scholar
122. Nuzzo, JB. Perspective | No, più test non spiegano l’aumento dei casi di Covid-19 sul Washington Post statunitense. Disponibile online all’indirizzo: https://www.washingtonpost.com/outlook/2020/06/22/no-more-testing-doesnt-explain-rise-covid-19-cases-us/ (consultato il 4 giugno 2022).
123. Begley, S. Trump ha detto che più test per il Covid-19 “creano più casi”. Abbiamo fatto i calcoli. STAT (2020). Disponibile online all’indirizzo: https://www.statnews.com/2020/07/20/trump-said-more-covid19-testing-creates-more-cases-we-did-the-math/ (consultato il 4 giugno 2022).
124. Feuer, WCNBC. Trump attribuisce l’aumento dei casi di Coronavirus all’aumento dei test, nonostante le prove di una maggiore diffusione (2020). Disponibile online all’indirizzo: https://www.cnbc.com/2020/06/23/trump-blames-rise-in-coronavirus-cases-on-testing-despite-signs-of-spread.html (consultato il 4 giugno 2022).
125. He, X, Lau, EHY, Wu, P, Deng, X, Wang, J, Hao, X, et al. Dinamiche temporali nella diffusione virale e nella trasmissibilità del COVID-19. Nat Med (2020) 26(5):672–5. doi:10.1038/s41591-020-0869-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
126. Mandavilli, A. Il tuo test per il Coronavirus è positivo. Forse non dovrebbe esserlo . The New York Times (2020). Disponibile online all’indirizzo: https://www.nytimes.com/2020/08/29/health/coronavirus-testing.html (consultato il 26 luglio 2022).
127. Jaafar, R, Aherfi, S, Wurtz, N, Grimaldier, C, Van Hoang, T, Colson, P, et al. Correlazione tra 3790 campioni positivi alla reazione a catena della polimerasi quantitativa e colture cellulari positive, inclusi 1941 isolati di coronavirus 2 della sindrome respiratoria acuta grave. Clin Infect Dis (2020) 72:e921. doi:10.1093/cid/ciaa1491
Abstract PubMed | Testo completo CrossRef | Google Scholar
128. Cevik, M, Tate, M, Lloyd, O, Maraolo, AE, Schafers, J e Ho, A. Dinamica della carica virale di SARS-CoV-2, SARS-CoV e MERS-CoV, durata della diffusione virale e infettività: una revisione sistematica e meta-analisi. Lancet Microbe (2020) 2:e13–e22. doi:10.1016/S2666-5247(20)30172-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
129. Jefferson, T., Spencer, EA, Brassey, J. e Heneghan, C. Colture virali per la valutazione del potenziale infettivo del COVID-19 – una revisione sistematica. Clin Infect Dis Off Publ Infect Dis Soc Am (2020).
130. Bostom, AG, Kenyon, T, e Eaton, CB. I trend della soglia del ciclo di test positivi al Covid-19 predicono la mortalità da Covid-19 nel Rhode Island. medRxiv [Preprint] . doi:10.1101/2021.01.26.21250557v1
Testo completo di CrossRef | Google Scholar
131. Vu, C, Kawaguchi, ES, Torres, CH, Lee, AH, Wald-Dickler, N, Holtom, PD, et al. Una misurazione più accurata del peso dei ricoveri ospedalieri per malattia da coronavirus nel 2019. Open Forum Infect Dis (2022) 9(7):ofac332. doi:10.1093/ofid/ofac332
Abstract PubMed | Testo completo CrossRef | Google Scholar
132. Hohl, CM, Cragg, A, Purssel, E, McAlister, FA, Ting, DK, Scheuermeyer, F, et al. Confronto tra metodi per classificare i pazienti ricoverati con SARS-CoV-2 come ricoverati per COVID-19 rispetto a quelli con SARS-CoV-2 incidentale: uno studio di coorte. PLOS ONE (2023) 18(9):e0291580. doi:10.1371/journal.pone.0291580
Abstract PubMed | Testo completo CrossRef | Google Scholar
133. McAlister, FA, Hau, JP, Atzema, C, McRae, AD, Morrison, LJ, Grant, L, et al. Il peso delle infezioni accidentali da SARS-CoV-2 nei pazienti ospedalizzati durante le ondate pandemiche in Canada. Sci Rep (2023) 13(1):6635. doi:10.1038/s41598-023-33569-2
Abstract PubMed | Testo completo CrossRef | Google Scholar
134. Magness, PW, e Earle, PC. Le origini e la persistenza politica dei lockdown per il COVID-19. The Independent Rev (2021) 25(4). Disponibile online all’indirizzo: https://www.independent.org/publications/tir/article.asp?id=1572 (consultato il 19 giugno 2024).
135. Winsberg, E., Brennan, J., e Surprenant, C. Questo articolo attacca un fantoccio, ma l’uomo di paglia vince: una risposta a Van Basshuysen e White. Kennedy Institute Ethics J (2021) 31(4):429–46. doi:10.1353/ken.2021.0029
Abstract PubMed | Testo completo CrossRef | Google Scholar
136. Popper, K. La scienza come falsificazione. In: T. Schick, a cura di. Congetture e confutazioni . Londra, Regno Unito: Routledge e Keagan Paul (1963). pp. 33–9. Disponibile online all’indirizzo: https://staff.washington.edu/lynnhank/Popper-1.pdf (consultato il 19 giugno 2024).
137. Joffe, AR, e Redman, D. La pandemia di SARS-CoV-2 nei paesi ad alto reddito come il Canada: una via migliore senza lockdown. Front Public Health (2021) 9:715904. doi:10.3389/fpubh.2021.715904
Abstract PubMed | Testo completo CrossRef | Google Scholar
138. Mader, S. e Rüttenauer, T. Gli effetti degli interventi non farmaceutici sulla mortalità da COVID-19: un approccio di controllo sintetico generalizzato in 169 paesi. Front Public Health (2022) 10:820642. doi:10.3389/fpubh.2022.820642
Abstract PubMed | Testo completo CrossRef | Google Scholar
139. Bendavid, E., Oh, C., Bhattacharya, J., e Ioannidis, JPA. Valutazione degli effetti dell’obbligo di restare a casa e della chiusura delle attività commerciali sulla diffusione del COVID-19. Eur J Clin Invest (2021) 51(4):e13484. doi:10.1111/eci.13484
Abstract PubMed | Testo completo CrossRef | Google Scholar
140. Joffe, AR, Eappen, R, Milburn, C, Fulford, M e Rau, N. Mettere i risultati della meta-analisi nella giusta prospettiva: commento su “Gli effetti degli interventi non farmaceutici sui casi di COVID-19, ricoveri ospedalieri e mortalità: una revisione sistematica della letteratura e una meta-analisi”. AJPM Focus (2024) 3(3):100223. doi:10.1016/j.focus.2024.100223
Abstract PubMed | Testo completo CrossRef | Google Scholar
141. Evensen, D., Warren, G. e Bouder, F. La soddisfazione per la comunicazione governativa sul rischio aumenta e diminuisce i comportamenti di mitigazione del COVID-19. Int J Public Health (2023) 68:68–2023. doi:10.3389/ijph.2023.1604966
Abstract PubMed | Testo completo CrossRef | Google Scholar
142. Björkman, A., Gisslén, M., Gullberg, M. e Ludvigsson, J. L’approccio svedese al COVID-19: un dialogo scientifico sulle politiche di mitigazione. Front Public Health (2023) 11:1206732. doi:10.3389/fpubh.2023.1206732
Abstract PubMed | Testo completo CrossRef | Google Scholar
143. Bendavid, E., e Patel, CJ. Esiti epidemici a seguito delle risposte governative al COVID-19: approfondimenti da quasi 100.000 modelli. Sci Adv (2024) 10(23):eadn0671. doi:10.1126/sciadv.adn0671
Abstract PubMed | Testo completo CrossRef | Google Scholar
144. Herby, J, Jonung, L, e Hanke, SH. I lockdown hanno funzionato? Il verdetto sulle restrizioni Covid . IEA (2023). Disponibile online all’indirizzo: https://iea.org.uk/publications/did-lockdowns-work-the-verdict-on-covid-restrictions/ (consultato il 19 giugno 2024).
145. Spira, B. Correlazione tra compliance all’uso della mascherina e risultati COVID-19 in Europa. Cureus (2022) 14(4):e24268. doi:10.7759/cureus.24268
Abstract PubMed | Testo completo CrossRef | Google Scholar
146. Walker, P, Whittaker, C, Watson, O, Baguelin, M, Ainslie, K, Bhatia, S, et al. Rapporto 12: L’impatto globale del COVID-19 e strategie di mitigazione e soppressione . Imperial College London, School of Public Health (2020). Disponibile online all’indirizzo: http://hdl.handle.net/10044/1/77735 (consultato il 10 febbraio 2023).
147. Foster, G., e Frijters, P. “Nascondere l’elefante: la tragedia della politica COVID e i suoi apologeti economisti”. Di prossima pubblicazione su Australian Economic Papers, Working Paper (2023). Disponibile online all’indirizzo: https://www.iza.org/publications/dp/15294/hiding-the-elephant-the-tragedy-of-covid-policy-and-its-economist-apologists (consultato il 13 febbraio 2023).
148. Mencken, HL. Pregiudizi: Seconda serie. A. A. Knopf ( 1920). p. 266.
149. Schippers, MC. Per il bene comune? I devastanti effetti a catena della crisi del Covid-19. Front Psychol (2020) 11:577740. doi:10.3389/fpsyg.2020.577740
Abstract PubMed | Testo completo CrossRef | Google Scholar
150. Schippers, MC, Ioannidis, JPA, e Joffe, AR. Misure aggressive, crescenti disuguaglianze e formazione di massa durante la crisi del COVID-19: una panoramica e una proposta di percorso futuro. Front Public Health (2022) 10:950965. doi:10.3389/fpubh.2022.950965
Abstract PubMed | Testo completo CrossRef | Google Scholar
151. Raman, R, Rajalakshmi, R, Surya, J, Ramakrishnan, R, Sivaprasad, S, Conroy, D, et al. Impatto sulla salute e sulla fornitura di servizi sanitari durante il lockdown per COVID-19 in India: uno studio trasversale multicentrico. BMJ Open (2021) 11(1):e043590. doi:10.1136/bmjopen-2020-043590
Abstract PubMed | Testo completo CrossRef | Google Scholar
152. Kim, HS, Cruz, DS, Conrardy, MJ, Gandhi, KR, Seltzer, JA, Loftus, TM, et al. Visite al pronto soccorso per diagnosi gravi durante la pandemia di COVID-19. Acad Emerg Med Off J Soc Acad Emerg Med (2020) 27(9):910–3. doi:10.1111/acem.14099
Abstract PubMed | Testo completo CrossRef | Google Scholar
153. ÓhAiseadha, C, Quinn, GA, Connolly, R, Wilson, A, Connolly, M, Soon, W, et al. Conseguenze indesiderate degli interventi non farmaceutici (NPI) del COVID-19 sulla salute della popolazione e sulle disuguaglianze sanitarie. Int J Environ Res Public Health (2023) 20(7):5223. doi:10.3390/ijerph20075223
Abstract PubMed | Testo completo CrossRef | Google Scholar
154. Bardosh, K. In che modo la risposta alla pandemia di COVID ha danneggiato la società? Una valutazione globale e una revisione dello stato delle conoscenze. SSRN J (2020). doi:10.2139/ssrn.4447806
Testo completo di CrossRef | Google Scholar
155. Sikora, K. Screening del cancro. Medicina (Baltimora) (2023) 51(1):69–74. doi:10.1016/j.mpmed.2022.10.006
Testo completo di CrossRef | Google Scholar
156. Kampf, G. e Kulldorff, M. Richiesta di valutazioni rischio-beneficio delle misure di controllo del COVID-19. The Lancet (2021) 397:576–7. doi:10.1016/S0140-6736(21)00193-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
157. Banerjee, A. “La Dichiarazione di Great Barrington” e “Il Memorandum di John Snow”: due linee parallele destinate a incontrarsi. Med J Dr Patil Vidyapeeth (2021) 14(1):1. doi:10.4103/mjdrdypu.mjdrdypu_578_20
Testo completo di CrossRef | Google Scholar
158. Bagus, P., Peña-Ramos, JA, e Sánchez-Bayón, A. Capitalismo, COVID-19 e lockdown. Etica aziendale, ambiente e responsabilità – BEER (2022) 32: 41–51. doi:10.1111/beer.12431
Testo completo di CrossRef | Google Scholar
159. Edgell, AB, Lachapelle, J, Lührmann, A, e Maerz, SF. Arretramento pandemico: violazioni degli standard democratici durante il Covid-19. Soc Sci Med (2021) 285:114244. doi:10.1016/j.socscimed.2021.114244
Abstract PubMed | Testo completo CrossRef | Google Scholar
160. Agenzia per la sicurezza sanitaria del Regno Unito. Efficacia degli interventi non farmaceutici per ridurre la trasmissione del COVID-19 nel Regno Unito. Una rapida mappatura . Agenzia per la sicurezza sanitaria del Regno Unito (2023). Disponibile online all’indirizzo: https://www.gov.uk/government/publications/covid-19-non-pharmaceutical-interventions-to-reduce-transmission (consultato il 3 ottobre 2024).
161. Bagus, P, Peña-Ramos, JA, e Sánchez-Bayón, A. COVID-19 e l’economia politica dell’isteria di massa. Int J Environ Res Salute pubblica (2021) 18(4):1376. doi:10.3390/ijerph18041376
Abstract PubMed | Testo completo CrossRef | Google Scholar
162. Sebhatu, A., Wennberg, K., Arora-Jonsson, S. e Lindberg, SI. Spiegazione della diffusione omogenea degli interventi non farmacologici per il COVID-19 in paesi eterogenei. Proc Natl Acad Sci (2020) 117(35):21201–8. doi:10.1073/pnas.2010625117
Abstract PubMed | Testo completo CrossRef | Google Scholar
163. Bedford, J, Enria, D, Giesecke, J, Heymann, DL, Ihekweazu, C, Kobinger, G, et al. COVID-19: Verso il controllo di una pandemia. The Lancet (2020) 395(10229):1015–8. doi:10.1016/s0140-6736(20)30673-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
164. Kelly, J. “Seguire la scienza” è più complicato di quanto ci piaccia ammettere . Financial Times (2020). Disponibile online all’indirizzo: https://www.ft.com/content/6f9462d6-1e6c-46df-b81f-d7f661c3df9e (consultato il 9 luglio 2021).
165. Abbasi, K. Covid-19: Politicizzazione, “corruzione” e soppressione della scienza. BMJ (2020) 371:m4425. doi:10.1136/bmj.m4425
Abstract PubMed | Testo completo CrossRef | Google Scholar
166. Colman, E., Wanat, M., Goossens, H., Tonkin-Crine, S. e Anthierens, S. Seguire la scienza? Opinioni degli scienziati nei comitati consultivi governativi durante la pandemia di COVID-19: uno studio qualitativo con interviste in cinque paesi europei. BMJ Glob Health (2021) 6(9):e006928. doi:10.1136/bmjgh-2021-006928
Abstract PubMed | Testo completo CrossRef | Google Scholar
167. Giesecke, J. La pandemia invisibile. The Lancet (2020) 395(10238):e98. doi:10.1016/s0140-6736(20)31035-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
168. Giesecke, J. COVID-19: una pandemia molto visibile – Risposta dell’autore. The Lancet (2020) 396(10248):e20. doi:10.1016/S0140-6736(20)31677-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
169. Ewing, A. COVID-19: una pandemia molto visibile. The Lancet (2020) 396(10248):e18. doi:10.1016/S0140-6736(20)31676-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
170. Lindahl, JF, Olsen, B, e Lundkvist, Å. COVID-19: una pandemia molto visibile. The Lancet (2020) 396(10248):e16. doi:10.1016/S0140-6736(20)31674-3
Abstract PubMed | Testo completo CrossRef | Google Scholar
171. Durrheim, DN, e Baker, MG. COVID-19: una pandemia molto visibile. The Lancet (2020) 396(10248):e17. doi:10.1016/S0140-6736(20)31675-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
172. Ramachandran, R. COVID-19: una pandemia molto visibile. The Lancet (2020) 396(10248):e13–e14. doi:10.1016/S0140-6736(20)31673-1
Abstract PubMed | Testo completo CrossRef | Google Scholar
173. Keil, EJ. COVID-19: una pandemia molto visibile. The Lancet (2020) 396(10248):e19. doi:10.1016/S0140-6736(20)31671-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
174. Stern, C. e Klein, DB. Assistenza agli anziani nella città di Stoccolma e Covid-19: intervista con Barbro Karlsson. Society (2020) 57(4):434–45. doi:10.1007/s12115-020-00508-0
Abstract PubMed | Testo completo CrossRef | Google Scholar
175. Baral, S, Chandler, R, Prieto, RG, Gupta, S, Mishra, S e Kulldorff, M. Sfruttare i principi epidemiologici per valutare la risposta della Svezia al COVID-19. Ann Epidemiol (2021) 54:21–6. doi:10.1016/j.annepidem.2020.11.005
Abstract PubMed | Testo completo CrossRef | Google Scholar
176. Burki, T. Inghilterra e Galles Vedi 20.000 decessi in eccesso nelle case di cura. The Lancet (2020) 395(10237):1602. doi:10.1016/S0140-6736(20)31199-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
177. Magness, PW, e Harrigan, JR. Fauci, email e un po’ di presunta scienza . The American Institute for Economic Research (2021). Disponibile online all’indirizzo: https://www.aier.org/article/fauci-emails-and-some-alleged-science/ (consultato il 24 giugno 2024).
178. Simandan, D, Rinner, C, e Capurri, V. La sinistra accademica, la geografia umana e l’ascesa dell’autoritarismo durante la pandemia di COVID-19. Geogr Ann Ser B Hum Geogr (2023) 106(2):175–95. doi:10.1080/04353684.2023.2168560
Testo completo di CrossRef | Google Scholar
179. Sharma, M., Mindermann, S., Rogers-Smith, C., Leech, G., Snodin, B., Ahuja, J., et al. Comprendere l’efficacia degli interventi governativi contro la recrudescenza del COVID-19 in Europa. Nat Commun (2021) 12(1):5820. doi:10.1038/s41467-021-26013-4
Abstract PubMed | Testo completo CrossRef | Google Scholar
180. Fongaro, G., Stoco, PH, Souza, DSM, Grisard, EC, Magri, ME, Rogovski, P, et al. La presenza di RNA di SARS-CoV-2 nelle acque reflue umane a Santa Catarina, Brasile, novembre 2019. Sci Total Environ (2021) 778:146198. doi:10.1016/j.scitotenv.2021.146198
Abstract PubMed | Testo completo CrossRef | Google Scholar
181. La, RG, Mancini, P, Bonanno Ferraro, G, Veneri, C, Iaconelli, M, Bonadonna, L, et al. SARS-CoV-2 circola nel Nord Italia da dicembre 2019: evidenze dal monitoraggio ambientale. Sci Total Environ (2021) 750:141711. doi:10.1016/j.scitotenv.2020.141711
Abstract PubMed | Testo completo CrossRef | Google Scholar
182. Lison, A., Banholzer, N., Sharma, M., Mindermann, S., Unwin, HJT. Mishra, S., et al. Valutazione dell’efficacia degli interventi non farmaceutici: lezioni apprese dalla pandemia di COVID-19. Lancet Public Health (2023) 8(4):e311–7. doi:10.1016/S2468-2667(23)00046-4
Abstract PubMed | Testo completo CrossRef | Google Scholar
183. Xiao, J, Shiu, EYC, Gao, H, Wong, JY, Fong, MW, Ryu, S, et al. Misure non farmacologiche per l’influenza pandemica in contesti non sanitari: misure di protezione personale e ambientale. Emerging Infect Dis (2020) 26:967–75. doi:10.3201/eid2605.190994
Abstract PubMed | Testo completo CrossRef | Google Scholar
184. Liang, M., Gao, L., Cheng, C., Zhou, Q., Uy, JP., Heiner, K., et al. Efficacia della mascherina nella prevenzione della trasmissione del virus respiratorio: una revisione sistematica e meta-analisi. Trav Med Infect Dis (2020) 36:101751. doi:10.1016/j.tmaid.2020.101751
Abstract PubMed | Testo completo CrossRef | Google Scholar
185. Bundgaard, H, Bundgaard, JS, Raaschou-Pedersen, DET, von Buchwald, C, Todsen, T, Norsk, JB, et al. Efficacia dell’aggiunta di una raccomandazione sull’uso della mascherina ad altre misure di sanità pubblica per prevenire l’infezione da SARS-CoV-2 nei soggetti danesi che indossano la mascherina: uno studio clinico randomizzato controllato. Ann Intern Med (2020) 174:335–43. doi:10.7326/M20-6817
Abstract PubMed | Testo completo CrossRef | Google Scholar
186. Abaluck, J, Kwong, LH, Styczynski, A, Haque, A, Kabir, MA, Bates-Jefferys, E, et al. Impatto dell’uso delle mascherine in comunità sul COVID-19: uno studio randomizzato a cluster in Bangladesh. Science (2021) 375(6577):eabi9069. doi:10.1126/science.abi9069
Abstract PubMed | Testo completo CrossRef | Google Scholar
187. Loeb, M, Bartholomew, A, Hashmi, M, Tarhuni, W, Hassany, M, Youngster, I, et al. Mascherine mediche versus respiratori N95 per la prevenzione del COVID-19 tra gli operatori sanitari: uno studio randomizzato. Ann Intern Med (2022) 175(12):1629–38. doi:10.7326/M22-1966
Abstract PubMed | Testo completo CrossRef | Google Scholar
188. Jefferson, T., Dooley, L., Ferroni, E., Al Ansary, LA, van Driel, ML, Bawazeer, GA, et al. Interventi fisici per interrompere o ridurre la diffusione dei virus respiratori. Cochrane Database Syst Rev (2023) 1(1). doi:10.1002/14651858.CD006207.pub6
Abstract PubMed | Testo completo CrossRef | Google Scholar
189. Spira, B. Rivalutazione dell’efficacia delle mascherine: approfondimenti dalla medicina basata sull’evidenza e dagli studi clinici. Cureus (2024) 16(12):e75455. doi:10.7759/cureus.75455
Abstract PubMed | Testo completo CrossRef | Google Scholar
190. Rose, G., Khaw, KT, e Marmot, M. La strategia di medicina preventiva di Rose. Oxford Univ Press (2008). doi:10.1093/acprof:oso/9780192630971.001.0001
Testo completo di CrossRef | Google Scholar
191. Peters, EMJ, Schedlowski, M, Watzl, C, e Gimsa, U. Stressarsi o non stressarsi: l’interazione cervello-comportamento-sistema immunitario può indebolire o promuovere la risposta immunitaria al SARS-CoV-2. Neurobiol Stress (2021) 14:100296. doi:10.1016/j.ynstr.2021.100296
Abstract PubMed | Testo completo CrossRef | Google Scholar
192. Neira, C, Godinho, R, Rincón, F, Mardones, R, e Pedroso, J. Conseguenze della sindrome COVID-19 per la salute nutrizionale: una revisione sistematica. Nutrienti (2021) 13(4):1168. doi:10.3390/nu13041168
Abstract PubMed | Testo completo CrossRef | Google Scholar
193. Bakaloudi, DR, Barazzoni, R, Bischoff, SC, Breda, J, Wickramasinghe, K e Chourdakis, M. Impatto del primo lockdown per COVID-19 sul peso corporeo: una revisione sistematica combinata e una meta-analisi. Clin Nutr (2021)(21) S0261–5614. doi:10.1016/j.clnu.2021.04.015
Abstract PubMed | Testo completo CrossRef | Google Scholar
194. Calina, D, Hartung, T, Mardare, I, Mitroi, M, Poulas, K, Tsatsakis, A, et al. Pandemia di COVID-19 e consumo di alcol: impatti e interconnessioni. Toxicol Rep (2021) 8:529–35. doi:10.1016/j.toxrep.2021.03.005
Abstract PubMed | Testo completo CrossRef | Google Scholar
195. Taylor, S., Paluszek, MM, Rachor, GS, McKay, D, e Asmundson, GJG. Uso e abuso di sostanze, disagio correlato al COVID-19 e disprezzo per il distanziamento sociale: un’analisi di rete. Addict Behav (2021) 114:106754. doi:10.1016/j.addbeh.2020.106754
Abstract PubMed | Testo completo CrossRef | Google Scholar
196. Jackson, SE, Garnett, C, Shahab, L, Oldham, M, e Brown, J. Associazione del lockdown per COVID-19 con fumo, alcol e tentativi di smettere in Inghilterra: un’analisi dei dati del 2019-20. Addiction (2021) 116(5):1233–44. doi:10.1111/add.15295
Abstract PubMed | Testo completo CrossRef | Google Scholar
197. Arora, T. e Grey, I. Cambiamenti nel comportamento sanitario durante il COVID-19 e le potenziali conseguenze: una mini-revisione. J Health Psychol (2020) 25(9):1155–63. doi:10.1177/1359105320937053
Abstract PubMed | Testo completo CrossRef | Google Scholar
198. Madarasova Geckova, A. Il deterioramento della salute mentale dei bambini è il prezzo che paghiamo per la pandemia di COVID-19? Int J Public Health (2023) 68-2023. doi:10.3389/ijph.2023.1606744
Abstract PubMed | Testo completo CrossRef | Google Scholar
199. Chiesa, V, Antony, G, Wismar, M, e Rechel, B. Pandemia di COVID-19: impatto sulla salute delle misure di permanenza a casa, distanziamento sociale e “lockdown” – Una revisione sistematica di revisioni sistematiche. J Public Health (2021) 43(3):e462–81. doi:10.1093/pubmed/fdab102
Abstract PubMed | Testo completo CrossRef | Google Scholar
200. Douglas, M, Katikireddi, SV, Taulbut, M, McKee, M e McCartney, G. Attenuare gli effetti più ampi sulla salute della risposta alla pandemia di Covid-19. BMJ (2020) 369:m1557. doi:10.1136/bmj.m1557
Abstract PubMed | Testo completo CrossRef | Google Scholar
201. Hanna, TP, King, WD, Thibodeau, S, Jalink, M, Paulin, GA, Harvey-Jones, E, et al. Mortalità dovuta al ritardo del trattamento del cancro: revisione sistematica e meta-analisi. BMJ (2020) 371:m4087. doi:10.1136/bmj.m4087
Abstract PubMed | Testo completo CrossRef | Google Scholar
202. Santoli, JM, Lindley, MC, DeSilva, MB, Kharbanda, EO, Daley, MF, Galloway, L, et al. Effetti della pandemia di COVID-19 sulla prescrizione e somministrazione di routine dei vaccini pediatrici – Stati Uniti, 2020. MMWR Morb Mortal Wkly Rep (2020) 69(19):591–3. doi:10.15585/mmwr.mm6919e2
Abstract PubMed | Testo completo CrossRef | Google Scholar
203. Shet, A., Carr, K., Danovaro-Holliday, MC., Sodha, SV., Prosperi, C., Wunderlich, J., et al. Impatto della pandemia di SARS-CoV-2 sui servizi di vaccinazione di routine: evidenze di interruzione e ripresa in 170 paesi e territori. Lancet Glob Health (2022) 10(2):e186–94. doi:10.1016/S2214-109X(21)00512-X
Abstract PubMed | Testo completo CrossRef | Google Scholar
204. Cohen-Mansfield, J, e Meschiany, G. Effetti diretti e indiretti del COVID-19 sui residenti delle strutture di assistenza a lungo termine e sui loro familiari. Gerontology (2022) 68(7):808–16. doi:10.1159/000521146
Abstract PubMed | Testo completo CrossRef | Google Scholar
205. Shallcross, L., Burke, D., Abbott, O., Donaldson, A., Hallatt, G., Hayward, A., et al. Fattori associati all’infezione da SARS-CoV-2 e alle epidemie nelle strutture di assistenza a lungo termine in Inghilterra: un’indagine trasversale nazionale. Lancet Healthy Longev (2021) 2(3):e129–42. doi:10.1016/S2666-7568(20)30065-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
206. Vimercati, L, De Maria, L, Quarato, M, Caputi, A, Gesualdo, L, Migliore, G, et al. Associazione tra COVID lungo e sovrappeso/obesità. J Clin Med (2021) 10(18):4143. doi:10.3390/jcm10184143
Abstract PubMed | Testo completo CrossRef | Google Scholar
207. Aminian, A, Bena, J, Pantalone, KM e Burguera, B. Associazione tra obesità e sequele post-acute di COVID-19. Diabetes Obes Metab (2021) 23(9):2183–8. doi:10.1111/dom.14454
Abstract PubMed | Testo completo CrossRef | Google Scholar
208. Ippocrate. The Internet Classics Archive | delle Epidemie di Ippocrate (1994). Disponibile online all’indirizzo: https://classics.mit.edu/Hippocrates/epidemics.1.i.html (consultato il 28 luglio 2023).
209. Risch, HA. Trattamento ambulatoriale precoce dei pazienti COVID-19 sintomatici ad alto rischio, che dovrebbe essere intensificato immediatamente come chiave per la crisi pandemica. Am J Epidemiol (2020) 189(11):1218–26. doi:10.1093/aje/kwaa093
Abstract PubMed | Testo completo CrossRef | Google Scholar
210. Testimonianza al Senato per “Trattamento ambulatoriale precoce: una parte essenziale di una soluzione al COVID-19”. Governmental Affairs, 340 Dirksen Senate Office Building , Washington DC, USA (2020) 4. Disponibile online all’indirizzo: https://www.hsgac.senate.gov/wp-content/uploads/imo/media/doc/Testimony-Risch-2020-11-19.pdf (consultato il 12 ottobre 2023).
211. Kory, P., McCarthy, J. e Bigtree, D. Guerra all’ivermectina: il farmaco che ha salvato milioni di persone e avrebbe potuto porre fine alla pandemia . Skyhorse (2023). Disponibile online all’indirizzo: https://books.google.hr/books?id=o7BgEAAAQBAJ (consultato il 23 giugno 2024).
212. Leake, J., e McCullough, PA. Il coraggio di affrontare il Covid-19: prevenire ricoveri ospedalieri e decessi combattendo il complesso biofarmaceutico . Counterplay Books (2022). Disponibile online all’indirizzo: https://books.google.hr/books?id=N5YszwEACAAJ .
213. Kory, P, Meduri, GU, Iglesias, J, Varon, J, Cadegiani, FA, e Marik, PE. Protocollo di trattamento ospedaliero multimodale “MATH+” per l’infezione da COVID-19: razionale clinico e scientifico. J Clin Med Res (2022) 14(2):53–79. doi:10.14740/jocmr4658
Abstract PubMed | Testo completo CrossRef | Google Scholar
214. Kreps, D. La diatriba anti-vaccini di Eric Clapton incolpa la “propaganda” per l’esperienza “disastrosa”. Rolling Stone (2021). Disponibile online all’indirizzo: https://www.rollingstone.com/music/music-news/eric-clapton-disastrous-vaccine-propaganda-1170264/ (consultato il 23 giugno 2024).
215. Jekielek, J. The Vaccine-Injured and Their Fight for Treatment, Transparency—Trial Participants Maddie and Stephanie de Garay and Brianne Dressen. The Epoch Times (2022). Disponibile online all’indirizzo: https://www.theepochtimes.com/the-vaccine-injured-and-their-fight-for-treatment-transparency-trial-participants-stephanie-and-maddie-de-garay-and-brianne-dressen_4241609.html (consultato il 27 ottobre 2022).
216. Couzin-Frankel, J, e Vogel, G. I vaccini possono causare rari e prolungati sintomi simili a quelli del Covid. Science (2022) 375(6579):364–6. doi:10.1126/science.ada0536
Abstract PubMed | Testo completo CrossRef | Google Scholar
217. Malhotra, A. Curare la pandemia di disinformazione sui vaccini mRNA COVID-19 attraverso una vera medicina basata sull’evidenza – Parte 1. J Insul Resist (2022) 5(1):72. doi:10.4102/jir.v5i1.71
Testo completo di CrossRef | Google Scholar
218. Mandavilli, A. Migliaia di persone credono che i vaccini anti-Covid li abbiano danneggiati. Qualcuno li sta ascoltando? The New York Times (2024). Disponibile online all’indirizzo: https://www.nytimes.com/2024/05/03/health/covid-vaccines-side-effects.html (consultato il 21 giugno 2024).
219. Hilliard, M. Gli irlandesi all’estero che hanno ricevuto il vaccino cinese vogliono l’esenzione dalla quarantena in hotel. The Irish Times (2021). Disponibile online all’indirizzo: https://www.irishtimes.com/news/health/irish-abroad-with-chinese-vaccine-want-hotel-quarantine-exemption-1.4592364 (consultato il 29 agosto 2022).
220. Bing, C. e Schectman, J. Il Pentagono ha condotto una campagna segreta anti-vaccino per indebolire la Cina durante la pandemia. Reuters (2024). Disponibile online all’indirizzo: https://www.reuters.com/investigates/special-report/usa-covid-propaganda/ (consultato il 21 giugno 2024).
221. Organizzazione Mondiale della Sanità. Terapie e COVID-19: Linee guida per la vita quotidiana, 10 novembre 2023. Organizzazione Mondiale della Sanità (2023). Disponibile online all’indirizzo: https://www.who.int/publications/i/item/WHO-2019-nCoV-therapeutics-2023.2 (consultato il 23 giugno 2024)
222. Organizzazione Mondiale della Sanità. Gestione clinica delle infezioni respiratorie acute gravi in caso di sospetta infezione da nuovo coronavirus (nCoV) . Organizzazione Mondiale della Sanità (2020). Disponibile online all’indirizzo: https://www.who.int/publications/i/item/10665-332299 (consultato il 23 giugno 2024).
223. Fan, HH, Wang, LQ, Liu, WL, An, XP, Liu, ZD, He, XQ, et al. Riutilizzo di farmaci clinicamente approvati per il trattamento della malattia da coronavirus 2019 in un modello di coronavirus correlato al nuovo coronavirus 2019. Chin Med J (Engl) (2020) 133(9):1051–6. doi:10.1097/CM9.0000000000000797
Abstract PubMed | Testo completo CrossRef | Google Scholar
224. Schcolnik-Cabrera, A, Juárez-López, D, e Duenas-Gonzalez, A. Prospettive sul riutilizzo dei farmaci. Curr Med Chem (2021) 28(11):2085–99. doi:10.2174/0929867327666200831141337
Abstract PubMed | Testo completo CrossRef | Google Scholar
225. Bryant, A, Lawrie, TA, Dowswell, T, Fordham, EJ, Mitchell, S, Hill, SR, et al. Ivermectina per la prevenzione e il trattamento dell’infezione da COVID-19: una revisione sistematica, una meta-analisi e un’analisi sequenziale degli studi clinici per la definizione delle linee guida. American Journal of Therapeutics, 28, e434-e460, luglio 2021. Am J Ther (2021) 28(4):e573–e576. doi:10.1097/MJT.0000000000001442
Abstract PubMed | Testo completo CrossRef | Google Scholar
226. Fox, MP, D’Agostino McGowan, L, James, BD, Lessler, J, Mehta, SH, e Murray, EJ. Preoccupazioni riguardo all’articolo speciale su idrossiclorochina e azitromicina in pazienti ambulatoriali ad alto rischio con COVID-19. Am J Epidemiol (2021) 190(4):491–5. doi:10.1093/aje/kwaa189
Abstract PubMed | Testo completo CrossRef | Google Scholar
227. Mourad, A, Thibault, D, Holland, TL, Yang, S, Young, AR, Arnold Egloff, SA, et al. Desametasone per pazienti ricoverati con COVID-19 in una coorte nazionale. JAMA Netw Open (2023) 6(4):e238516. doi:10.1001/jamanetworkopen.2023.8516
Abstract PubMed | Testo completo CrossRef | Google Scholar
228. Caly, L., Druce, JD, Catton, MG, Jans, DA, e Wagstaff, KM. Il farmaco ivermectina approvato dalla FDA inibisce la replicazione di SARS-CoV-2 in vitro. Antivir Res (2020) 178:104787. doi:10.1016/j.antiviral.2020.104787
Abstract PubMed | Testo completo CrossRef | Google Scholar
229. Jans, DA e Wagstaff, KM. L’ivermectina come antivirale ad ampio spettro diretto all’ospite: la vera soluzione? Cells (2020) 9(9):2100. doi:10.3390/cells9092100
Abstract PubMed | Testo completo CrossRef | Google Scholar
230. Villar, J, Confalonieri, M, Pastores, SM e Meduri, GU. Razionale per il trattamento prolungato con corticosteroidi nella sindrome da distress respiratorio acuto causata dalla malattia da coronavirus 2019. Crit Care Explor (2020) 2(4):e0111. doi:10.1097/CCE.0000000000000111
Abstract PubMed | Testo completo CrossRef | Google Scholar
231. Deruelle, F. L’industria farmaceutica è pericolosa per la salute. Ulteriori prove con COVID-19. Surg Neurol Int (2022) 13:475. doi:10.25259/SNI_377_2022
Abstract PubMed | Testo completo CrossRef | Google Scholar
232. Cáceres, CF. Controversie irrisolte sul COVID: “Scienza normale” e potenziali influenze non scientifiche. Glob Public Health (2022) 17(4):622–40. doi:10.1080/17441692.2022.2036219
Abstract PubMed | Testo completo CrossRef | Google Scholar
233. Huffman, A. L’etica dell’uso di farmaci off-label per il trattamento del COVID-19. Ann Emerg Med (2022) 79(6):A13–5. doi:10.1016/j.annemergmed.2022.04.007
Testo completo di CrossRef | Google Scholar
234. Shepherd, K. Un uomo pensava che un detergente per acquari con lo stesso nome del farmaco antivirale clorochina avrebbe prevenuto il coronavirus. Lo ha ucciso. The Wash Post (2020). Disponibile online all’indirizzo: https://www.washingtonpost.com/nation/2020/03/24/coronavirus-chloroquine-poisoning-death/ .
235. Blake, A. Come le teorie del complotto sull’ivermectina della destra hanno portato le persone ad acquistare un vermifugo per cavalli, di Aaron. Blake Senior Reporter, oggi, 13:11 EDT, The Wash Post (2021). Disponibile online all’indirizzo: https://www.washingtonpost.com/politics/2021/08/24/how-rights-ivermectin-conspiracy-theories-led-people-buying-horse-dewormer/ (consultato il 24 giugno 2024).
236. Horby, P, Mafham, M, Linsell, L, Bell, JL, Staplin, N, Emberson, JR, et al. Effetto dell’idrossiclorochina nei pazienti ospedalizzati con Covid-19. N Engl J Med (2020) 383(21):2030–40.
Abstract di PubMed | Google Scholar
237. Organizzazione Mondiale della Sanità Pan, H, Peto, R, Henao-Restrepo, AM, Preziosi, MP, Sathiyamoorthy, V, et al. Farmaci antivirali riproposti per Covid-19: risultati provvisori della sperimentazione sulla solidarietà dell’OMS. N Engl J Med (2021) 384(6):497–511. doi:10.1056/NEJMoa2023184
Abstract PubMed | Testo completo CrossRef | Google Scholar
238. Meeus, G., Van Coile, F., Pottel, H., Michel, AS., Vergauwen, O., Verhelle, K., et al. Efficacia e sicurezza del trattamento ospedaliero dell’infezione da Covid-19 con idrossiclorochina a basso dosaggio e azitromicina in pazienti ospedalizzati: uno studio retrospettivo di coorte controllato. New Microbes New Infect (2023) 55:101172. doi:10.1016/j.nmni.2023.101172
Abstract PubMed | Testo completo CrossRef | Google Scholar
239. Food and Drug Administration (FDA) statunitense. Revoca dell’autorizzazione all’uso di emergenza per l’uso di clorochina fosfato e idrossiclorochina solfato (2020). Disponibile online all’indirizzo: https://www.fda.gov/media/138945/download (consultato il 12 ottobre 2023).
240. Roman, YM, Burela, PA, Pasupuleti, V, Piscoya, A, Vidal, JE e Hernandez, AV. Ivermectina per il trattamento della malattia da coronavirus 2019: una revisione sistematica e una meta-analisi di studi clinici randomizzati controllati. Clin Infect Dis (2021) 74:1022–9. doi:10.1093/cid/ciab591
Abstract PubMed | Testo completo CrossRef | Google Scholar
241. Neil, M. e Fenton, N. Test di ipotesi bayesiane e modellazione gerarchica dell’efficacia dell’ivermectina. Am J Ther (2021) 28(5):e576–e579. doi:10.1097/MJT.0000000000001450
Abstract PubMed | Testo completo CrossRef | Google Scholar
242. Varnaseri, M, Amini, F, Jamshididan, R, Dargahi, M, Gheibi, N, Abolghasemi, S, et al. L’ivermectina come potenziale aggiunta all’arsenale limitato anti-COVID-19: uno studio clinico in doppio cieco. Jundishapur J Health Sci (2024) 16(2):e146703. doi:10.5812/jjhs-146703
Testo completo di CrossRef | Google Scholar
243. Song, Z, Shi, S e Zhang, Y. Ivermectina per il trattamento del COVID-19: una revisione sistematica e meta-analisi. Heliyon (2024) 10(6):e27647. doi:10.1016/j.heliyon.2024.e27647
Abstract PubMed | Testo completo CrossRef | Google Scholar
244. Vitiello, A, Sabbatucci, M, Ponzo, A, Salzano, A, e Zovi, A. Un breve aggiornamento sull’uso di anticorpi monoclonali nel COVID-19. AAPS J (2024) 26(2):30. doi:10.1208/s12248-024-00904-y
Abstract PubMed | Testo completo CrossRef | Google Scholar
245. Blume, S. Movimenti anti-vaccinazione e loro interpretazioni. Patient Organ Mov (2006) 62(3):628–42. doi:10.1016/j.socscimed.2005.06.020
Abstract PubMed | Testo completo CrossRef | Google Scholar
246. Tafuri, S., Gallone, MS, Cappelli, MG, Martinelli, D., Prato, R. e Germinario, C. Affrontare il movimento anti-vaccinazione e il ruolo degli operatori sanitari. Vaccine-prev Dis Vaccin Health-care Work (2014) 32(38):4860–5. doi:10.1016/j.vaccine.2013.11.006
Abstract PubMed | Testo completo CrossRef | Google Scholar
247. Hussain, A., Ali, S., Ahmed, M. e Hussain, S. Il movimento anti-vaccinazione: una regressione nella medicina moderna. Cureus (2018) 10(7):e2919. doi:10.7759/cureus.2919
Abstract PubMed | Testo completo CrossRef | Google Scholar
248. Servick, K. Questa misteriosa azienda biotecnologica da 2 miliardi di dollari sta rivelando i segreti dietro i suoi nuovi farmaci e vaccini. doi:10.1126/science.aal0686
Testo completo di CrossRef | Google Scholar
249. Pardi, N, Hogan, MJ, Porter, FW e Weissman, D. Vaccini a mRNA: una nuova era nella vaccinologia. Nat Rev Drug Discov (2018) 17(4):261–79. doi:10.1038/nrd.2017.243
Abstract PubMed | Testo completo CrossRef | Google Scholar
250. Yasmin, F, Najeeb, H, Moeed, A, Naeem, U, Asghar, MS, Chughtai, NU, et al. Esitazione vaccinale contro il COVID-19 negli Stati Uniti: una revisione sistematica. Front Public Health (2021) 9:770985. doi:10.3389/fpubh.2021.770985
Abstract PubMed | Testo completo CrossRef | Google Scholar
251. Salleh, MZ, Norazmi, MN e Deris, ZZ. Meccanismo di immunogenicità dei vaccini a mRNA e loro limiti nel promuovere la protezione adattativa contro SARS-CoV-2. PeerJ (2022) 10:e13083. doi:10.7717/peerj.13083
Abstract PubMed | Testo completo CrossRef | Google Scholar
252. Banoun, H. mRNA: vaccino o terapia genica? Le questioni normative sulla sicurezza. Int J Mol Sci (2023) 24(13):10514. doi:10.3390/ijms241310514
Abstract PubMed | Testo completo CrossRef | Google Scholar
253. Sharma, R., Tiwari, S. e Dixit, A. Covaxin: una panoramica dei suoi studi di immunogenicità e sicurezza in India. Bioinformation (2021) 17(10):840–5. doi:10.6026/97320630017840
Abstract PubMed | Testo completo CrossRef | Google Scholar
254. Ritchie, H., Ortiz-Ospina, E., Beltekian, D., Mathieu, E., Hasell, J., Macdonald, B., et al. Pandemia di Coronavirus (COVID-19) . Our World Data (2020). Disponibile online all’indirizzo: https://ourworldindata.org/coronavirus (consultato il 14 aprile 2022).
255. Conforti, A, Marra, E, Roscilli, G, Palombo, F, Ciliberto, G, e Aurisicchio, L. Are Genetic Vaccines the Right Weapon Against COVID-19? Mol Ther (2020) 28(7):1555–6. doi:10.1016/j.ymthe.2020.06.007
Abstract PubMed | Testo completo CrossRef | Google Scholar
256. Sabbah, AD, Hajjo, R, e Sunoqrot, S. Una valutazione critica dei vaccini genomici COVID-19. Curr Top Med Chem (2023) 23(27):2552–89. doi:10.2174/1568026623666230825094341
Abstract PubMed | Testo completo CrossRef | Google Scholar
257. Yamamoto, K. Effetti avversi dei vaccini contro il COVID-19 e misure per prevenirli. Virol J (2022) 19(1):100. doi:10.1186/s12985-022-01831-0
Abstract PubMed | Testo completo CrossRef | Google Scholar
258. Seneff, S, Nigh, G, Kyriakopoulos, AM, e McCullough, PA. Immunosoppressione innata da vaccini a mRNA contro SARS-CoV-2: il ruolo di G-quadruplex, esosomi e microRNA. Food Chem Toxicol (2022) 164:113008. doi:10.1016/j.fct.2022.113008
Abstract PubMed | Testo completo CrossRef | Google Scholar
259. Trougakos, IP, Terpos, E, Alexopoulos, H, Politou, M, Paraskevis, D, Scorilas, A, et al. Effetti avversi dei vaccini mRNA COVID-19: l’ipotesi Spike. Tendenze Mol Med (2022) 28(7):542–54. doi:10.1016/j.molmed.2022.04.007
Abstract PubMed | Testo completo CrossRef | Google Scholar
260. Polykretis, P. Ruolo del processo di presentazione dell’antigene nel meccanismo di immunizzazione dei vaccini genetici contro il COVID-19 e necessità di valutazioni della biodistribuzione. Scand J Immunol (2022) 96(2):e13160. doi:10.1111/sji.13160
Abstract PubMed | Testo completo CrossRef | Google Scholar
261. Polykretis, P, e McCullough, PA. Valutazioni razionali del rapporto danno-beneficio per fascia d’età sono necessarie per la continuazione della vaccinazione contro il COVID-19. Scand J Immunol (2022) 28:e13242. doi:10.1111/sji.13242
Abstract PubMed | Testo completo CrossRef | Google Scholar
262. Korang, SK, Rohden, E., Veroniki, AA, Ong, G, Ngalamika, O, Siddiqui, F, et al. Vaccini per prevenire il COVID-19: una revisione sistematica vivente con analisi sequenziale degli studi e meta-analisi di rete di studi clinici randomizzati. PLOS ONE (2022) 17(1):e0260733. doi:10.1371/journal.pone.0260733
Abstract PubMed | Testo completo CrossRef | Google Scholar
263. Doshi, P. Vaccini Pfizer e Moderna “efficaci al 95%”: servono maggiori dettagli e dati grezzi. The BMJ (2021). Disponibile online all’indirizzo: https://blogs.bmj.com/bmj/2021/01/04/peter-doshi-pfizer-and-modernas-95-effective-vaccines-we-need-more-details-and-the-raw-data/ .
264. Stokel-Walker, C. Cosa sappiamo sui vaccini anti-Covid e sulla prevenzione della trasmissione? BMJ (2022) 376:o298. doi:10.1136/bmj.o298
Abstract PubMed | Testo completo CrossRef | Google Scholar
265. Marabotti, C. Efficacia ed efficienza del vaccino contro il Covid-19: riduzione del rischio assoluto vs. relativo. Expert Rev Vaccin (2022) 21(7):873–5. doi:10.1080/14760584.2022.2067531
Abstract PubMed | Testo completo CrossRef | Google Scholar
266. Brown, RB. Bias nella segnalazione dei risultati negli studi clinici sul vaccino mRNA per il COVID-19. Medicina (Mex) (2021) 57(3):199. doi:10.3390/medicina57030199
Abstract PubMed | Testo completo CrossRef | Google Scholar
267. Olliaro, P, Torreele, E, e Vaillant, M. Efficacia ed efficienza del vaccino COVID-19: l’elefante (non) nella stanza. Lancet Microbe (2021) 2(7):e279–80. doi:10.1016/S2666-5247(21)00069-0
Abstract PubMed | Testo completo CrossRef | Google Scholar
268. Thacker, PD. Covid-19: Un ricercatore denuncia i problemi di integrità dei dati nella sperimentazione del vaccino Pfizer. BMJ (2021) 375:n2635. doi:10.1136/bmj.n2635
Abstract PubMed | Testo completo CrossRef | Google Scholar
269. Coombes, R. e Davies, M. Facebook contro il BMJ: quando il fact checking fallisce. BMJ (2022) 376:o95. doi:10.1136/bmj.o95
Abstract PubMed | Testo completo CrossRef | Google Scholar
270. Barda, N, Dagan, N, Ben-Shlomo, Y, Kepten, E, Waxman, J, Ohana, R, et al. Sicurezza del vaccino Covid-19 mRNA BNT162b2 in un contesto nazionale. N Engl J Med (2021) 385(12):1078–90. doi:10.1056/NEJMoa2110475
Abstract PubMed | Testo completo CrossRef | Google Scholar
271. Haas, EJ, Angulo, FJ, McLaughlin, JM, Anis, E, Singer, SR, Khan, F, et al. Impatto ed efficacia del vaccino mRNA BNT162b2 contro le infezioni da SARS-CoV-2 e i casi, i ricoveri e i decessi di COVID-19 a seguito di una campagna vaccinale nazionale in Israele: uno studio osservazionale che utilizza dati di sorveglianza nazionale. The Lancet (2021) 397(10287):1819–29. doi:10.1016/S0140-6736(21)00947-8
Abstract PubMed | Testo completo CrossRef | Google Scholar
272. Thompson, MG, Burgess, JL, Naleway, AL, Tyner, HL, Yoon, SK, Meece, J, et al. Stime provvisorie dell’efficacia dei vaccini BNT162b2 e mRNA-1273 contro il COVID-19 nella prevenzione dell’infezione da SARS-CoV-2 tra il personale sanitario, i primi soccorritori e altri lavoratori essenziali e in prima linea – Otto sedi negli Stati Uniti, dicembre 2020-marzo 2021. MMWR Morb Mortal Wkly Rep (2021) 70(13):495–500. doi:10.15585/mmwr.mm7013e3
Abstract PubMed | Testo completo CrossRef | Google Scholar
273. Vasileiou, E., Simpson, CR., Shi, T., Kerr, S., Agrawal, U., Akbari, A., et al. Risultati provvisori della prima dose di vaccinazione di massa contro il COVID-19 e ricoveri ospedalieri per COVID-19 in Scozia: uno studio prospettico di coorte nazionale. The Lancet (2021) 397(10285):1646–57. doi:10.1016/S0140-6736(21)00677-2
Abstract PubMed | Testo completo CrossRef | Google Scholar
274. Ioannidis, JPA. Fattori che influenzano l’efficacia stimata dei vaccini COVID-19 in studi non randomizzati. BMJ Evid-based Med (2022) 27(6):324–9. doi:10.1136/bmjebm-2021-111901
Abstract PubMed | Testo completo CrossRef | Google Scholar
275. Fung, K, Jones, M e Doshi, P. Fonti di bias negli studi osservazionali sull’efficacia del vaccino contro il Covid-19. J Eval Clin Pract (2023) 30:30–6. doi:10.1111/jep.13839
Abstract PubMed | Testo completo CrossRef | Google Scholar
276. Høeg, TB, Duriseti, R, e Prasad, V. Potenziale “bias del vaccino sano” in uno studio sul vaccino BNT162b2 contro Covid-19. N Engl J Med (2023) 389(3):284–5.
Abstract PubMed | Testo completo CrossRef | Google Scholar
277. Xu, S, Huang, R, Sy, LS, Hong, V, Glenn, SC, Ryan, DS, et al. Uno studio sulla sicurezza che valuta il rischio di mortalità non correlata al COVID-19 a seguito di vaccinazione contro il COVID-19. Vaccine (2023) 41(3):844–54. doi:10.1016/j.vaccine.2022.12.036
Abstract PubMed | Testo completo CrossRef | Google Scholar
278. Neil, M, Fenton, N, Smalley, J, Craig, C, Guetzkow, J, McLachlan, S, et al. I dati ufficiali sulla mortalità per l’Inghilterra suggeriscono una sistematica categorizzazione errata dello stato vaccinale e un’efficacia incerta della vaccinazione contro il Covid-19 (2022).
279. Neil, M., Fenton, N. e McLachlan, S. L’entità e l’impatto dell’errata categorizzazione dello stato vaccinale sugli studi sull’efficacia del vaccino contro il Covid-19. medRxiv [Preprint] (2024). Disponibile online all’indirizzo: http://medrxiv.org/content/early/2024/03/25/2024.03.09.24304015.abstract (consultato il 20 giugno 2024).
280. Lataster, R. Come la finestra di conteggio degli effetti avversi ha influenzato i calcoli di sicurezza dei vaccini negli studi randomizzati sui vaccini COVID-19. J Eval Clin Pract (2024) 30(3):453–8. doi:10.1111/jep.13962
Abstract PubMed | Testo completo CrossRef | Google Scholar
281. Fürst, T., Bazalová, A., Fryčák, T. e Janošek, J. Il bias del vaccinato sano li governa tutti? Associazione tra stato vaccinale COVID-19 e mortalità per tutte le cause da un’analisi dei dati di 2,2 milioni di cartelle cliniche individuali. Int J Infect Dis (2024) 142:106976. doi:10.1016/j.ijid.2024.02.019
Abstract PubMed | Testo completo CrossRef | Google Scholar
282. Kerr, S, Bedston, S, Bradley, DT, Joy, M, Lowthian, E, Mulholland, RM, et al. Diminuzione delle vaccinazioni anti-COVID-19 con ChAdOx1 e BNT162b2 di prima e seconda dose: uno studio clinico mirato su 12,9 milioni di individui in Inghilterra, Irlanda del Nord, Scozia e Galles. Int J Epidemiol (2022) 52:22–31. doi:10.1093/ije/dyac199
Abstract PubMed | Testo completo CrossRef | Google Scholar
283. Acharya, CB, Schrom, J, Mitchell, AM, Coil, DA, Marquez, C, Rojas, S, et al. Carica virale tra persone vaccinate e non vaccinate, asintomatiche e sintomatiche, infette dalla variante Delta di SARS-CoV-2. Open Forum Infect Dis (2022) 9(5):ofac135. doi:10.1093/ofid/ofac135
Abstract PubMed | Testo completo CrossRef | Google Scholar
284. Giubilini, A., Savulescu, J., Pugh, J. e Wilkinson, D. Obblighi vaccinali per gli operatori sanitari oltre il COVID-19. J Med Ethics (2023) 49(3):211–20. doi:10.1136/medethics-2022-108229
Abstract PubMed | Testo completo CrossRef | Google Scholar
285. Lammers, N, Beese, F, Hoebel, J, Poethko-Müller, C, e Wachtler, B. Disuguaglianze sociali negli effetti a lungo termine sulla salute dopo il COVID-19: una revisione di approfondimento. Int J Public Health (2024) 69-2024:1606739. doi:10.3389/ijph.2024.1606739
Abstract PubMed | Testo completo CrossRef | Google Scholar
286. Notarte, KI, Catahay, JA, Velasco, JV, Pastrana, A, Ver, AT, Pangilinan, FC, et al. Impatto della vaccinazione contro il COVID-19 sul rischio di sviluppare COVID-19 a lungo termine e sui sintomi preesistenti: una revisione sistematica. eClinicalMedicine (2022) 53:101624. doi:10.1016/j.eclinm.2022.101624
Abstract PubMed | Testo completo CrossRef | Google Scholar
287. Watanabe, A., Iwagami, M., Yasuhara, J., Takagi, H. e Kuno, T. Effetto protettivo della vaccinazione contro il COVID-19 contro la sindrome da COVID lungo: una revisione sistematica e una meta-analisi. Vaccine (2023) 41(11):1783–90. doi:10.1016/j.vaccine.2023.02.008
Abstract PubMed | Testo completo CrossRef | Google Scholar
288. Sivan, M., Greenhalgh, T., Milne, R. e Delaney, B. I vaccini sono un potenziale trattamento per il Covid lungo? BMJ (2022) 377:o988. doi:10.1136/bmj.o988
Abstract PubMed | Testo completo CrossRef | Google Scholar
289. Henderson, AD, Butler-Cole, BFC, Tazare, J, Tomlinson, LA, Marks, M, Jit, M, et al. Codifica clinica del COVID lungo nelle cure primarie 2020-2023 in una coorte di 19 milioni di adulti: un’analisi OpenSAFELY. eClinicalMedicine (2024) 72:102638. doi:10.1016/j.eclinm.2024.102638
Abstract PubMed | Testo completo CrossRef | Google Scholar
290. Kamoi, K, e Ohno-Matsui, K. Vaccino lungo nell’occhio: sindrome post-vaccinazione COVID prolungata che si presenta con angioite dei rami ghiacciati. Diseases (2024) 12(2):36. doi:10.3390/diseases12020036
Abstract PubMed | Testo completo CrossRef | Google Scholar
291. Salmon, DA, Lambert, PH, Nohynek, HM, Gee, J, Parashar, UD, Tate, JE, et al. Problemi di sicurezza dei nuovi vaccini e aree che trarrebbero beneficio da ulteriori ricerche. BMJ Glob Health (2021) 6(Suppl. 2):e003814. doi:10.1136/bmjgh-2020-003814
Abstract PubMed | Testo completo CrossRef | Google Scholar
292. Kupferschmidt, K, e Vogel, G. Si rafforza il legame tra vaccino e grave disturbo della coagulazione. Science (2021) 372(6539):220–1. doi:10.1126/science.372.6539.220
Abstract PubMed | Testo completo CrossRef | Google Scholar
293. Greinacher, A, Thiele, T, Warkentin, TE, Weisser, K, Kyrle, PA, e Eichinger, S. Thrombotic Thrombocytopenia after ChAdOx1 nCov-19 Vaccination. N Engl J Med (2021) 384(22):2092–101. doi:10.1056/NEJMoa2104840
Abstract PubMed | Testo completo CrossRef | Google Scholar
294. Pottegård, A, Lund, LC, Karlstad, Ø, Dahl, J, Andersen, M, Hallas, J, et al. Eventi arteriosi, tromboembolia venosa, trombocitopenia e sanguinamento dopo vaccinazione con Oxford-AstraZeneca ChAdOx1-S in Danimarca e Norvegia: studio di coorte basato sulla popolazione. BMJ (2021) 373:n1114. doi:10.1136/bmj.n1114
Abstract PubMed | Testo completo CrossRef | Google Scholar
295. Diaz, GA, Parsons, GT, Gering, SK, Meier, AR, Hutchinson, IV, e Robicsek, A. Miocardite e pericardite dopo la vaccinazione per COVID-19. JAMA (2021) 326(12):1210–2. doi:10.1001/jama.2021.13443
Abstract PubMed | Testo completo CrossRef | Google Scholar
296. Vogel, G. e Couzin-Frankel, J. Studi indagano il legame tra i vaccini anti-COVID-19 e sintomi rari. Science (2021) 381:18–9. doi:10.1126/science.adj5607
Abstract PubMed | Testo completo CrossRef | Google Scholar
297. Karlstad, Ø, Hovi, P, Husby, A, Härkänen, T, Selmer, RM, Pihlström, N, et al. Vaccinazione SARS-CoV-2 e miocardite in uno studio di coorte nordico di 23 milioni di residenti. JAMA Cardiol (2022) 7(6):600–12. doi:10.1001/jamacardio.2022.0583
Abstract PubMed | Testo completo CrossRef | Google Scholar
298. Lane, S, Yeomans, A, e Shakir, S. Segnalazioni di miocardite e pericardite a seguito di vaccinazione mRNA contro il COVID-19: una revisione sistematica di dati segnalati spontaneamente da Regno Unito, Europa e Stati Uniti e della letteratura scientifica. BMJ Open (2022) 12(5):e059223. doi:10.1136/bmjopen-2021-059223
Abstract PubMed | Testo completo CrossRef | Google Scholar
299. Le Vu, S, Bertrand, M, Jabagi, MJ, Botton, J, Drouin, J, Baricault, B, et al. Rischi di miocardite e pericardite specifici per età e sesso a seguito di vaccini a RNA messaggero contro il Covid-19. Nat Commun (2022) 13(1):3633. doi:10.1038/s41467-022-31401-5
Abstract PubMed | Testo completo CrossRef | Google Scholar
300. Gargano, JW, Wallace, M, Hadler, SC, Langley, G, Su, JR, Oster, ME, et al. Uso del vaccino mRNA contro il COVID-19 dopo segnalazioni di miocardite tra i vaccinati: aggiornamento dal Comitato consultivo sulle pratiche di immunizzazione – Stati Uniti, giugno 2021. Morb Mortal Wkly Rep (2021) 70(27):977–82. doi:10.15585/mmwr.mm7027e2
Abstract PubMed | Testo completo CrossRef | Google Scholar
301. Knudsen, B e Prasad, V. Miocardite indotta dal vaccino COVID-19 nei giovani maschi: una revisione sistematica. Eur J Clin Invest (2022) 53:e13947. doi:10.1111/eci.13947
Abstract PubMed | Testo completo CrossRef | Google Scholar
302. Mansanguan, S, Charunwatthana, P, Piyaphanee, W, Dechkhajorn, W, Poolcharoen, A, e Mansanguan, C. Cardiovascolare Manifestation of the BNT162b2 mRNA COVID-19 Vaccine in Adolescents. Trop Med Infect Dis (2022) 7(8):196. doi:10.3390/tropicalmed7080196
Abstract PubMed | Testo completo CrossRef | Google Scholar
303. Chiu, SN, Chen, YS, Hsu, CC, Hua, YC, Tseng, WC, Lu, CW, et al. Alterazioni dei parametri ECG dopo il vaccino BNT162b2 negli studenti delle scuole superiori. Eur J Pediatr (2023) 182:1155–62. doi:10.1007/s00431-022-04786-0
Abstract PubMed | Testo completo CrossRef | Google Scholar
304. Buergin, N, Lopez-Ayala, P, Hirsiger, JR, Mueller, P, Median, D, Glarner, N, et al. Differenze specifiche per sesso nell’incidenza di lesioni miocardiche dopo la vaccinazione di richiamo con mRNA-1273 per COVID-19. Eur J Heart Fail (2023) 25:1871–81. doi:10.1002/ejhf.2978
Abstract PubMed | Testo completo CrossRef | Google Scholar
305. Fraiman, J, Erviti, J, Jones, M, Greenland, S, Whelan, P, Kaplan, RM, et al. Eventi avversi gravi di particolare interesse a seguito di vaccinazione mRNA contro il COVID-19 in studi randomizzati su adulti. Vaccine (2022) 40:5798–805. doi:10.1016/j.vaccine.2022.08.036
Abstract PubMed | Testo completo CrossRef | Google Scholar
306. Schmeling, M, Manniche, V, e Hansen, PR. Sicurezza dipendente dal lotto del vaccino a mRNA BNT162b2 contro il COVID-19. Eur J Clin Invest (2023) 53(8):e14102. doi:10.1111/eci.14102
Abstract PubMed | Testo completo CrossRef | Google Scholar
307. del Saz, BS. Sicurezza dipendente dal lotto del vaccino a mRNA BNT162b2 contro il COVID-19. Eur J Clin Invest (2023) 53(12):e14050. doi:10.1111/eci.14050
Abstract PubMed | Testo completo CrossRef | Google Scholar
308. Hviid, A. Rappresentazione inaccurata dei vaccini spediti così come somministrati. Eur J Clin Invest (2023) 53(12):e14066. doi:10.1111/eci.14066
Abstract PubMed | Testo completo CrossRef | Google Scholar
309. Scott, DAR, Renelle, A, e Niederer, RL. Considerazioni metodologiche e statistiche: effetti avversi dipendenti dal lotto dei vaccini COVID-19. Eur J Clin Invest (2023) 53(12):e14073. doi:10.1111/eci.14073
Abstract PubMed | Testo completo CrossRef | Google Scholar
310. Hviid, A e Bech Svalgaard, I. Sicurezza dei lotti di vaccino anti-COVID-19 mRNA BNT162b2: uno studio di coorte nazionale. medRxiv [Prestampa] (2024). doi:10.1101/2024.01.22.24301520
Testo completo di CrossRef | Google Scholar
311. Manniche, V, Schmeling, M, Gilthorpe, JD, e Hansen, PR. Segnalazioni di sospetti eventi avversi dipendenti dal lotto del vaccino anti-COVID-19 a mRNA BNT162b2: confronto dei risultati da Danimarca e Svezia. Medicina (Mex). (2024) 60(8):1343. doi:10.3390/medicina60081343
Abstract PubMed | Testo completo CrossRef | Google Scholar
312. Fürst, T., Šourek, P., Krátká, Z. e Janošek, J. Sicurezza dipendente dal lotto dei vaccini COVID-19 nella Repubblica Ceca e confronto con i dati della Danimarca. Eur J Clin Invest (2024) 54(10):e14271. doi:10.1111/eci.14271
Abstract PubMed | Testo completo CrossRef | Google Scholar
313. Frenck, RW, Klein, NP, Kitchin, N, Gurtman, A, Absalon, J, Lockhart, S, et al. Sicurezza, immunogenicità ed efficacia del vaccino BNT162b2 contro il Covid-19 negli adolescenti. N Engl J Med (2021) 385(3):239–50. doi:10.1056/NEJMoa2107456
Abstract PubMed | Testo completo CrossRef | Google Scholar
314. Faksova, K, Walsh, D, Jiang, Y, Griffin, J, Phillips, A, Gentile, A, et al. Vaccini COVID-19 ed eventi avversi di particolare interesse: uno studio di coorte multinazionale del Global Vaccine Data Network (GVDN) su 99 milioni di individui vaccinati. Vaccine (2024) 42(9):2200–11. doi:10.1016/j.vaccine.2024.01.100
Abstract PubMed | Testo completo CrossRef |Google Scholar
315. Balasubramanian, I, Faheem, A, Padhy, SK e Menon, V. Reazioni avverse psichiatriche ai vaccini COVID-19: una rapida revisione dei casi clinici pubblicati. Asian J Psychiatry (2022) 71:103129. doi:10.1016/j.ajp.2022.103129
Abstract PubMed | Testo completo CrossRef |Google Scholar
316. Alvergne, A, Kountourides, G, Argentieri, MA, Agyen, L, Rogers, N, Knight, D, et al. Uno studio caso-controllo retrospettivo sulle alterazioni del ciclo mestruale a seguito di vaccinazione e malattia da COVID-19. iScience (2023) 26(4):106401. doi:10.1016/j.isci.2023.106401
Abstract PubMed | Testo completo CrossRef |Google Scholar
317. Trogstad, L, Laake, I, Robertson, AH, Mjaaland, S, Caspersen, IH, Juvet, LK, et al. Sanguinamenti abbondanti e altri disturbi mestruali nelle giovani donne dopo la vaccinazione contro il COVID-19. Vaccine (2023) 41(36):5271–82. doi:10.1016/j.vaccine.2023.06.088
Abstract PubMed | Testo completo CrossRef |Google Scholar
318. Wang, W, Yellamsetty, A, Edmonds, RM, Barcavage, SR e Bao, S. L’acufene correlato alla vaccinazione contro il COVID-19 è associato a disturbi metabolici pre-vaccinazione. Front Pharmacol (2024) 15:1374320. doi:10.3389/fphar.2024.1374320
Abstract PubMed | Testo completo CrossRef |Google Scholar
319. Hulscher, N, Hodkinson, R, Makis, W, e McCullough, PA. Risultati autoptici in casi di miocardite fatale indotta da vaccino COVID-19. ESC Heart Fail (2024). doi:10.1002/ehf2.14680
Abstract PubMed | Testo completo CrossRef |Google Scholar
320. McMillan, N, Rosenberg, HJ, Anderson, MP, Pal, P, Stephenson, K e Fehnel, CR. Ischemia cerebrale fatale post-COVID associata al vaccino mRNA. The Neurohospitalist (2023) 13(2):156–8. doi:10.1177/19418744221136898
Abstract PubMed | Testo completo CrossRef |Google Scholar
321. Brogna, C, Cristoni, S, Marino, G, Montano, L, Viduto, V, Fabrowski, M, et al. Rilevamento della proteina Spike ricombinante nel sangue di individui vaccinati contro SARS-CoV-2: possibili meccanismi molecolari. PROTEOMICS – Clin Appl (2023) 17:e2300048. doi:10.1002/prca.202300048
Abstract PubMed | Testo completo CrossRef |Google Scholar
322. Hanna N, De Mejia CM, Heffes-Doon A, Lin X, Botros B, Gurzenda E, et al. Biodistribuzione dei vaccini mRNA COVID-19 nel latte materno umano. eBioMedicine (2023) 96:104800. doi:10.1016/j.ebiom.2023.104800
Abstract PubMed | Testo completo CrossRef |Google Scholar
323. Yonker, LM, Swank, Z, Bartsch, YC, Burns, MD, Kane, A, Boribong, BP, et al. Proteina Spike circolante rilevata nella miocardite post-vaccino a mRNA per COVID-19. Circulation (2023) 147:867–76. doi:10.1161/CIRCULATIONAHA.122.061025
Abstract PubMed | Testo completo CrossRef |Google Scholar
324. Aarstad, J, e Kvitastein, OA. Esiste un legame tra la copertura vaccinale contro il COVID-19 nel 2021 in Europa e l’eccesso di mortalità per tutte le cause nel 2022? Asiatico. Pac J Health Sci (2023) 10(1):25–31. doi:10.21276/apjhs.2023.10.1.6
Testo completo di CrossRef | Google Scholar
325. Kuhbandner, C, e Reitzner, M. Stima dell’eccesso di mortalità in Germania nel periodo 2020-2022. Cureus (2023) 15(5):e39371. doi:10.7759/cureus.39371
Abstract PubMed | Testo completo CrossRef | Google Scholar
326. Mostert, S, Hoogland, M, Huibers, M e Kaspers, G. Eccesso di mortalità nei paesi del mondo occidentale dalla pandemia di COVID-19: stime di “Our World in Data” da gennaio 2020 a dicembre 2022. BMJ Public Health (2024) 2(1):e000282. doi:10.1136/bmjph-2023-000282
Testo completo di CrossRef | Google Scholar
327. Alessandria, M., Malatesta, GM, Berrino, F., e Donzelli, A. Un’analisi critica dei decessi per tutte le cause durante la vaccinazione contro il COVID-19 in una provincia italiana. Microorganisms (2024) 12(7):1343. doi:10.3390/microorganisms12071343
Abstract PubMed | Testo completo CrossRef | Google Scholar
328. Alessandria, M., Malatesta, G., Palmo, G., Cosentino, M., e Donzelli, A. Mortalità per tutte le cause in base allo stato vaccinale contro il COVID-19: un’analisi dei dati pubblici dell’Office for National Statistics del Regno Unito. F1000Res (2024) 13:886. doi:10.12688/f1000research.154058.2
Abstract PubMed | Testo completo CrossRef | Google Scholar
329. Block, J. Il sistema statunitense di segnalazione degli eventi avversi dei vaccini è in panne? BMJ (2023) 383:p2582. doi:10.1136/bmj.p2582
Abstract PubMed | Testo completo CrossRef | Google Scholar
330. Rodger, D, e Blackshaw, BP. La vaccinazione contro il COVID-19 non dovrebbe essere obbligatoria per gli operatori sanitari e dell’assistenza sociale. New Bioeth (2022) 28(1):27–39. doi:10.1080/20502877.2022.2025651
Abstract PubMed | Testo completo CrossRef | Google Scholar
331. Niles, ZA. Vaccino o lavoro? Obblighi vaccinali contro il COVID-19 in ambito sanitario. Mo Med (2021) 118(6):488–93.
Abstract di PubMed | Google Scholar
332. Joffe, AR. SARS-CoV-2, COVID-19 e bambini: miti e prove. In: S. Beckwith, a cura di. Update in Pediatrics . Cham: Springer International Publishing (2023). pp. 503–20. doi:10.1007/978-3-031-41542-5_20
Testo completo di CrossRef | Google Scholar
333. Lavine, JS, Bjornstad, O, e Antia, R. Vaccinazione dei bambini contro il SARS-CoV-2. BMJ (2021) 373:n1197. doi:10.1136/bmj.n1197
Abstract PubMed | Testo completo CrossRef | Google Scholar
334. Krug, A, Stevenson, J, e Høeg, TB. Miocardite/pericardite associata al vaccino BNT162b2 negli adolescenti: un’analisi stratificata rischio-beneficio. Eur J Clin Invest (2022) 52(5):e13759. doi:10.1111/eci.13759
Abstract PubMed | Testo completo CrossRef | Google Scholar
335. Boudou, M, ÓhAiseadha, C, Garvey, P, O’Dwyer, J e Hynds, P. Modellazione della gravità del COVID-19 nella Repubblica d’Irlanda utilizzando le comorbilità dei pazienti, il profilo socioeconomico e la posizione geografica, da febbraio a novembre 2020. Sci Rep (2021) 11(1):18474. doi:10.1038/s41598-021-98008-6
Abstract PubMed | Testo completo CrossRef | Google Scholar
336. Ko, JY, Danielson, ML, Town, M, Derado, G, Greenlund, KJ, Kirley, PD, et al. Fattori di rischio per la malattia da coronavirus 2019 (COVID-19) – ospedalizzazione associata: rete di sorveglianza dell’ospedalizzazione associata al COVID-19 e sistema di sorveglianza dei fattori di rischio comportamentali. Clin Infect Dis (2021) 72(11):e695–703. doi:10.1093/cid/ciaa1419
Abstract PubMed | Testo completo CrossRef | Google Scholar
337. Ioannidis, JPA, Axfors, C, e Contopoulos-Ioannidis, DG. Rischio di mortalità per COVID-19 a livello di popolazione per individui non anziani in generale e per individui non anziani senza malattie concomitanti negli epicentri pandemici. Environ Res (2020) 188:109890. doi:10.1016/j.envres.2020.109890
Abstract PubMed | Testo completo CrossRef | Google Scholar
338. Sigal, A. Malattia più lieve con Omicron: è colpa del virus o dell’immunità preesistente? Nat Rev Immunol (2022) 19:69–71. doi:10.1038/s41577-022-00678-4
Abstract PubMed | Testo completo CrossRef | Google Scholar
339. Erikstrup, C, Laksafoss, AD, Gladov, J, Kaspersen, KA, Mikkelsen, S, Hindhede, L, et al. Sieroprevalenza e tasso di mortalità per infezione della variante Omicron di SARS-CoV-2 in Danimarca: uno studio di sierosorveglianza nazionale. Lancet Reg Health – Eur (2022) 21:100479. doi:10.1016/j.lanepe.2022.100479
Abstract PubMed | Testo completo CrossRef | Google Scholar
340. Kojima, N, e Klausner, JD. Immunità protettiva dopo la guarigione dall’infezione da SARS-CoV-2. Lancet Infect Dis (2022) 22(1):12–4. doi:10.1016/S1473-3099(21)00676-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
341. Shrestha, NK, Burke, PC, Nowacki, AS, Terpeluk, P, e Gordon, SM. Necessità della vaccinazione contro la malattia da coronavirus 2019 (COVID-19) in persone che hanno già avuto il COVID-19. Clin Infect Dis (2022) 75(1):e662–71. doi:10.1093/cid/ciac022
Abstract PubMed | Testo completo CrossRef | Google Scholar
342. Bardosh, K, Krug, A, Jamrozik, E, Lemmens, T, Keshavjee, S, Prasad, V, et al. Vaccini di richiamo contro il COVID-19 per giovani adulti: una valutazione rischio-beneficio e un’analisi etica delle politiche di obbligo nelle università. J Med Ethics (2022) 50:126–38. doi:10.1136/jme-2022-108449
Abstract PubMed | Testo completo CrossRef | Google Scholar
343. Giubilini, A., Gupta, S. e Heneghan, C. Una strategia vaccinale mirata: perché non dovremmo indirizzare le politiche vaccinali contro il COVID-19 ai bambini. J Med Ethics (2021) 47(8):565–6. doi:10.1136/medethics-2021-107700
Abstract PubMed | Testo completo CrossRef | Google Scholar
344. Cuadrado, E., Arenas, A., Moyano, M. e La Gamma, M. Sviluppo e validazione della scala COVID-19 Worries and Fears. Int J Public Health (2023) 67-2022. doi:10.3389/ijph.2022.1604600
Abstract PubMed | Testo completo CrossRef | Google Scholar
345. Mazzocchi, F. Trarre lezioni dalla pandemia di COVID-19: scienza e umiltà epistemica dovrebbero andare di pari passo. Hist Philos Life Sci (2021) 43(3):92. doi:10.1007/s40656-021-00449-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
346. Quinn, TJ, Burton, JK, Carter, B, Cooper, N, Dwan, K, Field, R, et al. Seguire la scienza? Confronto tra la qualità metodologica e di reporting della ricerca sul Covid-19 e di altre ricerche della prima ondata della pandemia. BMC Med (2021) 19(1):46. doi:10.1186/s12916-021-01920-x
Abstract PubMed | Testo completo CrossRef | Google Scholar
347. Joffe, A., Kazemi, P., Eappen, R. e Milburn, C. Quando le affermazioni di “revisionismo” e “disinformazione” sono esse stesse disinformate: implicazioni per il processo decisionale politico (2023).
348. Haidt, J. La mente retta: perché le brave persone sono divise da politica e religione . Edizione illustrata. New York: Pantheon (2012). p. 448.
349. Graham, J, Haidt, J, Koleva, S, Motyl, M, Iyer, R, Wojcik, SP, et al. Capitolo due – Teoria dei fondamenti morali: la validità pragmatica del pluralismo morale. In: P Devine, e A Plant, a cura di. Advances in Experimental Social Psychology . Academic Press (2013). pp. 55–130. Disponibile online all’indirizzo: https://www.sciencedirect.com/science/article/pii/B9780124072367000024 (consultato il 12 settembre 2023).
350. Tetlock, PE. Pensare l’impensabile: valori sacri e cognizioni tabù. Trends Cogn Sci (2003) 7(7):320–4. doi:10.1016/s1364-6613(03)00135-9
Abstract PubMed | Testo completo CrossRef | Google Scholar
351. Graso, M., Chen, FX e Reynolds, T. Moralizzazione della risposta sanitaria al Covid-19: asimmetria nella tolleranza per i costi umani. J Exp Soc Psychol (2021) 93:104084. doi:10.1016/j.jesp.2020.104084
Abstract PubMed | Testo completo CrossRef | Google Scholar
352. Graso, M., Aquino, K., Chen, FX. e Bardosh, K. Dare la colpa ai non vaccinati durante la pandemia di COVID-19: il ruolo dell’ideologia politica e la percezione del rischio negli Stati Uniti. J Med Ethics (2023) 50:246–52. doi:10.1136/jme-2022-108825
Abstract PubMed | Testo completo CrossRef | Google Scholar
353. Desmet, M. La psicologia del totalitarismo. In: White River Junction . Vermont, Londra, Regno Unito: Chelsea Green Publishing (2022). p. 240.
354. Dodsworth, L. A State of Fear: How the UK Government Weaponised Fear during the Covid-19 . Londra: Pinter & Martin (2021). Disponibile online all’indirizzo: https://books.google.co.uk/books?id=mBMuEAAAQBAJ&source=gbs_navlinks_s (consultato il 18 dicembre 2022).
355. Cinelli, M, De Francisci Morales, G, Galeazzi, A, Quattrociocchi, W, e Starnini, M. L’effetto Echo Chamber sui social media. Proc Natl Acad Sci (2021) 118(9):e2023301118. doi:10.1073/pnas.2023301118
Abstract PubMed | Testo completo CrossRef | Google Scholar
356. Bisiada, M. Strutture discorsive e relazioni di potere nella produzione di conoscenza durante il Covid-19. Humanit Soc Sci Commun (2021) 8(1):248–10. doi:10.1057/s41599-021-00935-2
Testo completo di CrossRef | Google Scholar
357. Noelle-Neumann, E. La teoria dell’opinione pubblica: il concetto della spirale del silenzio. Ann Int Commun Assoc (1991) 14(1):256–87. doi:10.1080/23808985.1991.11678790
Testo completo di CrossRef | Google Scholar
358. Nazioni Unite. Dichiarazione Universale dei Diritti Umani . Nazioni Unite (1948). Disponibile online all’indirizzo: https://www.un.org/en/about-us/universal-declaration-of-human-rights (consultato il 21 maggio 2024).
359. Federazione Internazionale dei Giornalisti (IFJ). IFJ. Carta Globale di Etica per i Giornalisti (2019). Disponibile online all’indirizzo: https://www.ifj.org/who/rules-and-policy/global-charter-of-ethics-for-journalists (consultato il 28 luglio 2023).
360. Boykoff, MT e Boykoff, JM. Equilibrio come distorsione: riscaldamento globale e la stampa di prestigio statunitense. Cambiamento ambientale globale (2004) 14(2):125–36. doi:10.1016/j.gloenvcha.2003.10.001
Testo completo di CrossRef | Google Scholar
361. Gerken, M. Come bilanciare reporting equilibrato e reporting affidabile. Philos Stud (2020) 177(10):3117–42. doi:10.1007/s11098-019-01362-5
Testo completo di CrossRef | Google Scholar
362. Scherling, J, e Foltz, A. L’uso della certezza nel resoconto sul COVID-19 in due giornali austriaci. J Media (2023) 4(2):530–46. doi:10.3390/journalmedia4020033
Testo completo di CrossRef | Google Scholar
363. Allcott, H., Gentzkow, M. e Yu, C. Tendenze nella diffusione della disinformazione sui social media. Res Polit (2019) 6(2):2053168019848554. doi:10.1177/2053168019848554
Testo completo di CrossRef | Google Scholar
364. Archivio, La Casa Bianca “segnala” i post su Facebook per censurarli a causa della “disinformazione” sul COVID-19 . New York Post (2021). Disponibile online all’indirizzo: https://nypost.com/2021/07/15/white-house-flagging-posts-for-facebook-to-censor-due-to-covid-19-misinformation/ (consultato il 29 luglio 2023).
365. Hays, G. Zuckerberg afferma che l’”establishment” ha chiesto a Facebook di censurare la disinformazione sul COVID che si è rivelata vera: “mina la fiducia”. Fox News (2023). Disponibile online all’indirizzo: https://www.foxnews.com/media/zuckerberg-says-establishment-asked-facebook-censor-covid-misinfo-ended-true-undermines-trust (consultato il 25 luglio 2023).
366. Hutton, C. Twitter Files: Nuovi dettagli sulla spinta del gruppo di Stanford per la censura su COVID e vaccini. Washington Examiner (2023). Disponibile online all’indirizzo: https://www.washingtonexaminer.com/policy/technology/twitter-files-virality-project-covid-19 (consultato il 17 marzo 2023).
367. Soave, R. Dentro i file di Facebook: le email rivelano il ruolo del CDC nel mettere a tacere il dissenso sul COVID. Reason.Com (2023). Disponibile online all’indirizzo: https://reason.com/2023/01/19/facebook-files-emails-cdc-covid-vaccines-censorship/ (consultato il 25 marzo 2023).
368. Tracy, R., WSJ News Exclusive | Facebook si è piegata alle pressioni della Casa Bianca. Post sul Covid rimossi. Wall Street J (2023). Disponibile online all’indirizzo: https://www.wsj.com/articles/facebook-bowed-to-white-house-pressure-removed-covid-posts-2df436b7 (consultato il 29 luglio 2023).
369. Soon, W. e Connolly, R. “I fact check” dei non esperti stanno mettendo a tacere la vera ricerca scientifica. The Epoch Times (2021). Disponibile online all’indirizzo: https://www.theepochtimes.com/opinion/fact-checks-by-non-experts-are-shutting-down-genuine-scientific-inquiry-4008914 (consultato il 12 settembre 2023).
370. Lewandowsky, S., e van der Linden, S. Contrastare la disinformazione e le fake news attraverso l’inoculazione e la smentita preventiva. Eur Rev Soc Psychol (2021) 32(2):348–84. doi:10.1080/10463283.2021.1876983
Testo completo di CrossRef | Google Scholar
371. Traberg, CS, Roozenbeek, J, e van der Linden, S. Inoculazione psicologica contro la disinformazione: prove attuali e direzioni future. Ann Am Acad Pol Soc Sci (2022) 700(1):136–51. doi:10.1177/00027162221087936
Testo completo di CrossRef | Google Scholar
372. Schippers, MC, e Rus, DC. Ottimizzare i processi decisionali in tempi di COVID-19: usare la riflessività per contrastare i fallimenti nell’elaborazione delle informazioni. Front Psychol (2021) 12:650525. doi:10.3389/fpsyg.2021.650525
Abstract PubMed | Testo completo CrossRef | Google Scholar
373. Jamrozik, E. Etica della salute pubblica: critiche alla “nuova normalità”. Monash Bioeth Rev (2022) 40(1):1–16. doi:10.1007/s40592-022-00163-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
374. Iacobucci, G. e Coombes, R. Covid-19: il governo prevede di spendere 100 miliardi di sterline per estendere i test a 10 milioni al giorno. BMJ (2020) 370:m3520. doi:10.1136/bmj.m3520
Abstract PubMed | Testo completo CrossRef | Google Scholar
375. Tilley, C. Più della metà del personale del CDC lascia il lavoro per Big Pharma, secondo uno studio. Mail Online (2023). Disponibile online all’indirizzo: https://www.dailymail.co.uk/health/article-12483423/HALF-CDC-staff-lobby-Big-Pharma.html (consultato il 13 settembre 2023).
376. Sánchez-Bayón, A., González-Arnedo, E., e Andreu-Escario, A. Gestione del settore sanitario spagnolo nella crisi COVID-19 secondo la prospettiva dell’economia austriaca e della neo-economia istituzionale. Front Public Health (2022) 10:801525. doi:10.3389/fpubh.2022.801525
Abstract PubMed | Testo completo CrossRef | Google Scholar
377. Bavel, JJV, Baicker, K, Boggio, PS, Capraro, V, Cichocka, A, Cikara, M, et al. Utilizzo delle scienze sociali e comportamentali a supporto della risposta alla pandemia di COVID-19. Nat Hum Behav (2020) 4(5):460–71. doi:10.1038/s41562-020-0884-z
Abstract PubMed | Testo completo CrossRef | Google Scholar
378. Legg, T., Hatchard, J., e Gilmore, AB. Il modello della scienza per il profitto: come e perché le aziende influenzano la scienza e l’uso della scienza nelle politiche e nella pratica. PLOS ONE (2021) 16(6):e0253272. doi:10.1371/journal.pone.0253272
Abstract PubMed | Testo completo CrossRef | Google Scholar
379. Every-Palmer, S. e Howick, J. Come la medicina basata sull’evidenza sta fallendo a causa di studi clinici distorti e pubblicazioni selettive. J Eval Clin Pract (2014) 20(6):908–14. doi:10.1111/jep.12147
Abstract PubMed | Testo completo CrossRef | Google Scholar
380. LaMattina, J. Pharma TV Ads and R&S Funding. Forbes (2022). Disponibile online all’indirizzo: https://www.forbes.com/sites/johnlamattina/2022/03/30/pharma-tv-ads-and-rd-funding/ (consultato il 25 luglio 2023).
381. Boytchev, H. I Royal College di Medicina ricevono milioni da aziende farmaceutiche e di dispositivi medici. BMJ (2023) 382:p1658. doi:10.1136/bmj.p1658
Abstract PubMed | Testo completo CrossRef | Google Scholar
382. Roussel, Y. e Raoult, D. Influenza dei conflitti di interesse sulle posizioni pubbliche nell’era del COVID-19: il caso di Gilead Sciences. New Microbes New Infect (2020) 38:100710. doi:10.1016/j.nmni.2020.100710
Abstract PubMed | Testo completo CrossRef | Google Scholar
383. Fraser, N, Brierley, L, Dey, G, Polka, JK, Pálfy, M, Nanni, F, et al. Il ruolo in evoluzione delle preprint nella diffusione della ricerca sul COVID-19 e il loro impatto sul panorama della comunicazione scientifica. PLOS Biol (2021) 19(4):e3000959. doi:10.1371/journal.pbio.3000959
Abstract PubMed | Testo completo CrossRef | Google Scholar
384. Majumder, MS, e Mandl, KD. All’inizio dell’epidemia: impatto delle pre-stampe sul dibattito globale sulla trasmissibilità del COVID-19. Lancet Glob Health (2020) 8(5):e627–30. doi:10.1016/S2214-109X(20)30113-3
Abstract PubMed | Testo completo CrossRef | Google Scholar
385. Haslam, A. e Prasad, V. Un’analisi completa degli articoli inviati ai server di preprint da un laboratorio (VKPrasad Lab presso l’UCSF): statistiche di download, tassi di rifiuto e motivi del rifiuto: i server di preprint agiscono in modo equo o fanno politica? Zenodo Prepr Serv (2023). Disponibile online all’indirizzo: https://zenodo.org/record/8179014 .
386. van Schalkwyk, F., e Dudek, J. Segnalazione di preprint sui media durante la pandemia di COVID-19. Public Underst Sci (2022) 31(5):608–16. doi:10.1177/09636625221077392
Abstract PubMed | Testo completo CrossRef | Google Scholar
387. Fang, FC, Steen, RG e Casadevall, A. La cattiva condotta è responsabile della maggior parte delle pubblicazioni scientifiche ritirate. Proc Natl Acad Sci (2012) 109(42):17028–33. doi:10.1073/pnas.1212247109
Abstract PubMed | Testo completo CrossRef | Google Scholar
388. Elisha, E., Guetzkow, J., Shir-Raz, Y. e Ronel, N. Ritrattazione di articoli scientifici: il caso della ricerca sui vaccini. Crit Public Health (2022) 32(4):533–42. doi:10.1080/09581596.2021.1878109
Testo completo di CrossRef | Google Scholar
389. Walach, H., Klement, RJ, e Aukema, W. Il rapporto rischio-beneficio dei vaccini contro il Covid-19: la politica di pubblicazione tramite ritrattazione non contribuisce in alcun modo a migliorarlo. Clin Transl Discov (2022) 2(1):e35. doi:10.1002/ctd2.35
Abstract PubMed | Testo completo CrossRef | Google Scholar
390. Redazione di Vaccines. Ritrattazione: Walach, RITRATTO: Walach et al. La sicurezza delle vaccinazioni contro il COVID-19: dovremmo ripensare la politica vaccinale. Vaccines 2021, 9, 693. Vaccines (2021) 9(7):729. doi:10.3390/vaccines9070729
Testo completo di CrossRef | Google Scholar
391. Christakis, D, Fontanarosa, PB e Walach, H. Valutazione sperimentale del contenuto di anidride carbonica nell’aria inalata con o senza maschera facciale in bambini sani: uno studio clinico randomizzato. JAMA Pediatr (2021) 175(9):e213252.
392. Walach, H, Traindl, H, Prentice, J, Weikl, R, Diemer, A, Kappes, A, et al. L’anidride carbonica supera i livelli di sicurezza accettabili nei bambini che indossano la mascherina: risultati di uno studio sperimentale su bambini sani. Environ Res (2022) 212:113564. doi:10.1016/j.envres.2022.113564
Abstract PubMed | Testo completo CrossRef | Google Scholar
393. Walach, H., Klement, RJ e Aukema, W. La sicurezza dei vaccini contro il COVID-19: dovremmo ripensare la politica? Politica di salute pubblica scientifica L (2021) 3:87–99.
394. Kisielinski, K, Wagner, S, Hirsch, O, Klosterhalfen, B, e Prescher, A. Possibile tossicità dell’esposizione cronica all’anidride carbonica associata all’uso di mascherine, in particolare in donne in gravidanza, bambini e adolescenti – Una revisione approfondita. Heliyon (2023) 9(4):e14117. doi:10.1016/j.heliyon.2023.e14117
Abstract PubMed | Testo completo CrossRef | Google Scholar
395. Kostoff, RN, Calina, D, Kanduc, D, Briggs, MB, Vlachoyiannopoulos, P, Svistunov, AA, et al. Avviso di ritiro da “Perché vacciniamo i bambini contro il COVID-19?”, Toxicol Rep (2022) 9:1065. doi:10.1016/j.toxrep.2022.05.002
Abstract PubMed | Testo completo CrossRef | Google Scholar
396. Góes, C. Le regressioni a differenza a coppie sono solo medie ponderate. Sci Rep (2021) 11(1):23044. doi:10.1038/s41598-021-02096-3
Abstract PubMed | Testo completo CrossRef | Google Scholar
397. Meyerowitz-Katz, G., Besançon, L., Flahault, A. e Wimmer, R. Impatto della riduzione della mobilità sulla mortalità da COVID-19: l’assenza di prove potrebbe essere dovuta a problemi metodologici. Sci Rep (2021) 11(1):23533. doi:10.1038/s41598-021-02461-2
Abstract PubMed | Testo completo CrossRef | Google Scholar
398. Savaris, RS, Pumi, G, Dalzochio, J e Kunst, R. Nota di ritrattazione: la politica di restare a casa è un caso di errore di eccezione: uno studio ecologico basato su Internet. Sci Rep (2021) 11(1):24172. doi:10.1038/s41598-021-03250-7
Abstract PubMed | Testo completo CrossRef | Google Scholar
399. Rose, J, e McCullough, PA. RITIRATO: Un rapporto sugli eventi avversi di miocardite nel sistema statunitense di segnalazione degli eventi avversi da vaccino (VAERS) in associazione con i prodotti biologici iniettabili per il COVID-19. Curr Probl Cardiol (2021) 1:101011. doi:10.1016/j.cpcardiol.2021.101011
Abstract PubMed | Testo completo CrossRef | Google Scholar
400. Walach, H., Ofner, M., Ruof, V., Herbig, M. e Klement, RJ. Perché le persone acconsentono a ricevere i vaccini contro il SARS-CoV-2? Un sondaggio rappresentativo in Germania. BMJ Open (2022) 12(8):e060555. doi:10.1136/bmjopen-2021-060555
Abstract PubMed | Testo completo CrossRef | Google Scholar
401. Halma, MTJ, e Guetzkow, J. La salute pubblica ha bisogno della fiducia del pubblico: una retrospettiva pandemica. BioMed (2023) 3(2):256–71. doi:10.3390/biomed3020023
Testo completo di CrossRef | Google Scholar
Parole chiave: vaccinazione contro il COVID-19, epidemiologia, modelli matematici, COVID-19, salute pubblica
Citazione: Quinn GA, Connolly R, ÓhAiseadha C, Hynds P, Bagus P, Brown RB, Cáceres CF, Craig C, Connolly M, Domingo JL, Fenton N, Frijters P, Hatfill S, Heymans R, Joffe AR, Jones R, Lauc G, Lawrie T, Malone RW, Mordue A, Mushet G, O’Connor A, Orient J, Peña-Ramos JA, Risch HA, Rose J, Sánchez-Bayón A, Savaris RF, Schippers MC, Simandan D, Sikora K, Soon W, Shir-Raz Y, Spandidos DA, Spira B, Tsatsakis AM e Walach H (2025) Quali lezioni si possono imparare dalla gestione della pandemia di COVID-19?. interno J. Salute pubblica 70:1607727. doi: 10.3389/ijph.2025.1607727
Ricevuto: 02 luglio 2024; Accettato: 23 aprile 2025;
Pubblicato: 30 maggio 2025.
Modificato da:Nino Kuenzli , Istituto tropicale e di salute pubblica svizzero (Swiss TPH), Svizzera
Recensito da:Marcel Tanner , Istituto tropicale e di salute pubblica svizzero (Swiss TPH), SvizzeraUn revisore che ha scelto di rimanere anonimo
Copyright © 2025 Quinn, Connolly, ÓhAiseadha, Hynds, Bagus, Brown, Cáceres, Craig, Connolly, Domingo, Fenton, Frijters, Hatfill, Heymans, Joffe, Jones, Lauc, Lawrie, Malone, Mordue, Mushet, O’Connor, Orient, Peña-Ramos, Risch, Rose, Sánchez-Bayón, Savaris, Schippers, Simandan, Sikora, Soon, Shir-Raz, Spandidos, Spira, Tsatsakis e Walach. Questo è un articolo ad accesso aperto distribuito secondo i termini della Creative Commons Attribution License (CC BY). L’uso, la distribuzione o la riproduzione in altri forum sono consentiti, a condizione che vengano citati gli autori originali e i titolari del copyright e che venga citata la pubblicazione originale su questa rivista, in conformità con la prassi accademica accettata. Non sono consentiti usi, distribuzioni o riproduzioni che non siano conformi a questi termini.
*Corrispondenza: Gerry A. Quinn, g.quinn@ulster.ac.uk ; Ronan Connolly, ronan@ceres-science.com
Disclaimer: Tutte le affermazioni espresse in questo articolo sono esclusivamente quelle degli autori e non rappresentano necessariamente quelle delle loro organizzazioni affiliate, né quelle dell’editore, dei redattori e dei revisori. Qualsiasi prodotto che possa essere valutato in questo articolo o qualsiasi affermazione che possa essere fatta dal suo produttore non è garantita o approvata dall’editore.Scarica l’articolo
10.829Visualizzazioni totali1.550Scarica
Visualizza il punteggio altmetric
Condividi su
Sommario
- Astratto
- Sfondo
- Lezioni politiche da imparare dalla pandemia di COVID-19
- Conclusione e raccomandazioni
- Dichiarazione etica
- Contributi degli autori
- Finanziamento
- Conflitto di interessi
- Ringraziamenti
- Materiale supplementare
- Riferimenti
Dati supplementariEsporta citazione
Le persone hanno anche guardato
Gestire un evento di enorme massa di vittime da parte di un’agenzia di servizi medici di emergenza civile: lezioni dal primo giorno della guerra tra Hamas e Israele del 2023
Eli Jaffe,Oren Wacht,Nadav Davidovitch,Refael Strugo,Oren Blustein,Ido Rosenblat,Eli BinEStav Shapira
L’attaccamento nella terza età: un pilastro fondamentale per la salute pubblica e il benessere
Carol RodwayERosario Spencer
Comportamenti di autogestione del diabete di tipo 2 e controllo glicemico nell’ambito del programma cinese di prevenzione e controllo del diabete
Shuyan Gu,Xiaoyong Wang,Fangfang Shen,Hai Gu,Ning