Un’Analisi Critica dello Studio della Cleveland Clinic e le Implicazioni per la Sanità Pubblica
—
Ogni autunno, milioni di persone in tutto il mondo si recano presso studi medici, farmacie e centri vaccinali per sottoporsi alla vaccinazione antinfluenzale annuale. Questo rituale, presentato dalle autorità sanitarie come un atto di prevenzione fondamentale, è diventato parte integrante della cultura della salute pubblica contemporanea. Le campagne informative ci ripetono che vaccinarsi è un atto di responsabilità sociale, un gesto di protezione verso sé stessi e verso i più fragili. Eppure, la scienza non è mai un dogma statico: è un processo di continua revisione, correzione e, talvolta, di sorprendente scoperta che mette in discussione le nostre certezze più radicate.
La stagione influenzale 2024-2025 ha prodotto un risultato che avrebbe dovuto far vacillare le fondamenta delle politiche vaccinali consolidate: uno studio condotto dalla Cleveland Clinic, una delle istituzioni mediche più prestigiose degli Stati Uniti, ha documentato un’efficacia vaccinale negativa. In termini comprensibili, questo significa che il vaccino antinfluenzale non solo non ha protetto i soggetti vaccinati, ma è stato associato a un rischio di infezione superiore del 27% rispetto ai non vaccinati. Un risultato che, se confermato da ulteriori ricerche, impone una profonda riflessione critica sulle attuali strategie di prevenzione influenzale e sui mandati vaccinali obbligatori imposti in molti contesti sanitari.
Questo articolo si propone di analizzare in profondità i dati emersi da questa ricerca, esplorando le metodologie utilizzate, le possibili spiegazioni biologiche del fenomeno e le implicazioni che questi risultati dovrebbero avere per i decisori politici in ambito sanitario, per i professionisti della salute e per ogni cittadino chiamato a prendere decisioni informate sulla propria salute e quella dei propri familiari. L’obiettivo non è demonizzare la vaccinazione, ma promuovere un approccio basato sull’evidenza scientifica che riconosca sia i limiti sia i potenziali rischi degli interventi preventivi, così come i loro benefici.
Make a one-time donation
Make a monthly donation
Make a yearly donation
Scegli un importo
O inserisci un importo personalizzato
Il Vostro Contributo e’ molto apprezzato e ci consente di sviluppare sempre nuovi approfondimenti
Your contribution is appreciated.
Your contribution is appreciated.
Dona ORADona ORADona ORA
Capitolo Primo: L’Influenza come Sfida Permanente della Sanità Pubblica
La Portata del Fenomeno Influenzale Globale
L’influenza rappresenta una delle principali sfide per i sistemi sanitari di tutto il mondo, configurandosi come un’infezione respiratoria virale con un potenziale di mortalità e morbilità che varia significativamente di anno in anno e da regione a regione. Secondo i dati più recenti dello studio Global Burden of Disease, nel 2017 l’influenza è stata responsabile di circa 145.000 decessi a livello mondiale in tutte le fasce d’età, una cifra che rappresenta solo la punta dell’iceberg di un problema sanitario molto più ampio, considerando le milioni di infezioni, i ricoveri ospedalieri e le giornate lavorative perse ogni anno a causa di questa malattia stagionale.
La storia ci ricorda con tragica chiarezza il potenziale devastante dei virus influenzali. La pandemia del 1918, comunemente nota come “influenza spagnola”, rimane l’evento pandemico più mortale della storia moderna, con un tasso di letalità stimato intorno al 2,5% e un bilancio complessivo di oltre 50 milioni di morti a livello globale. Questo evento catastrofico dimostrò come l’influenza non debba mai essere sottovalutata come una semplice “malattia di stagione”, ma riconosciuta come una minaccia potenzialmente letale che richiede vigilanza costante e strategie di prevenzione efficaci.
Il virus dell’influenza presenta caratteristiche biologiche che lo rendono particolarmente sfuggito ai tentativi di eradicazione. La sua struttura genetica, basata su un genoma a RNA segmentato, lo predispone a frequenti mutazioni che alterano le proteine superficiali responsabili della risposta immunitaria umana.
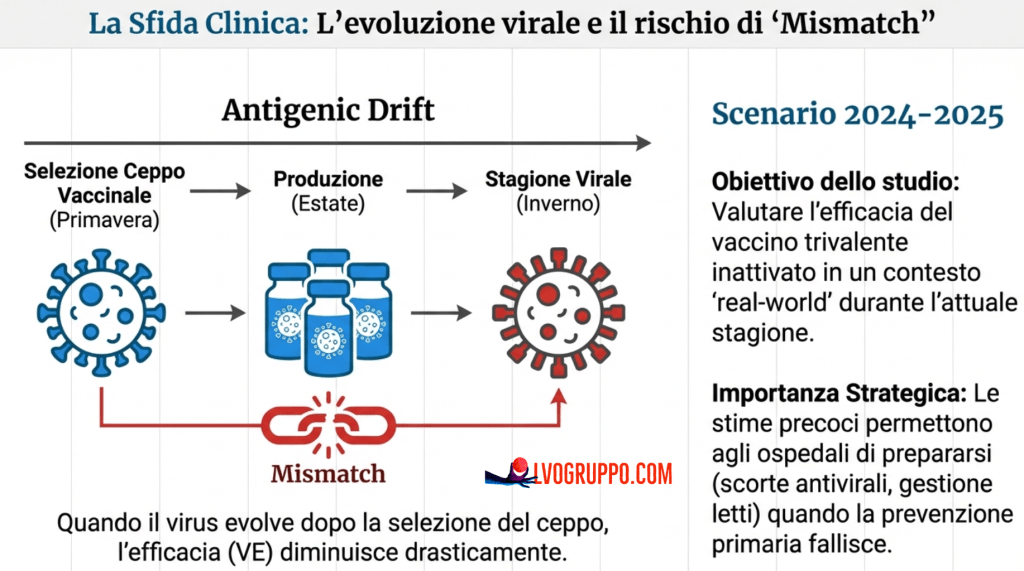
Questo fenomeno, noto come “deriva antigenica” o “antigenic drift”, è la ragione principale per cui l’immunità acquisita naturalmente o attraverso la vaccinazione non garantisce una protezione duratura da un anno all’altro.
Il Paradigma della Vaccinazione Stagionale
La strategia vaccinale attualmente in uso si basa su un approccio che richiede una pianificazione anticipata di diversi mesi rispetto alla stagione influenzale. Ogni anno, l’Organizzazione Mondiale della Sanità e i Centri per il Controllo e la Prevenzione delle Malattie degli Stati Uniti conducono un’intensa attività di sorveglianza epidemiologica globale per identificare i ceppi virali più probabilmente circolanti nella stagione successiva. Sulla base di queste previsioni, i produttori farmaceutici sviluppano nuove formulazioni vaccinali che vengono distribuite prima dell’inizio della stagione invernale.
Il vaccino più comunemente utilizzato è il vaccino trivalente inattivato (TIV), formulato per proteggere contro tre ceppi virali specifici: due ceppi di influenza A (tipicamente H3N2 e H1N1) e un ceppo di influenza B. Questa scelta rappresenta un compromesso tra la necessità di offrire una protezione ampia e i vincoli produttivi e logistici che limitano la composizione del vaccino. Il processo di produzione richiede tipicamente dai quattro ai sei mesi, un arco temporale che impone decisioni anticipate che possono rivelarsi inadeguate quando l’evoluzione virale segue percorsi imprevisti.
L’efficacia di questo sistema dipende interamente dalla corrispondenza, tecnicamente definita “match”, tra i ceppi selezionati per il vaccino e i ceppi che effettivamente circolano nella popolazione. Quando questa corrispondenza è buona, il vaccino offre una protezione significativa, riducendo il rischio di infezione, ospedalizzazione e complicanze. Quando invece si verifica un “mismatch”, ovvero una discrepanza tra i ceppi previsti e quelli dominanti, l’efficacia vaccinale può ridursi drasticamente, fino a diventare nulla o, in casi estremi come quello documentato dalla Cleveland Clinic, negativa.
Le Basi Scientifiche dell’Approccio Preventivo
Il razionale scientifico della vaccinazione antinfluenzale si fonda sul principio dell’immunoprofilassi specifica. Il vaccino contiene virus inattivati o componenti virali che stimolano il sistema immunitario a produrre anticorpi specifici contro i ceppi inclusi nella formulazione. Questi anticorpi, una volta sviluppati, dovrebbero riconoscere e neutralizzare i virus influenzali wild-type in caso di esposizione naturale, prevenendo l’infezione o attenuando la severità della malattia.
Tuttavia, la complessità della risposta immunitaria umana e la capacità evolutiva del virus rendono questo processo molto più articolato di quanto le semplificazioni comunicative lascino intendere. Il sistema immunitario umano non risponde in modo uniforme alla vaccinazione: fattori genetici, età, stato di salute generale e precedenti esposizioni influenzali modulano la risposta individuale al vaccino. Inoltre, la protezione anticorpale indotta dal vaccino tende a diminuire nel tempo, un fenomeno che giustifica la raccomandazione di vaccinazione annuale.
Un aspetto frequentemente trascurato nel dibattito pubblico riguarda il ruolo dell’immunità cellulare, mediata dai linfociti T, nella protezione contro l’influenza. Mentre la risposta anticorpale è relativamente specifica per i singoli ceppi, l’immunità cellulare offre una protezione più ampia e duratura contro diversi ceppi dello stesso tipo virale. Alcuni studi suggeriscono che la vaccinazione annuale potrebbe interferire con lo sviluppo di questa immunità cellulare cross-reattiva, un fenomeno che potrebbe contribuire alla ridotta efficacia osservata in alcune stagioni.
—
Capitolo Secondo: Lo Studio della Cleveland Clinic 2024-2025
Inquadramento della Ricerca e Contesto Istituzionale
Lo studio condotto dalla Cleveland Clinic rappresenta uno degli sforzi più rigorosi mai intrapresi per valutare l’efficacia del vaccino antinfluenzale in condizioni reali di vita. La Cleveland Clinic è un’istituzione sanitaria di primo piano a livello mondiale, nota per l’eccellenza clinica e per un approccio alla ricerca che privilegia il rigore metodologico e l’indipendenza scientifica. È importante sottolineare che questa istituzione applica da anni una politica di vaccinazione antinfluenzale obbligatoria per tutto il proprio personale, una circostanza che rende i risultati ancora più significativi e paradossali.
Il team di ricerca, guidato dal dottor Nabin K. Shrestha e composto da esperti dei Dipartimenti di Malattie Infettive, Prevenzione delle Infezioni e Scienze Quantitative della Salute, ha disegnato uno studio prospettico di coorte che ha seguito i dipendenti della Cleveland Clinic Health System nello stato dell’Ohio per un periodo di 25 settimane, dal 1° ottobre 2024 al 26 marzo 2025. Questa metodologia, considerata lo standard aureo nell’epidemiologia osservazionale, permette di calcolare il rischio reale di insorgenza di una condizione in funzione dell’esposizione a un fattore potenzialmente protettivo, in questo caso la vaccinazione antinfluenzale.
La scelta di una popolazione di lavoratori sanitari presenta vantaggi e limitazioni che è importante comprendere. Da un lato, i lavoratori sanitari rappresentano una popolazione relativamente sana, selezionata per la capacità di svolgere mansioni impegnative, il che riduce la presenza di comorbidità severe che potrebbero confondere i risultati. Dall’altro, l’esposizione professionale a pazienti infetti potrebbe aumentare il rischio di acquisizione dell’infezione rispetto alla popolazione generale. Inoltre, le politiche di screening e test in ambito ospedaliero garantiscono un’identificazione più accurata dei casi rispetto alla pratica clinica comunitaria.
Caratteristiche della Popolazione Studiata
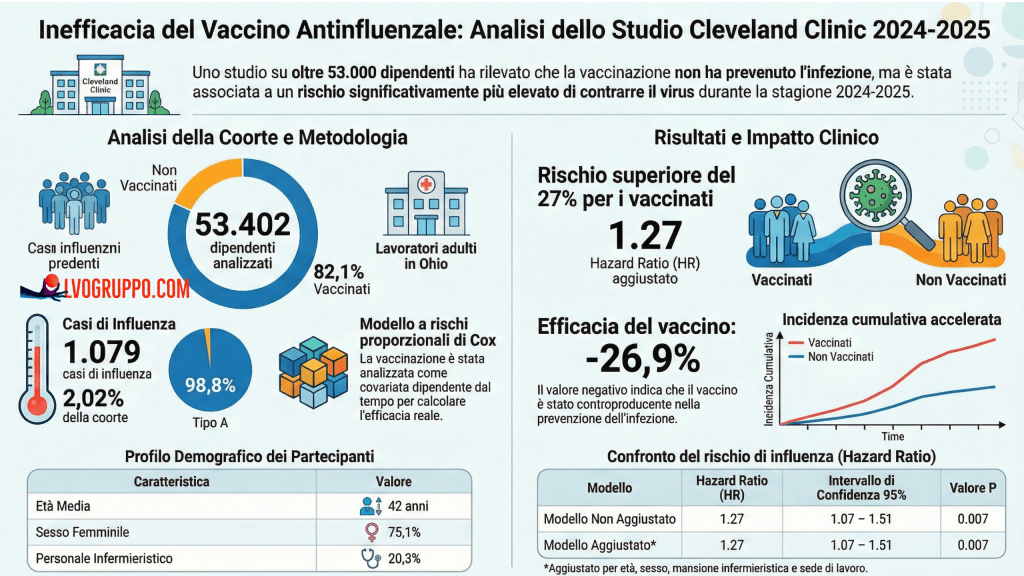
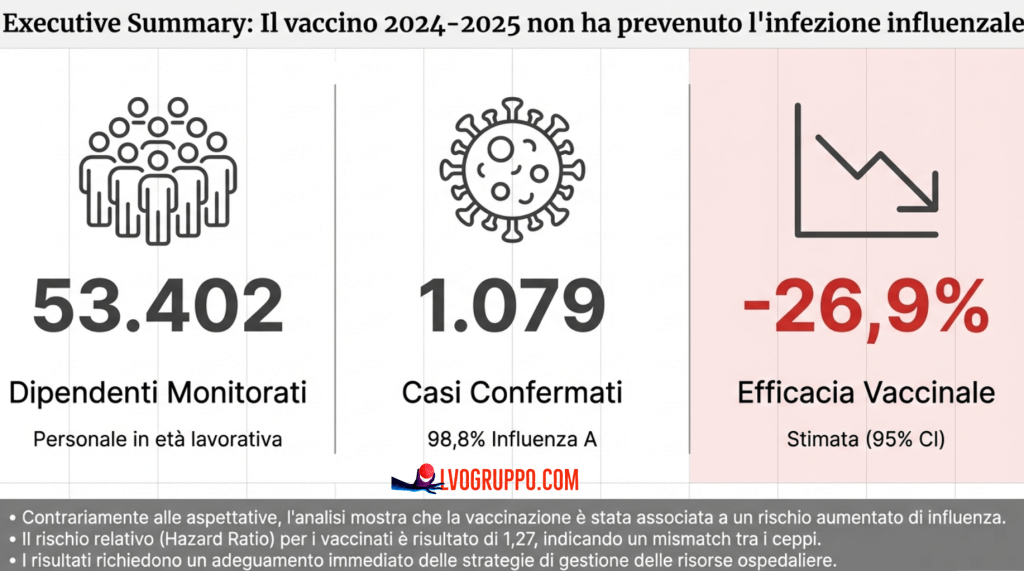
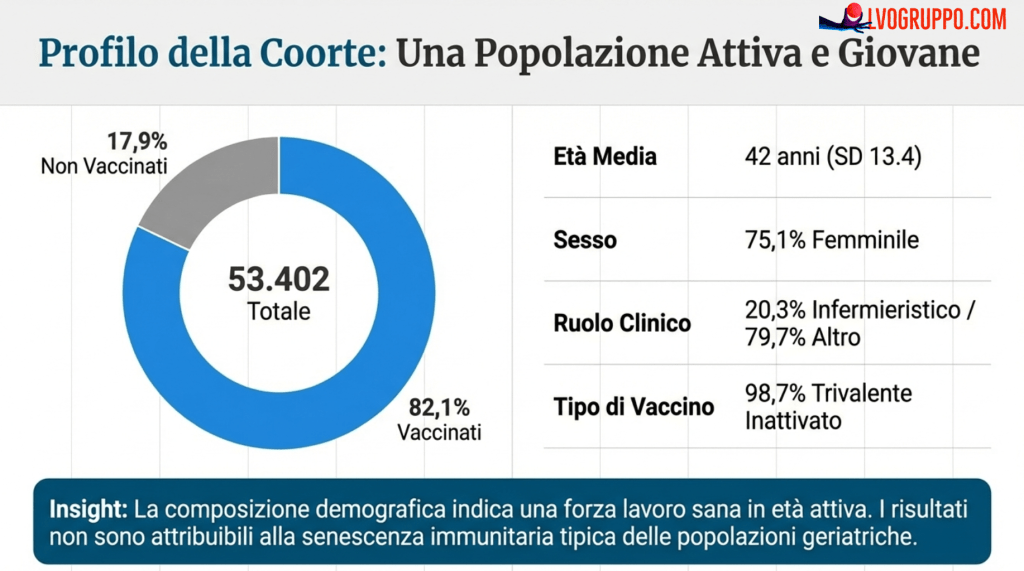
Lo studio ha incluso 53.402 dipendenti della Cleveland Clinic in Ohio, dopo l’esclusione di 1.700 soggetti (pari al 3,1%) per i quali mancavano dati anagrafici essenziali come l’età o il sesso. La popolazione risultante presentava caratteristiche demografiche specifiche che meritano attenzione nell’interpretazione dei risultati.
L’età media dei partecipanti era di 42 anni, con una deviazione standard di 13,4 anni, indicando una popolazione di adulti in età lavorativa, relativamente giovane e presumibilmente con un sistema immunitario competente. La netta prevalenza femminile (75,1% del campione) riflette la composizione demografica del settore sanitario, dove le donne sono tradizionalmente sovrarappresentate, specialmente nelle professioni infermieristiche. Il 20,3% dei partecipanti svolgeva mansioni di infermieristica clinica, una categoria professionale con elevata esposizione a pazienti infetti.
Il tasso di vaccinazione raggiunto nell’ambito del programma obbligatorio era notevolmente alto: l’82,1% dei dipendenti (43.857 persone) aveva ricevuto il vaccino antinfluenzale entro la fine del periodo di studio. Quasi tutti i vaccinati (98,7%) avevano ricevuto il vaccino trivalente inattivato, la formulazione standard che include due ceppi di influenza A e uno di influenza B. Questa elevata copertura vaccinale, imposta dalla politica aziendale, ha creato le condizioni ideali per un confronto statisticamente robusto tra vaccinati e non vaccinati.

Risultati Principali: L’Efficacia Negativa
Durante le 25 settimane di osservazione, 1.079 dipendenti (2,02% del campione) hanno contratto l’influenza, confermata da test molecolare. Di questi casi, il 98,8% era costituito da infezioni da influenza A, una dominanza quasi totale che ha importanti implicazioni per l’interpretazione dei risultati. Il rimanente 1,2% era rappresentato da infezioni da influenza B.
Il dato più sorprendente e significativo dello studio riguarda il confronto del rischio di infezione tra lo stato vaccinato e lo stato non vaccinato. Applicando il modello di regressione di Cox a rischi proporzionali, che consente di calcolare l’Hazard Ratio (HR) tenendo conto del tempo all’evento, i ricercatori hanno trovato che il rischio di influenza era significativamente superiore nel gruppo vaccinato rispetto al gruppo non vaccinato.
L’Hazard Ratio calcolato è risultato pari a 1,27, con un intervallo di confidenza al 95% compreso tra 1,07 e 1,51 e un valore p di 0,007. Questo significa che, in termini di probabilità istantanea di contrarre l’influenza, i soggetti vaccinati presentavano un rischio del 27% superiore rispetto ai non vaccinati. La significatività statistica del risultato è confermata dall’intervallo di confidenza, che non include il valore 1,00 (corrispondente a nessuna differenza di rischio), e dal valore p ampiamente al di sotto della soglia convenzionale di 0,05.
Traducendo l’Hazard Ratio in termini di efficacia vaccinale mediante la formula VE = (1 – HR) × 100, si ottiene un’efficacia vaccinale del -26,9%, con un intervallo di confidenza al 95% compreso tra -55,0% e -6,6%. Un’efficacia negativa non è un artefatto statistico o un risultato impossibile: indica semplicemente che, in quella specifica stagione e per quella specifica popolazione, il fattore che doveva proteggere è stato associato a un aumento del rischio. In altre parole, il vaccino non solo ha fallito nel proteggere, ma ha prodotto l’effetto opposto a quello atteso.
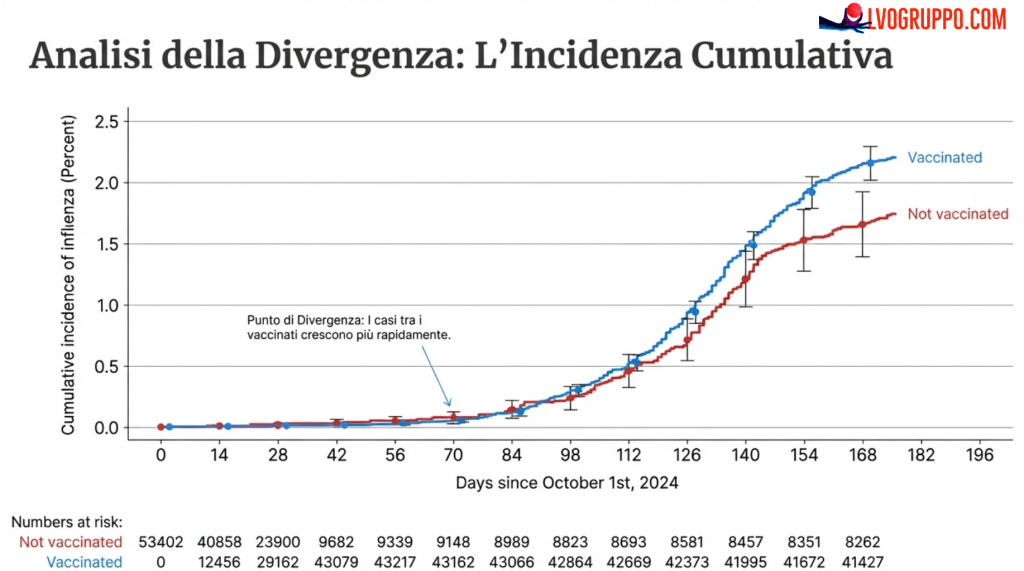
Analisi del Grafico di Incidenza Cumulativa
Il grafico di Simon-Makuch, utilizzato nello studio per visualizzare l’evoluzione temporale dell’incidenza cumulativa di influenza nei due gruppi, offre una rappresentazione immediata e drammatica del fenomeno osservato. Nelle prime settimane dello studio, le curve di incidenza per vaccinati e non vaccinati apparivano sovrapposte, suggerendo un’iniziale equivalenza del rischio. Tuttavia, con il progredire della stagione e l’intensificarsi della circolazione virale, le due curve hanno cominciato a divergere in modo sempre più marcato.
A partire approssimativamente dal giorno 70 dello studio, ovvero intorno a metà dicembre 2024, l’incidenza cumulativa tra i vaccinati ha iniziato a crescere più rapidamente rispetto ai non vaccinati. Questa divergenza è diventata statisticamente significativa nel periodo compreso tra il giorno 70 e il giorno 84, quando il divario tra i due gruppi ha superato la soglia di significatività. Il picco della stagione influenzale, concentrato tra gennaio e febbraio 2025, ha amplificato ulteriormente questa differenza, confermando che il fallimento vaccinale non era limitato a una fase iniziale, ma persisteva e si accentuava proprio nel momento di massima circolazione virale.

—
Capitolo Terzo: Valutazione Metodologica e Analisi Critica
Il Vantaggio del Disegno di Coorte Prospettica
La robustezza metodologica dello studio della Cleveland Clinic deriva in larga misura dalla scelta del disegno di ricerca. La maggior parte degli studi sull’efficacia vaccinale antinfluenzale utilizza il cosiddetto “test-negative design”, un approccio caso-controllo che confronta lo stato vaccinale di soggetti risultati positivi al test per l’influenza con quello di soggetti risultati negativi. Sebbene questo design sia più semplice da implementare e meno costoso, presenta limitazioni significative che possono portare a sovrastimare sistematicamente l’efficacia vaccinale.
Il problema fondamentale del test-negative design risiede nell’uso degli Odds Ratio (OR) come surrogati del Rischio Relativo (RR) o dell’Hazard Ratio (HR). Quando l’evento studiato, in questo caso l’influenza, non è raro nella popolazione, gli Odds Ratio tendono a sovrastimare l’effetto reale. Come evidenziato dai ricercatori stessi, citando la letteratura metodologica consolidata, “gli odds ratio esagerano sempre la dimensione dell’effetto rispetto ai rischi relativi e, quando l’evento non è raro, come di solito accade negli studi pubblicati con design test-negative, questa differenza può essere sostanziale”.
Lo studio della Cleveland Clinic ha superato questa limitazione utilizzando un disegno di coorte prospettico con analisi time-dependent, che permette di calcolare il rischio reale basato sull’intera popolazione osservata. Questo approccio ha consentito di determinare l’efficacia vaccinale in modo diretto, senza le distorsioni tipiche dei modelli caso-controllo. Inoltre, la trattazione della vaccinazione come covariata dipendente dal tempo ha eliminato il cosiddetto “immortal time bias”, un errore metodologico comune che sovrastima l’efficacia vaccinale classificando erroneamente come “protetti” soggetti che non hanno ancora ricevuto il vaccino o che sono nel periodo di latenza immunologica.
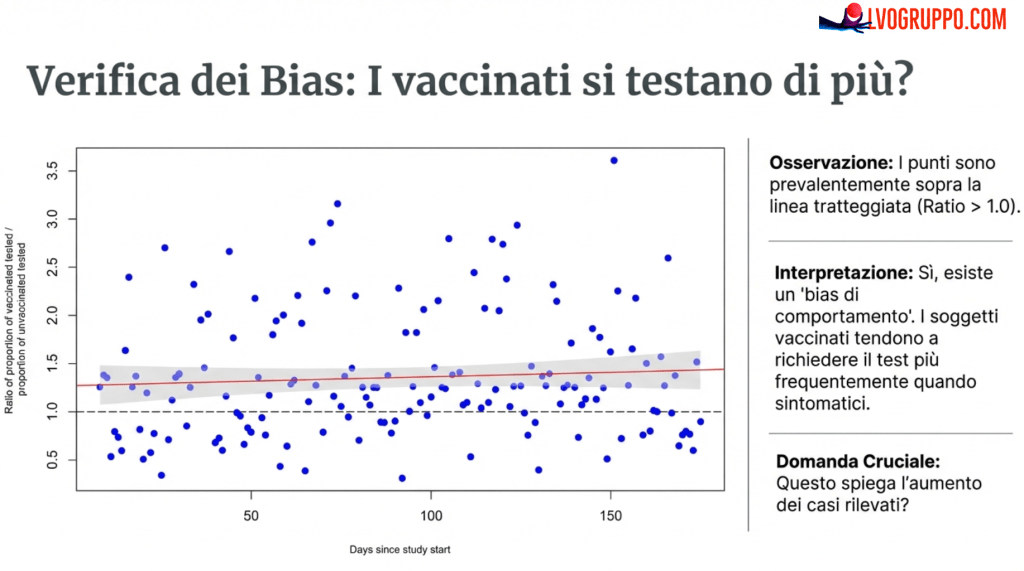
La Gestione del Bias di Comportamento di Test
Una delle obiezioni più frequenti ai risultati che mostrano un’efficacia vaccinale ridotta o negativa riguarda il possibile bias legato al comportamento di test. L’ipotesi è che i soggetti vaccinati, essendo più attenti alla propria salute o più preoccupati dalle conseguenze dell’influenza, potrebbero cercare il test più frequentemente rispetto ai non vaccinati, gonfiando artificialmente il numero di casi identificati nel gruppo vaccinato.
I ricercatori della Cleveland Clinic hanno affrontato sistematicamente questa potenziale fonte di bias analizzando in dettaglio i pattern di testing nei due gruppi.
I dati hanno effettivamente mostrato che i soggetti vaccinati tendevano a testarsi con maggiore frequenza rispetto ai non vaccinati, con un rapporto tra la proporzione di vaccinati testati e la proporzione di non vaccinati testati significativamente superiore a 1,00 per la maggior parte del periodo di studio.
Tuttavia, questa maggiore propensione al test non si è tradotta in un diverso tasso di positività.
L’analisi del rapporto tra la proporzione di test positivi nei vaccinati e la proporzione di test positivi nei non vaccinati ha rivelato che, durante il periodo di massima circolazione virale (giorni 76-175 dello studio), questo rapporto non era significativamente diverso da 1,00. Ciò significa che, nonostante i vaccinati si testassero di più, la percentuale di test risultati positivi era equivalente nei due gruppi. Se l’eccesso di test tra i vaccinati fosse stato dovuto a una maggiore apprensione o a sintomi lievi non associati a infezione reale, ci si sarebbe aspettati un tasso di positività significativamente inferiore nel gruppo vaccinato. Il fatto che questo non sia accaduto conferma che l’aumento dei casi tra i vaccinati rifletteva un reale eccesso di infezioni, non un artefatto diagnostico.
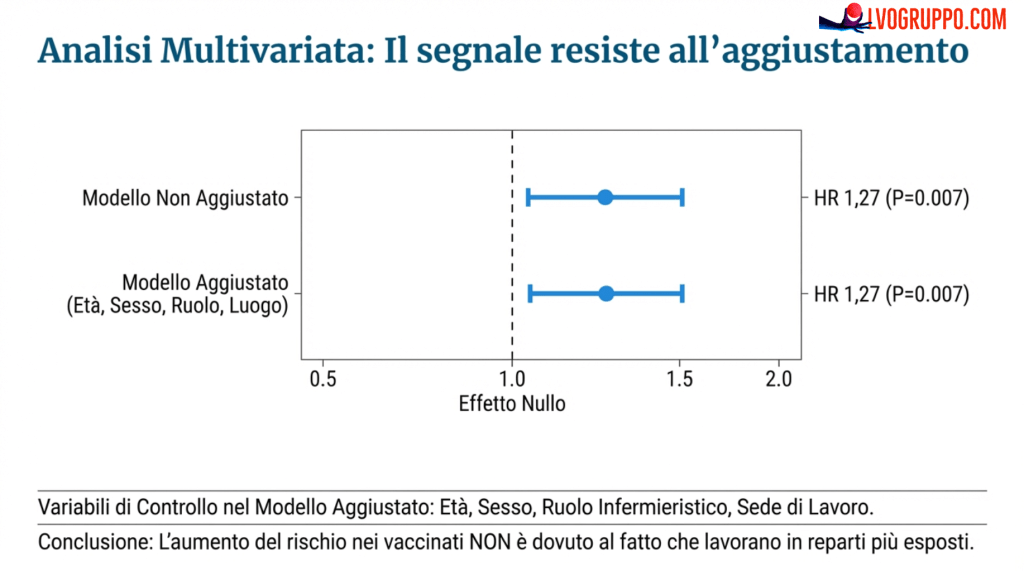
La Gestione delle Variabili Confondenti
Lo studio ha utilizzato un modello di regressione multivariata per aggiustare i risultati rispetto a potenziali variabili confondenti, tra cui l’età, il sesso, il tipo di lavoro (con particolare attenzione alle mansioni di infermieristica clinica) e la sede lavorativa principale. L’analisi multivariata ha prodotto un Hazard Ratio identico a quello del modello univariato (HR 1,27), dimostrando che l’effetto osservato non era mediato da differenze sistematiche nelle caratteristiche demografiche o professionali dei due gruppi.
Un aspetto particolarmente interessante riguarda il ruolo dell’”healthy worker effect”, un bias di selezione che caratterizza gli studi epidemiologici condotti in ambito occupazionale. I lavoratori sani tendono a rimanere nel posto di lavoro, mentre i lavoratori malati o fragili tendono a lasciare o a essere esclusi.
Questo fenomeno dovrebbe, in teoria, portare a una sovrastima dell’efficacia vaccinale, poiché i lavoratori sani rispondono meglio ai vaccini. Il fatto che, nonostante questo effetto sistematico di selezione positiva, lo studio abbia documentato un’efficacia negativa, rende i risultati ancora più significativi e preoccupanti.
—
Capitolo Quarto: Possibili Spiegazioni Biologiche del Fallimento Vaccinale
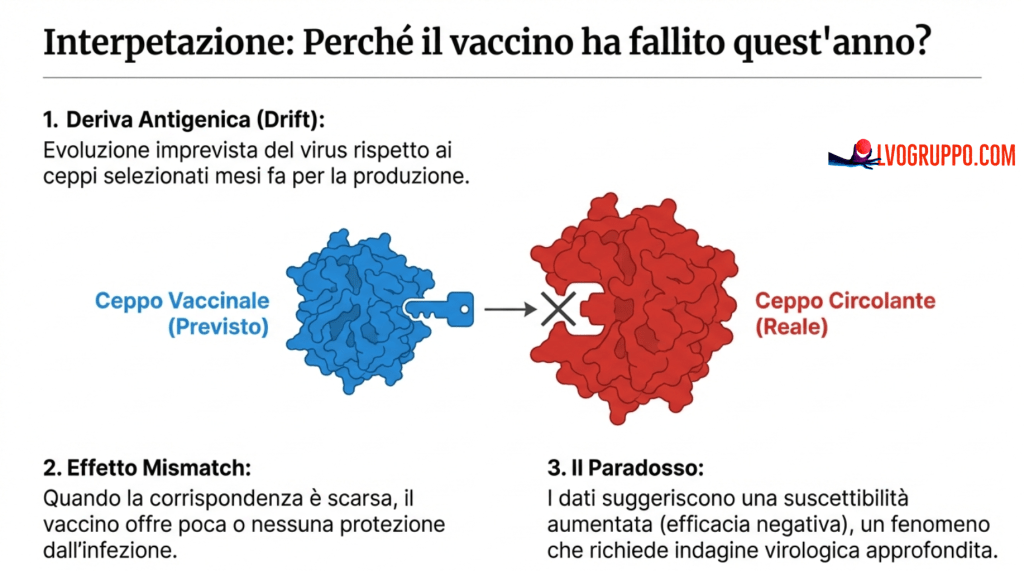
Il Mismatch Antigenico come Spiegazione Principale
La spiegazione più immediata e plausibile per l’efficacia negativa osservata risiede nel mismatch antigenico tra i ceppi inclusi nel vaccino e i ceppi virali effettivamente circolanti. Nella stagione 2024-2025, il 98,8% delle infezioni diagnosticate era causato da virus dell’influenza A. Il vaccino trivalente inattivato, ricevuto dal 98,7% dei soggetti vaccinati, conteneva due ceppi di influenza A (H3N2 e H1N1) e un ceppo di influenza B. Nonostante questa apparente corrispondenza nella tipologia, le specifiche varianti antigeniche dei ceppi circolanti erano sufficientemente diverse da quelle vaccinali da rendere la risposta immunitaria indotta dal vaccino inefficace o addirittura controproducente.
Il processo di selezione dei ceppi vaccinali si basa su modelli previsionali che anticipano quali varianti domineranno la stagione successiva. Questo processo, necessariamente imperfetto, tiene conto dell’evoluzione virale osservata negli emisferi opposti e delle tendenze emergenti nella circolazione globale. Tuttavia, l’incertezza intrinseca dei sistemi biologici complessi e la capacità del virus di evolvere rapidamente possono portare a discrepanze significative tra le previsioni e la realtà.
Nel caso specifico della stagione 2024-2025, sembra che i ceppi di influenza A circolanti avessero subito mutazioni antigeniche sufficienti a sfuggire alla risposta immunitaria indotta dal vaccino. Questo fenomeno, noto come “escape antigenico” o “vaccine escape”, è una conseguenza nota della biologia del virus influenzale e rappresenta una sfida fondamentale per la strategia vaccinale attuale. La produzione di vaccini basati su virus coltivati in uova embryonate, il metodo tradizionale utilizzato per la maggior parte delle formulazioni, può inoltre selezionare varianti virali con mutazioni adattative che alterano ulteriormente la corrispondenza antigenica.
L’Ipotesi dell’Antibody-Dependent Enhancement
Un’ipotesi più speculativa, ma scientificamente plausibile, che potrebbe spiegare l’efficacia negativa riguarda il fenomeno dell’Antibody-Dependent Enhancement (ADE), ovvero il potenziamento dell’infezione mediato dagli anticorpi.
Questo fenomeno, documentato per altri virus tra cui la dengue e alcuni coronavirus, si verifica quando anticorpi non neutralizzanti, invece di proteggere l’organismo, facilitano l’ingresso del virus nelle cellule, amplificando l’infezione.
Nel contesto dell’influenza, l’ADE è stato dimostrato sperimentalmente in modelli animali, anche se la sua rilevanza clinica nell’uomo rimane controversa. L’ipotesi è che, in alcune circostanze, la vaccinazione con un vaccino non perfettamente corrispondente ai ceppi circolanti possa generare una risposta anticorpale parziale che, anziché neutralizzare il virus, ne facilita l’ingresso nelle cellule respiratorie. Questo potrebbe spiegare perché, in presenza di un mismatch significativo, i soggetti vaccinati potrebbero essere più suscettibili all’infezione rispetto ai non vaccinati, che non hanno anticorpi non neutralizzanti preesistenti.
È importante sottolineare che l’ADE non è stata dimostrata definitivamente come meccanismo responsabile dell’efficacia negativa osservata nello studio della Cleveland Clinic. Tuttavia, la plausibilità biologica del fenomeno e la sua coerenza con i dati osservati suggeriscono che questa ipotesi meriti ulteriori indagini. Se confermata, avrebbe implicazioni profonde per la progettazione dei vaccini antinfluenzali e per le politiche di vaccinazione in generale.

Interferenza Immunitaria e Imprinting Antigenico
Un’area di ricerca emergente riguarda l’influenza delle precedenti esposizioni, naturali o vaccinali, sulla risposta immunitaria a nuovi ceppi virali. Il concetto di “imprinting antigenico”, talvolta definito “original antigenic sin”, suggerisce che il sistema immunitario, quando incontra un nuovo ceppo influenzale, tende a richiamare e amplificare la risposta anticorpale sviluppata contro i primi ceppi incontrati nella vita, anche quando questi sono antigenicamente distanti dal nuovo ceppo.
Questo fenomeno potrebbe avere implicazioni complesse per l’efficacia della vaccinazione annuale. Se l’imprinting antigenico guida la risposta immunitaria verso la produzione di anticorpi meno efficaci contro i ceppi circolanti, la vaccinazione ripetuta potrebbe paradossalmente ridurre la capacità di rispondere efficacemente a nuove varianti. Inoltre, l’interferenza immunitaria tra ceppi vaccinali potrebbe compromettere la risposta complessiva, con alcuni ceppi che sopprimono la risposta ad altri.
La popolazione dello studio della Cleveland Clinic, essendo composta principalmente da adulti con precedenti esposizioni influenzali e vaccinali cumulative, potrebbe essere particolarmente suscettibile a questi fenomeni di interferenza immunitaria. Questo solleva interrogativi sulla generalizzabilità dei risultati ad altre popolazioni, come i bambini o gli anziani, che hanno pattern di esposizione immunologica diversi.

—
Capitolo Quinto: Implicazioni per le Politiche Sanitarie
La Questione degli Obblighi Vaccinali
I risultati dello studio della Cleveland Clinic sollevano questioni profonde sulla legittimità e l’opportunità dei mandati vaccinali obbligatori per il personale sanitario. La Cleveland Clinic stessa applica da anni una politica di questo tipo, richiedendo ai propri dipendenti la vaccinazione antinfluenzale annuale come condizione per l’impiego. Eppure, secondo i dati dello studio, proprio il gruppo di dipendenti vaccinati ha sperimentato un rischio di infezione superiore del 27% rispetto ai colleghi non vaccinati.
Questo paradosso ha implicazioni etiche significative.
L’imposizione di un trattamento medico è giustificabile solo quando il bilancio tra benefici e rischi è favorevole.
Se un vaccino mostra un’efficacia del -26,9%, ovvero un aumento del rischio del 27%, la base etica per renderlo obbligatorio viene drasticamente indebolita, se non completamente erosa. I dirigenti sanitari detengono la responsabilità etica e legale di mantenere mandati vaccinali solo se supportati da prove di beneficio individuale e collettivo, e la dimostrazione di un danno netto rende insostenibile la continuazione di tali politiche.
È importante riconoscere che l’efficacia vaccinale può variare significativamente da stagione a stagione e da popolazione a popolazione. Una politica rigida che impone la vaccinazione indipendentemente dall’efficacia osservata non è compatibile con un approccio basato sull’evidenza scientifica.
Sarebbe più appropriato adottare un sistema di “protezione flessibile” che valuti l’efficacia stagionale in tempo reale e moduli le raccomandazioni di conseguenza.
La Necessità di una Sorveglianza Epidemiologica in Tempo Reale
Lo studio della Cleveland Clinic dimostra il valore cruciale della sorveglianza epidemiologica continua e in tempo reale. I ricercatori sono stati in grado di identificare i primi segnali di inefficacia vaccinale entro poche settimane dall’inizio della diagnosi dei casi, grazie alla metodologia prospettica e all’analisi time-dependent. Questa tempestività è fondamentale per consentire alle istituzioni sanitarie di adattare le proprie strategie, ad esempio potenziando la diagnostica, aumentando le scorte di farmaci antivirali o modificando i protocolli di controllo delle infezioni.

In un sistema sanitario che si definisce basato sull’evidenza (Evidence-Based Medicine), la capacità di identificare tempestivamente quando un intervento preventivo non funziona è altrettanto importante della capacità di identificarne l’efficacia. La trasparenza sui dati sanitari e il monitoraggio costante sono gli unici strumenti per una medicina davvero personalizzata e responsabile. I decisori politici devono essere disposti ad agire sulle evidenze, anche quando queste contraddicono le pratiche consolidate o le aspettative iniziali.
Implicazioni per la Comunicazione Sanitaria
I risultati dello studio sollevano anche questioni importanti sulla comunicazione delle incertezze scientifiche al pubblico.
Le campagne vaccinali tradizionalmente enfatizzano i benefici della vaccinazione senza adeguatamente comunicare i limiti e le condizioni di efficacia. Quando emergono dati che contraddicono le narrative semplificate, la fiducia pubblica nelle istituzioni sanitarie può essere gravemente danneggiata.
Un approccio più onesto alla comunicazione sanitaria riconoscerebbe esplicitamente che l’efficacia vaccinale antinfluenzale varia da stagione a stagione e dipende dalla corrispondenza tra i ceppi vaccinali e quelli circolanti. Questa comunicazione trasparente non scoraggerebbe la vaccinazione, ma permetterebbe ai cittadini di prendere decisioni informate e di comprendere perché, in alcune stagioni, potrebbe essere consigliabile adottare misure aggiuntive di protezione come l’uso di mascherine o il distanziamento sociale.
—
Capitolo Sesto: Considerazioni per Diverse Categorie di Lettori
Per i Genitori: Prendere Decisioni Informate sulla Salute dei Figli
I genitori affrontano ogni anno la decisione se vaccinare i propri figli contro l’influenza, spesso sotto la pressione delle raccomandazioni pediatriche e delle politiche scolastiche. I risultati dello studio della Cleveland Clinic, pur riguardando una popolazione di adulti, hanno implicazioni importanti per questa decisione.
È fondamentale comprendere che l’efficacia vaccinale non è una proprietà intrinseca del vaccino, ma un valore dinamico che varia in funzione della corrispondenza antigenica stagionale. In alcune stagioni, il vaccino può offrire una protezione significativa; in altre, come quella documentata nello studio, può essere inefficace o addirittura controproducente.
La decisione di vaccinarsi dovrebbe essere presa sulla base delle informazioni disponibili sull’efficacia stagionale, non come un atto di fede in un intervento sempre efficace.
Per i genitori di bambini con condizioni croniche che aumentano il rischio di complicanze influenzali, la decisione è più complessa.
Per i Professionisti Sanitari: Rigore Scientifico e Responsabilità Professionale
I professionisti sanitari hanno la responsabilità di fornire ai propri pazienti consigli basati sulle migliori evidenze disponibili. Lo studio della Cleveland Clinic, essendo condotto da una istituzione medica di primo piano e pubblicato in una rivista peer-reviewed, rappresenta un’evidenza scientifica che non può essere ignorata o minimizzata.
I medici dovrebbero essere preparati a discutere con i propri pazienti i risultati di questo studio, spiegando cosa significa un’efficacia negativa e quali sono le implicazioni per le decisioni vaccinali. Questo non significa scoraggiare la vaccinazione in generale, ma promuovere un approccio più sfumato e personalizzato che tenga conto dell’efficacia stagionale osservata e delle caratteristiche individuali di ciascun paziente.

Per i professionisti che lavorano in strutture con mandati vaccinali obbligatori, lo studio solleva questioni etiche che meritano riflessione. La pressione a conformarsi a politiche che possono non essere nell’interesse migliore dei pazienti o dei dipendenti stessi crea un conflitto tra le esigenze istituzionali e la responsabilità professionale individuale. I sindacati professionali e le associazioni di categoria dovrebbero promuovere discussioni su come bilanciare le esigenze di salute pubblica con il rispetto per l’autonomia decisionale dei professionisti sanitari.
Per i Decisori Politici: Oltre la Semplicazione delle Campagne Vaccinali
I decisori politici in ambito sanitario devono affrontare la sfida di tradurre le evidenze scientifiche complesse in politiche efficaci e accettabili dalla popolazione. Lo studio della Cleveland Clinic dimostra che un approccio basato esclusivamente sulla promozione acritica della vaccinazione non è sostenibile nel lungo termine e rischia di erodere la fiducia pubblica quando le evidenze contraddicono le aspettative create.
Una politica sanitaria matura riconoscerebbe la variabilità dell’efficacia vaccinale e istituirebbe meccanismi per comunicarla tempestivamente al pubblico e per adattare le raccomandazioni di conseguenza.
Questo potrebbe includere la definizione di soglie minime di efficacia al di sotto delle quali i mandati vaccinali vengono automaticamente sospesi, o l’adozione di strategie complementari di prevenzione durante le stagioni a bassa efficacia.
La comunicazione pubblica dovrebbe evitare i messaggi allarmistici che creano paura dell’influenza e iperbole sui benefici vaccinali. Un approccio più equilibrato riconoscerebbe che l’influenza è una malattia potenzialmente grave che richiede prevenzione, ma che gli strumenti preventivi disponibili hanno limiti significativi e la cui efficacia varia di anno in anno. Questa onestà comunicativa, lungi dal scoraggiare la prevenzione, potrebbe paradossalmente aumentare la fiducia pubblica nelle istituzioni sanitarie.
—
Direzioni per la Ricerca Futura
I risultati dello studio aprono diverse linee di indagine che meritano approfondimento. In primo luogo, è necessario comprendere meglio i meccanismi biologici che possono portare a un’efficacia vaccinale negativa. L’ipotesi dell’Antibody-Dependent Enhancement richiede studi sperimentali specifici per essere confermata o smentita. Analogamente, il ruolo dell’imprinting antigenico e dell’interferenza immunitaria nella risposta alla vaccinazione annuale merita ulteriore esplorazione.
In secondo luogo, è cruciale estendere la sorveglianza dell’efficacia vaccinale ad altre popolazioni e contesti geografici. Se i risultati della Cleveland Clinic fossero confermati in altri studi condotti su popolazioni diverse, le implicazioni per le politiche vaccinali globali sarebbero ancora più significative. Studi simili in Europa, Asia e in altre regioni degli Stati Uniti fornirebbero una base di evidenze più solida per informare le decisioni politiche.
Infine, è necessario sviluppare approcci alternativi alla prevenzione influenzale che non dipendano dalla corrispondenza antigenica annuale. I vaccini universali contro l’influenza, diretti contro componenti virali più conservate e meno soggette a mutazione, rappresentano un’area attiva di ricerca che potrebbe, in futuro, superare i limiti intrinseci della strategia vaccinale attuale. Parallelamente, lo sviluppo di antivirali più efficaci e di strategie di immunomodolazione potrebbe offrire alternative o complementi alla vaccinazione tradizionale.

—
Conclusioni: Verso una Nuova Consapevolezza Scientifica
Lo studio condotto dalla Cleveland Clinic durante la stagione influenzale 2024-2025 rappresenta un monito per l’intera comunità scientifica e per i decisori politici in ambito sanitario.
La dimostrazione di un’efficacia vaccinale del -26,9% in una popolazione di oltre 53.000 adulti sani non può essere liquidata come un’anomalia o un artefatto metodologico.
La robustezza del disegno di studio, la significatività statistica dei risultati e la coerenza delle analisi di sensibilità confermano la validità delle osservazioni.
Questi risultati ci comunicano che l’efficacia vaccinale non è una costante, ma una variabile dipendente dalla corrispondenza antigenica stagionale e da fattori biologici complessi che non comprendiamo completamente.
Un sistema sanitario che si basa sull’evidenza deve essere disposto ad accettare e comunicare queste realtà, anche quando contraddicono le pratiche consolidate.
La scienza progredisce attraverso la verifica rigorosa delle ipotesi, incluse quelle che diamo per scontate.
La disponibilità della Cleveland Clinic a condurre e pubblicare uno studio che sfida le narrative convenzionali sulla vaccinazione antinfluenzale rappresenta un esempio di integrità scientifica che dovrebbe essere emulato. Solo attraverso l’onesto confronto con i dati, anche quando scomodi, possiamo sviluppare strategie preventive più efficaci e adattarle alle realtà biologiche in continua evoluzione.
Per i cittadini, questo studio invita a un approccio più consapevole e critico alle raccomandazioni sanitarie. La vaccinazione antinfluenzale non è una panacea e non è appropriata per tutti in ogni stagione.
Le decisioni sulla propria salute e quella dei propri familiari dovrebbero essere prese sulla base delle informazioni più aggiornate, in discussione con professionisti sanitari competenti e disposti al dialogo.
Per le istituzioni sanitarie, lo studio suggerisce la necessità di riconsiderare le politiche di vaccinazione obbligatoria in assenza di evidenze chiare di beneficio. La flessibilità burocratica, la trasparenza nella comunicazione dei dati e la disponibilità ad adattare le politiche alle evidenze emergenti sono prerequisiti per mantenere la fiducia pubblica e per garantire che le risorse sanitarie siano allocate in modo ottimale.
In ultima analisi, il caso della Cleveland Clinic ci insegna che l’umiltà scientifica è la virtù più preziosa in un campo, come la medicina, dove la complessità biologica supera sempre le nostre semplificazioni. Solo riconoscendo i limiti della nostra conoscenza possiamo aspirare a migliorarla, e solo accettando i fallimenti possiamo imparare a fare meglio in futuro. Il virus dell’influenza continuerà a evolversi, sfidando le nostre difese e costringendoci ad adattarci. Sta a noi rispondere con la stessa flessibilità e determinazione, abbandonando i dogmi e abbracciando il metodo scientifico nella sua totalità, incluse le sue sconfitte temporanee.
—
Riferimenti Bibliografici
1. GBD 2017 Influenza Collaborators. Mortality, morbidity, and hospitalisations due to influenza lower respiratory tract infections, 2017: an analysis for the Global Burden of Disease Study 2017. *Lancet Respir Med* 2019; 7:69–89. https://doi.org/10.1016/S2213-2600(18)30496-X
2. Taubenberger JK, Morens DM. 1918 Influenza: the mother of all pandemics. *Emerg Infect Dis* 2006; 12:15–22. https://doi.org/10.3201/eid1201.050979
3. Lofgren E, Fefferman NH, Naumov YN, Gorski J, Naumova EN. Influenza Seasonality: Underlying Causes and Modeling Theories. *J Virol* 2007; 81:5429–5436. https://doi.org/10.1128/JVI.02181-06
4. Petrova VN, Russell CA. The evolution of seasonal influenza viruses. *Nat Rev Microbiol* 2018; 16:47–60. https://doi.org/10.1038/nrmicro.2017.118
5. Wong S-S, Webby RJ. Traditional and New Influenza Vaccines. *Clin Microbiol Rev* 2013; 26:476–492. https://doi.org/10.1128/CMR.00078-12
6. Grohskopf LA. Prevention and Control of Seasonal Influenza with Vaccines: Recommendations of the Advisory Committee on Immunization Practices — United States, 2024–25 Influenza Season. *MMWR Recomm Rep* 2024; 73. https://www.cdc.gov/mmwr/volumes/73/rr/rr7305a1.htm
7. Greene MT, Linder KA, Fowler KE, Saint S. Influenza Vaccination Requirements for Health Care Personnel in US Hospitals. *JAMA Netw Open* 2024; 7:e2416861. https://doi.org/10.1001/jamanetworkopen.2024.16861
8. Simon R, Makuch RW. A non-parametric graphical representation of the relationship between survival and the occurrence of an event: Application to responder versus non-responder bias. *Stat Med* 1984; 3:35–44. https://doi.org/10.1002/sim.4780030105
9. Therneau TM, Crowson C, Atkinson E. Using time dependent covariates and time dependent coefficients in the Cox model. 2021. https://cran.rproject.org/web/packages/survival/vignettes/timedep.pdf
10. Therneau TM, Grambsch PM. *Modeling Survival Data: Extending the Cox Model*. New York, NY: Springer International Publishing, 2000.
11. R Core Team. R: A language and environment for statistical computing. Vienna, Austria: R Foundation for Statistical Computing, 2024. https://www.R-project.org/
12. Davies HTO, Crombie IK, Tavakoli M. When can odds ratios mislead? *BMJ* 1998; 316:989–991. https://doi.org/10.1136/bmj.316.7136.989
13. Shrestha NK, Burke PC, Nowacki AS, Gordon SM. Effectiveness of the Influenza Vaccine During the 2024-2025 Respiratory Viral Season. *Clinical Infectious Diseases* 2025. (Studio principale oggetto di analisi)
14. Demicheli V, Jefferson T, Ferroni E, Rivetti A, Di Pietrantonj C. Vaccines for preventing influenza in healthy adults. *Cochrane Database Syst Rev* 2018; 2:CD001265. https://doi.org/10.1002/14651858.CD001265.pub4
15. Jefferson T, Di Pietrantonj C, Rivetti A, Bawazeer GA, Al-Ansary LA, Ferroni E. Vaccines for preventing influenza in healthy children. *Cochrane Database Syst Rev* 2010; 8:CD004879. https://doi.org/10.1002/14651858.CD004879.pub3
16. Osterholm MT, Kelley NS, Sommer A, Belongia EA. Efficacy and effectiveness of influenza vaccines: a systematic review and meta-analysis. *Lancet Infect Dis* 2012; 12:36–44. https://doi.org/10.1016/S1473-3099(11)70295-X
17. McLean HQ, Thompson MG, Sundaram ME, et al. Influenza vaccine effectiveness in the United States during 2012-2013: variable protection by age and virus type. *J Infect Dis* 2015; 211:1529–1540. https://doi.org/10.1093/infdis/jiu647
18. Belongia EA, Simpson MD, King JP, et al. Variable influenza vaccine effectiveness by subtype: a systematic review and meta-analysis of test-negative design studies. *Lancet Infect Dis* 2016; 16:942–951. https://doi.org/10.1016/S1473-3099(16)00129-8
19. Flannery B, Chung JR, Belongia EA, et al. Interim estimates of 2017-18 seasonal influenza vaccine effectiveness — United States, February 2018. *MMWR Morb Mortal Wkly Rep* 2018; 67:180–185. https://doi.org/10.15585/mmwr.mm6706a2
20. Kissling E, Nunes B, Robertson C, et al. I-MOVE multicentre case-control study 2010/11 to 2014/15: Is vaccine effectiveness still higher in the 2012/13 season? *Euro Surveill* 2017; 22:30521. https://doi.org/10.2807/1560-7917.ES.2017.22.16.30521
—
*Questo articolo è stato redatto sulla base dello studio condotto dalla Cleveland Clinic e pubblicato su Clinical Infectious Diseases, integrato da un’analisi critica delle metodologie e delle implicazioni per la sanità pubblica. Le opinioni espresse riflettono un approccio basato sull’evidenza scientifica e promuovono una discussione aperta e informata sulla vaccinazione antinfluenzale.*
Make a one-time donation
Make a monthly donation
Make a yearly donation
Scegli un importo
O inserisci un importo personalizzato
Il Vostro Contributo e’ molto apprezzato e ci consente di sviluppare sempre nuovi approfondimenti
Your contribution is appreciated.
Your contribution is appreciated.
Dona ORADona ORADona ORA
Lasciate il vostro commento