Un’analisi critica del DISIA Working Paper 2025/10 dell’Università di Firenze
di LVOGRUPPO – pubblicato il 21 febbraio 2026
Nota preliminare: Questo articolo riprende e approfondisce i contenuti del documento accademico “L’informazione statistica sui vaccini anti-COVID-19. Il caso Italia tra errori, mistificazioni e omissioni” (DISIA Working Paper 2025/10), redatto da otto ricercatori afferenti all’Università di Firenze, all’Università di Pisa e a istituzioni indipendenti. Gli autori dichiarano esplicitamente di non avere conflitti di interesse e di non aver ricevuto alcun finanziamento per questo lavoro
Quando la statistica smette di essere una bussola
La pandemia di COVID-19 ha inaugurato un’epoca inedita nella storia della comunicazione sanitaria. Mai prima d’ora i cittadini erano stati sommersi da un flusso così continuo e pervasivo di dati statistici: curve epidemiche, tassi di ospedalizzazione, percentuali di efficacia vaccinale, bollettini giornalieri.
SCARICA LE SLIDES COMPLETE E SOSTIENICI
La Statistica — con la esse maiuscola — è diventata la lingua ufficiale della gestione della crisi, il linguaggio con cui governi e istituzioni sanitarie hanno legittimato decisioni politiche senza precedenti: lockdown, obblighi di mascherine, green pass, vaccinazioni obbligatorie per alcune categorie di lavoratori, restrizioni di accesso ai luoghi pubblici.
Il problema, come emerge con lucidità dal Working Paper 2025/10 del Dipartimento di Statistica, Informatica e Applicazioni “Giuseppe Parenti” dell’Università di Firenze, è che quei dati non erano sempre affidabili.
SCARICA LO STUDIO
Non per errori casuali — che in un sistema così complesso sarebbero comprensibili e in parte inevitabili — ma per distorsioni sistematiche, tutte orientate nella stessa direzione: sovrastimare i benefici dei vaccini e sottostimare i rischi associati alla vaccinazione.
L’analisi, firmata da Michela Baccini, Alessandro Bagnato, Paolo Bellavite, Bruno Cheli, Alberto Donzelli, Rachele Foschi, Mario Gregori e Giovanni Trambusti, passa in rassegna con metodo rigoroso i rapporti di ISS (Istituto Superiore di Sanità), AIFA (Agenzia Italiana del Farmaco) e Ministero della Salute. Quello che ne scaturisce è un quadro che obbliga a ripensare la fiducia acritica nelle istituzioni e a interrogarsi sul rapporto tra dato scientifico e consenso politico.
È una lettura scomoda. Lo è tanto per chi ha sostenuto con convinzione le campagne vaccinali, quanto per chi le ha contrastate per ragioni ideologiche. La scienza, quando funziona, non consola nessuno: controlla, verifica, corregge. Ed è esattamente questo che i ricercatori fiorentini hanno fatto.
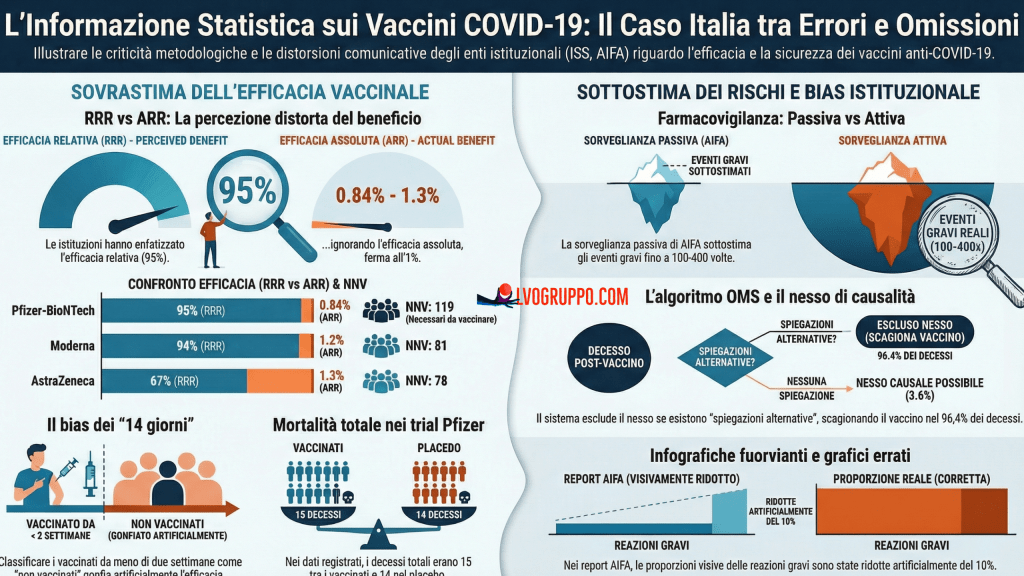
1. Il primo inganno: l’efficacia al 95% e il silenzio sul rischio assoluto
1.1 Relativo contro assoluto: la distinzione che cambia tutto
Quando nell’inverno 2020-2021 Pfizer annunciò che il suo vaccino aveva un’efficacia del 95%, il dato rimbalzò su tutti i media globali con la forza di una certezza scientifica. Era, è rimasto per anni, il numero-totem della narrazione istituzionale sulla vaccinazione anti-COVID.
Ma cosa misura esattamente quel 95%? Si tratta della Riduzione del Rischio Relativo (RRR), anche chiamata Vaccine Efficacy (VE). In termini semplici: su 100 persone che, senza vaccino, si sarebbero ammalate di COVID-19 sintomatico, il vaccino ne protegge 95. Il dato si riferisce esclusivamente a chi è già destinato ad ammalarsi — una sottopopolazione, non l’intera platea dei vaccinati.
Esiste una seconda misura, molto meno pubblicizzata ma molto più utile per valutare l’impatto di una vaccinazione di massa: la Riduzione del Rischio Assoluto (ARR). L’ARR misura quante persone, su tutte quelle vaccinate indipendentemente dalla loro suscettibilità, vengono effettivamente protette dalla malattia. Nel caso del vaccino Pfizer, il valore di ARR calcolato sui dati dei trial clinici è 0,84%. Per Moderna è 1,2%, per AstraZeneca 1,3%.
Il reciproco dell’ARR è il cosiddetto NNV (Number Needed to Vaccinate): quante persone bisogna vaccinare per evitare un singolo caso di malattia. Per Pfizer, questo valore è 119. Significa che, nel breve periodo del trial clinico (circa due mesi), bisognava vaccinare 119 persone per prevenire un caso di COVID-19 sintomatico.
| Vaccino | RRR (Efficacia Relativa) | ARR (Efficacia Assoluta) | NNV |
| Pfizer-BioNTech | 95% | 0,84% | 119 |
| AstraZeneca | 67% | 1,3% | 78 |
| Moderna | 94% | 1,2% | 81 |
| Johnson & Johnson | 67% | 1,2% | 84 |
| Gamaleya | 91% | 0,93% | 108 |
Fonte: elaborazione su dati Olliaro et al. (2021)
Questo non significa che i vaccini non abbiano avuto alcuna utilità. Significa che i due numeri — 95% e 0,84% — descrivono aspetti diversi della stessa realtà, e che una comunicazione pubblica responsabile avrebbe dovuto presentarli entrambi. Come scrissero gli autori di un articolo pubblicato su The Lancet nell’aprile 2021 (Olliaro et al.), le ARR tendono a essere ignorate perché forniscono una dimensione dell’effetto molto meno impressionante delle RRR.
Eppure, nella quasi totalità dei documenti ufficiali italiani — bollettini ISS, comunicati AIFA, conferenze stampa ministeriali — la Riduzione del Rischio Relativo è stata presentata come l’unica misura di efficacia rilevante, senza menzione dell’ARR né del NNV. Una scelta che il Working Paper DISIA definisce metodologicamente fuorviante e che ha contribuito a creare nella popolazione una percezione di protezione sostanzialmente superiore a quella reale.
1.2 Il trial Pfizer: ombre sui dati sperimentali
Le critiche all’efficacia comunicata non si limitano alla scelta delle metriche. Analizzando i dati del trial registrativo di Pfizer, il Working Paper DISIA porta all’attenzione alcuni elementi che avrebbero meritato ben altra visibilità pubblica.
Il caso dei 3.410 casi sospetti esclusi: Peter Doshi, autore e senior editor del British Medical Journal, aveva già evidenziato nel 2021 che nel calcolo della RRR Pfizer aveva escluso 3.410 casi sospetti di COVID-19 non confermati dai test molecolari — un numero venti volte superiore ai 170 casi effettivamente confermati utilizzati nel calcolo. Rimuovendo questi casi dal conteggio, il numeratore del gruppo vaccinale si riduce artificialmente, gonfiando la percentuale di efficacia relativa.
Le esclusioni per “deviazione dal protocollo”: Altri 371 soggetti furono esclusi dall’analisi per non meglio specificate “deviazioni dal protocollo” avvenute entro sette giorni dalla seconda dose. Di questi, 311 appartenevano al gruppo dei vaccinati e soli 60 al gruppo placebo — una sproporzione che, come nota il Working Paper, avrebbe dovuto essere spiegata nel dettaglio. Pfizer non lo fece nello studio pubblicato su The New England Journal of Medicine; lo si scoprì solo leggendo il rapporto della FDA statunitense.
La mortalità generale nel trial: Forse il dato più sorprendente, e meno discusso, riguarda i decessi totali osservati durante la fase in cieco del trial. Nel gruppo vaccinato (21.926 persone) si registrarono 15 decessi, contro i 14 del gruppo placebo (21.931 persone). Le morti per cause cardiache furono quattro nel gruppo vaccinato contro una nel placebo. Il numero assoluto è piccolo e il campione insufficiente per trarre conclusioni definitive sulla mortalità cardiovascolare, ma il dato — che emerge direttamente dalla supplementary appendix dello studio Pfizer pubblicato su NEJM — contraddice il messaggio dominante secondo cui i vaccini avrebbero “salvato milioni di vite” dal punto di vista della mortalità totale, almeno nei tempi brevi del trial.

2. Il trucco dei 14 giorni: un errore che cambia tutto
2.1 La definizione ISS di “non vaccinato”
Tra le criticità metodologiche documentate nel Working Paper, quella relativa al “criterio dei 14 giorni” occupa un posto di rilievo per la sua pervasività e per la grandezza della distorsione che produce.
Durante tutta la campagna vaccinale italiana, l’Istituto Superiore di Sanità ha adottato la seguente classificazione per i casi di COVID-19 riportati nella Sorveglianza Integrata:
“Si definiscono come casi non vaccinati: tutti i casi notificati con una diagnosi confermata di infezione da virus SARS-CoV-2 che: non hanno ricevuto alcuna dose di vaccino, oppure sono stati vaccinati con prima dose o con vaccino mono dose nei 14 giorni precedenti la diagnosi stessa.” (ISS, 2021)
In parole semplici: chiunque si infettasse, venisse ricoverato o morisse nelle prime due settimane dall’inoculazione veniva conteggiato statisticamente come “non vaccinato”. Lo stesso principio veniva applicato alle dosi successive: i casi occorsi nei 14 giorni dopo la seconda dose finivano nel gruppo “ciclo incompleto”, e così via.
La giustificazione ufficiale era biologicamente plausibile: ci vogliono circa 14 giorni perché il sistema immunitario sviluppi una risposta anticorpale adeguata dopo la vaccinazione. Ma la conseguenza matematica di questa scelta metodologica è sistematicamente distorsiva in entrambe le direzioni.
2.2 Il doppio effetto distorsivo
Spostare i casi dei vaccinati da meno di 14 giorni verso il gruppo dei “non vaccinati” produce due effetti simultanei e opposti:
- Per i vaccinati: il numeratore (casi) si riduce artificialmente, perché tutti i casi precoci vengono sottratti. Il rischio stimato per il gruppo vaccinato appare più basso di quello reale.
- Per i non vaccinati: il numeratore si gonfia (perché vi vengono aggiunti i casi dei neo-vaccinati), mentre il denominatore non riflette correttamente il tempo di esposizione reale. Il rischio stimato per i non vaccinati appare più alto di quello reale.
Il risultato aritmetico inevitabile è che il rapporto tra i due rischi — cioè la stima dell’efficacia relativa — risulta sistematicamente sovrastimato.
2.3 La simulazione di Fenton e Neil: anche un placebo sembra efficace
I professori Norman Fenton e Martin Neil della Queen Mary University di Londra hanno reso disponibile un foglio di calcolo con cui chiunque può simulare l’effetto di questo errore di classificazione. Il risultato della simulazione è dirompente: applicando il criterio dei 14 giorni a un vaccino con efficacia reale nulla (un puro placebo), nelle prime settimane si ottiene un’efficacia apparente superiore all’80%. Questa efficacia illusoria rimane al di sopra della soglia regolatoria del 50% fino alla nona settimana, per poi scendere gradualmente verso zero intorno alla quattordicesima.
L’implicazione pratica è seria. Se il “declino dell’efficacia” osservato nei dati reali è in parte un artefatto matematico — cioè la naturale dissoluzione dell’illusione statistica creata dal criterio dei 14 giorni, piuttosto che un fenomeno biologico reale — allora la narrativa istituzionale secondo cui fosse necessaria una dose booster “per ripristinare la protezione calante” si basa almeno in parte su premesse metodologicamente viziate. Come scrivono Fenton e Neil: “Tutto questo crea un modello di business ripetibile per Big Pharma.”
Questo tipo di errore, come documenta una rassegna sistematica di Neil et al. (2024), è stato riscontrato in ben 38 dei 38 studi osservazionali esaminati, in quattro diverse varianti metodologiche. Non si tratta di un errore isolato italiano, ma di una prassi diffusa internazionalmente, condivisa anche dall’Office for National Statistics britannico e coerente con le indicazioni della stessa OMS.
2.4 Il caso della provincia di Pescara: quando si corregge il bias, scompare il beneficio
Un esempio concreto e documentato degli effetti di questa distorsione viene dall’analisi condotta sulla provincia di Pescara (Alessandria et al., 2024; Berrino et al., 2023), che ha avuto il merito di rendere pubblici i dati di mortalità per stato vaccinale, consentendo un follow-up di due anni (2021 e 2022).
Quando i ricercatori hanno corretto i dati per l’immortal time bias — cioè per il distorsivo contributo del criterio dei 14 giorni — qualsiasi beneficio della terza dose in termini di mortalità generale rispetto ai non vaccinati è completamente svanito. Anzi, è emersa una mortalità significativamente più elevata nelle persone vaccinate con soltanto 1 o 2 dosi, dato che richiede ulteriori approfondimenti ma che non può essere ignorato.
3. L’effetto “vaccinato sano”: quando chi si vaccina non è uguale a chi non si vaccina
Un ulteriore fattore di distorsione sistematica nelle stime osservazionali di efficacia è il cosiddetto Healthy Vaccinee Effect — l’effetto del vaccinato sano. Si tratta di un classico bias di selezione: le persone che scelgono (o possono) vaccinarsi non sono un campione casuale della popolazione, ma tendono ad avere profili di salute migliori rispetto a chi non si vaccina.
Il meccanismo opera attraverso almeno sei canali distinti, descritti nel dettaglio nel Working Paper:
- Rinvio per indisposizione acuta: chi ha un’infezione respiratoria al momento dell’appuntamento lo pospone. Chi si vaccina è, per definizione, in salute in quel momento.
- Risparmio dei terminali: ai pazienti in fase terminale viene spesso risparmiato lo stress della vaccinazione. La loro (probabile) morte pesa statisticamente sul gruppo dei non vaccinati.
- Svantaggio socio-economico: chi è in marginalità sociale — con meno accesso ai servizi, meno istruzione, meno reti di supporto — tende sia a vaccinarsi meno, sia ad avere tassi di mortalità strutturalmente più alti.
- Effetto placebo istituzionale: la percezione di ricevere un trattamento “salvifico”, amplificata da una comunicazione insistente, può produrre benefici reali a breve termine attraverso meccanismi psicofisici.
- Stili di vita: chi aderisce alle raccomandazioni vaccinali tende ad avere comportamenti più prudenti in generale (alimentazione, esercizio, sicurezza stradale).
- Maggiore aderenza alle cure: i più propensi alla vaccinazione sono anche più propensi a seguire terapie, prevenzione e controlli sanitari regolari.
Senza correggere per questi fattori — cosa che i dati ISS non consentivano di fare, mancando le variabili necessarie — le stime di efficacia risultano inevitabilmente gonfiate. Come dimostrato da Fürst et al. (2024) su un database di 2,2 milioni di cartelle cliniche, questo effetto può essere abbastanza potente da ribaltare completamente le stime di efficacia osservazionali.

4. Il green pass: una misura senza basi scientifiche
4.1 Una premessa mai testata
Il 22 luglio 2021, il Presidente del Consiglio Mario Draghi tenne una conferenza stampa a Palazzo Chigi. Le sue parole sono rimaste impresse nella memoria collettiva: “L’appello a non vaccinarsi è un appello a morire, sostanzialmente. Non ti vaccini, ti ammali, muori. Oppure fai morire: non ti vaccini, ti ammali, contagi, qualcuno muore.”
Queste parole erano il fondamento narrativo del green pass: l’idea che i vaccinati non contagiassero, o contagiassero molto meno, i non vaccinati. Su questa premessa si costruì una divisione sociale tra “buoni” (vaccinati, non pericolosi) e “cattivi-untori” (non vaccinati, fonte di contagio).
Il problema è che questa premessa non era mai stata testata nei trial clinici iniziali. I vaccini erano stati approvati per la prevenzione della malattia sintomatica da COVID-19, non per la prevenzione dell’infezione né per la riduzione della trasmissione. E già dieci giorni dopo le parole di Draghi, il 30 luglio 2021, un Early Release sul sito CDC americano (poi pubblicato sul MMWR di Brown et al.) documentava che le persone vaccinate potevano infettarsi e trasmettere il virus con la stessa carica virale dei non vaccinati. Poco dopo, la direttrice del CDC Walensky dichiarava in televisione: “What they can’t do anymore is prevent transmission.”
4.2 L’ammissione tardiva di AIFA
La questione è rimasta irrisolta per anni, con comunicazioni istituzionali ambigue che continuavano a suggerire un ruolo dei vaccini nella prevenzione del contagio. Solo nell’estate 2024, l’AIFA stessa è stata costretta ad ammettere formalmente, in risposta a una richiesta di accesso agli atti dell’associazione Arbitrium, che “nessun vaccino COVID-19 approvato presenta l’indicazione «prevenzione della trasmissione dell’infezione dall’agente Sars cov-2»”.
Si tratta di un’ammissione che, se fosse venuta nel luglio 2021, avrebbe reso impossibile la giustificazione scientifica del green pass nella forma in cui è stato concepito. Arrivata tre anni dopo, essa sancisce ex post che la divisione della società in vaccinati-sicuri e non vaccinati-pericolosi era fondata su una premessa biostatistica falsa.
Il paradosso, sottolineato nel Working Paper, è ancora più amaro: il green pass, concedendo ai vaccinati la libertà di frequentare luoghi pubblici affollati nella convinzione (errata) di non essere contagiosi, ha potenzialmente favorito la circolazione del virus proprio tra chi aveva avuto la sensazione di essere “al sicuro”.
5. La farmacovigilanza passiva: un sistema strutturalmente inadeguato
5.1 Il grande divario tra passivo e attivo
La sicurezza di un farmaco o di un vaccino si studia in tre modi: con trial clinici randomizzati, con studi osservazionali, e con la farmacovigilanza — che può essere passiva (segnalazione spontanea da parte di medici, operatori sanitari o pazienti) o attiva (monitoraggio sistematico di un campione di vaccinati da parte del sistema sanitario).
In Italia, la sicurezza dei vaccini anti-COVID-19 è stata valutata quasi esclusivamente attraverso la farmacovigilanza passiva, gestita dall’AIFA tramite la Rete Nazionale di Farmacovigilanza (RNF). I risultati, riportati nei 14 rapporti periodici di sorveglianza, sono stati presentati all’opinione pubblica come prova della sicurezza dei vaccini.
Il problema è che la farmacovigilanza passiva è, per natura, uno strumento notoriamente sottostimante. Le segnalazioni dipendono dalla buona volontà e dal tempo disponibile degli operatori sanitari, dalla complessità delle procedure, dalla propensione dei pazienti a fare rapporto, e dalla tendenza — spesso inconscia — ad attribuire eventi avversi inattesi ad altre cause più familiari.
I dati presentati nel Working Paper rendono la misura di questo divario in termini numerici concreti:
Confronto USA – eventi gravi in adolescenti (12-17 anni) dopo vaccino Pfizer:
- Sistema VAERS (passivo): 5,3 eventi gravi ogni 100.000 dosi
- Sistema V-safe (attivo): 740 eventi gravi ogni 100.000 dosi
- Rapporto: oltre 100 a 1
Confronto Italia – vaccino anti-meningococco B:
- AIFA (Rapporto Vaccini 2023, vigilanza mista): 6,2 eventi gravi ogni 100.000 dosi
- Progetto Puglia (vigilanza attiva, finanziato da AIFA stessa): 482 eventi gravi ogni 100.000 dosi
- Rapporto: 78 a 1
Confronto Italia – vaccino MPRV (morbillo-parotite-rosolia-varicella):
- AIFA (Rapporto Vaccini 2023): 10,9 eventi gravi ogni 100.000 dosi
- Studio di sorveglianza attiva (finanziato da AIFA): 5.070 eventi gravi ogni 100.000 dosi
- Rapporto: 465 a 1
La portata di questi divari è tale da rendere i dati della sorveglianza passiva non solo incompleti, ma fondamentalmente non confrontabili con quelli della sorveglianza attiva. Presentarli come misura attendibile della sicurezza vaccinale è, nelle parole del Working Paper, metodologicamente scorretto.
5.2 Il “trucco” del tasso diluito nel Rapporto Vaccini 2023
Pubblicato nel giugno 2025 (con due anni di ritardo rispetto ai dati che avrebbe dovuto analizzare), il Rapporto Vaccini 2023 di AIFA ha introdotto un’ulteriore criticità metodologica. L’Agenzia ha sommato i dati della sorveglianza attiva con quelli della sorveglianza passiva, dividendo poi il totale per l’intera popolazione regionale. Questo procedimento produce quello che il Working Paper chiama un “tasso diluito”: un numero artificialmente basso che non ha significato statistico né epidemiologico, perché mette insieme dati non confrontabili (le segnalazioni spontanee di tutta la popolazione con le osservazioni sistematiche di un campione monitorato attivamente).
La procedura corretta sarebbe stata calcolare il tasso di eventi avversi esclusivamente sui soggetti effettivamente monitorati negli studi attivi, dividendo i casi rilevati per il numero di dosi somministrate in quegli studi specifici. Il risultato sarebbe stato un numero molto più alto, molto meno rassicurante — e molto più vicino alla realtà.
5.3 Perché la sorveglianza passiva fallisce: i motivi strutturali
Il Working Paper identifica con precisione i motivi per cui la farmacovigilanza passiva tende strutturalmente a sottostimare i rischi:
- Nessuna sanzione per l’omissione: i medici sarebbero tenuti a segnalare gli eventi avversi, ma la procedura è lunga e burocraticamente complessa, e non esistono sanzioni per chi non la adempie.
- Attribuzione ad altre cause: eventi avversi inattesi — trombosi, miocarditi, eventi cardiovascolari — tendono ad essere attribuiti a patologie pregresse o a cause più familiari al clinico, senza che si configuri un segnale di allarme.
- Bassa accessibilità per i cittadini: sebbene i pazienti possano in teoria fare segnalazione diretta, l’informazione a riguardo è scarsa e la procedura è complessa.
Il risultato di questi tre fattori combinati è un sistema che rileva sistematicamente solo la punta dell’iceberg, e che è fondamentalmente inadatto a essere presentato come misura di sicurezza in una campagna vaccinale di massa.
6. L’algoritmo OMS per la causalità: una bilancia asimmetrica
6.1 Come funziona (e perché è sbilanciato)
Quando un medico o un operatore sanitario segnala un evento avverso sospetto dopo una vaccinazione, AIFA lo valuta utilizzando l’algoritmo sviluppato dall’Organizzazione Mondiale della Sanità. Questo algoritmo classifica ogni caso in una delle quattro categorie seguenti:
- Correlabile: l’associazione causale tra l’evento e il vaccino è ritenuta plausibile.
- Non correlabile: altri fattori possono giustificare l’evento.
- Indeterminata: l’associazione temporale è compatibile, ma le prove non sono sufficienti per stabilire un nesso di causalità.
- Non classificabile: la segnalazione manca di informazioni sufficienti.
Il Working Paper DISIA, insieme ad una specifica analisi pubblicata su Journal of Clinical Medicine da Bellavite, Donzelli e Isidoro (2024), mette in luce una asimmetria strutturale nell’algoritmo: per concludere che un evento sia “correlabile” al vaccino, sono richieste prove positive dirette (ad esempio, il ritrovamento della proteina spike di tipo vaccinale nel tessuto cardiaco colpito da miocardite — una prova che richiede un’autopsia specialistica raramente eseguita). Per concludere invece che l’evento sia “non correlabile”, è sufficiente la presenza di una plausibile spiegazione alternativa: una cardiopatia pregressa, l’ipertensione arteriosa, il diabete.
In una popolazione adulta e anziana — la stessa che era priorità delle campagne vaccinali — queste condizioni sono estremamente diffuse. Il risultato è che l’algoritmo, nella pratica, tende ad assolvere il vaccino in quasi tutti i casi, perché in quasi tutti i casi esiste una “spiegazione alternativa” pronta all’uso.
6.2 I numeri dei decessi: 29 su 971
I dati presentati nel 14° rapporto AIFA (l’ultimo, relativo al periodo dicembre 2020 – dicembre 2022) mostrano che nel periodo considerato sono stati segnalati 971 decessi avvenuti in temporanea associazione con la vaccinazione. Di questi, AIFA ne ha sottoposti a valutazione algoritmica 812, con il seguente risultato:
| Categoria | N. decessi | Percentuale |
| Correlabile | 29 | 3,57% |
| Non correlabile | 482 | 59,36% |
| Indeterminata | 227 | 27,96% |
| Non classificabile | 74 | 9,11% |
| Totale valutati | 812 | 100% |
I restanti 159 decessi non sono stati valutati. A distanza di anni dalla pubblicazione del rapporto, AIFA non ha comunicato se la valutazione sia stata completata né quale ne sia stato l’esito.
Il messaggio veicolato all’opinione pubblica è stato che solo 29 decessi (il 3,57%) fossero attribuibili alla vaccinazione. Ma questa lettura è fuorviante per almeno due ragioni: primo, il numero di decessi segnalati è già una sottostima grave per effetto della sorveglianza passiva; secondo, la categoria “indeterminato” non significa “non correlato” — significa che non è stato possibile stabilire un nesso con certezza, il che è molto diverso dall’aver escluso tale nesso.
Il Working Paper sottolinea anche un confronto rivelatore: per i decessi da COVID-19, la definizione adottata includeva tutti i morti “con” COVID-19, cioè anche chi era positivo al SARS-CoV-2 ma moriva per altre cause. Per i decessi sospettati di essere correlati al vaccino, invece, la presenza di patologie pregresse era motivo sufficiente di esclusione del nesso causale. Due pesi e due misure, applicati all’interno dello stesso sistema istituzionale.
6.3 Il problema dell’”indeterminato” nella comunicazione pubblica
Il Working Paper evidenzia come, nella comunicazione pubblica, la categoria “indeterminato” sia stata sistematicamente trattata come sinonimo di “non correlato”, inducendo l’impressione che la sicurezza dei vaccini fosse sostanzialmente dimostrata. In realtà, “indeterminato” significa che non si sa — e che quindi sarebbero necessari ulteriori approfondimenti clinici e investigativi.
L’algoritmo OMS, come nota il Working Paper, non consente di ricavare stime di probabilità di associazione causale (a differenza dell’algoritmo di Naranjo, usato per tutti gli altri farmaci), classificando invece i casi in categorie binarie o quasi-binarie. Questo rende impossibile calcolare un rapporto rischio/beneficio che tenga conto dell’incertezza statistica.
7. Errori gravi nell’analisi mortalità attesa vs. osservata
Un’ulteriore categoria di errori metodologici documentati nel Working Paper riguarda le analisi di confronto tra decessi osservati e decessi attesi dopo la vaccinazione, presenti nel 5° e nel 10° rapporto AIFA.
7.1 Il Rapporto Standardizzato di Mortalità mal calcolato
Lo Standardized Mortality Ratio (SMR) è un indicatore classico dell’epidemiologia: misura il rapporto tra i decessi osservati in una popolazione e quelli che ci si aspetterebbe in una popolazione di riferimento con le stesse caratteristiche. Se lo SMR è significativamente maggiore di 1, suggerisce un eccesso di mortalità.
AIFA ha calcolato questo indicatore mettendo al numeratore i soli decessi segnalati spontaneamente alla farmacovigilanza nei 14 giorni successivi alla vaccinazione. L’errore è duplice e grave, come dimostrato in due lavori successivi di Cheli et al. (2022) e Baccini et al. (2022, 2023):
- I decessi attesi sono stati grossolanamente sovrastimati (dal 45% al 200% a seconda delle categorie), il che riduce artificialmente lo SMR.
- I decessi “osservati” non corrispondono a tutti i decessi effettivamente avvenuti nella popolazione vaccinata, ma solo a quelli segnalati spontaneamente — una minima frazione del totale. Poiché la farmacovigilanza passiva rileva una piccola parte degli eventi, il numeratore è drasticamente sottostimato.
Il risultato di questi due errori combinati è che lo SMR calcolato da AIFA risulta strutturalmente inferiore a 1 — cioè suggerisce apparentemente che i vaccinati muoiano meno del previsto — anche quando questo non corrisponde alla realtà. Come nota il Working Paper: “Per come è stato costruito da AIFA, anche nel caso puramente teorico in cui non vi fosse under reporting, lo SMR risulterebbe sempre minore di 1.”
8. La battaglia per i dati: il TAR e i dati inutilizzabili del Ministero
8.1 La sentenza del TAR Lazio
A giugno 2022, l’avvocato Lorenzo Melacarne ha richiesto tramite istanza di accesso civico generalizzato l’accesso ai dati dell’Anagrafe Nazionale Vaccini (ANV), e in particolare all’elenco dei soggetti vaccinati nel primo anno di campagna e dei decessi avvenuti entro 14 giorni dalla vaccinazione.
Dopo un lungo rimpallo tra enti e due istanze rimaste inevase, la vicenda è approdata al TAR del Lazio, che con sentenza n. 12013/2023 ha ordinato al Ministero della Salute di fornire i dati richiesti in forma anonimizzata.
Il 23 agosto 2023 il Ministero ha finalmente trasmesso i dati: un file CSV contenente 45.065.950 record, con le date di nascita, di vaccinazione e di eventuale decesso di tutti i soggetti inoculati nel primo anno della campagna.
8.2 Dati consegnati, ma inutilizzabili
I ricercatori del gruppo DISIA hanno sottoposto il file a un’analisi della qualità (Baccini et al., 2023b). Il risultato è sconfortante: il dataset presenta numerose incongruenze strutturali che lo rendono non utilizzabile per analisi sostantive sulla mortalità dei vaccinati. Sono stati rilevati dati mancanti in quantità anomale, incongruenze tra date, lacune strutturali che non possono essere spiegate da semplici errori di trascrizione.
Nonostante ripetute richieste di chiarimento, il Ministero non ha fornito risposte esaurienti né si è dimostrato disponibile a correggere o integrare i dati. Il caso rappresenta, nelle parole del Working Paper, “una scarsa cultura della qualità del dato in ambito sanitario pubblico” — e, nel migliore dei casi, una preoccupante impreparazione tecnica dell’ente preposto alla gestione di dati sanitari di rilevanza nazionale.
9. Le omissioni: quello che AIFA non ha detto
Uno dei capitoli più perturbanti del Working Paper documenta episodi di omissione deliberata di informazioni rilevanti da parte di AIFA. Si tratta di dati che, se fossero stati resi pubblici tempestivamente, avrebbero potuto influenzare la percezione della sicurezza vaccinale e la comunicazione istituzionale.
I casi documentati, la cui fonte è in parte costituita da inchieste giornalistiche del programma televisivo “Fuori dal coro” (Mediaset) e del quotidiano La Verità, sono i seguenti:
a) Silenzio sui fragili: AIFA ha taciuto riguardo alla mancanza di sperimentazione dei vaccini sui soggetti fragili — anziani con gravi comorbilità, immunocompromessi — nonostante questi costituissero il principale target della campagna vaccinale nella fase iniziale.
b) Censura del report emiliano-romagnolo: A gennaio 2021, la Regione Emilia Romagna aveva inviato ad AIFA, per approvazione prima della pubblicazione, un report che mostrava un tasso di segnalazione di reazioni avverse pari a 1.050 segnalazioni ogni 100.000 dosi — superiore alla media nazionale di 729. Con un’e-mail del 18 febbraio 2021 indirizzata alla AUSL di Bologna, AIFA rispose: “Riteniamo che tali rapporti debbano essere utilizzati esclusivamente ad uso interno. Raccomandiamo che non vengano divulgati o pubblicati.”
c) L’”uccidere il vaccino”: Il dirigente AIFA che aveva segnalato un eccesso di morte post-vaccinazione con AstraZeneca negli under 50 per reazioni avverse di natura cardiovascolare si è sentito rispondere, il 18 marzo 2021, dal Direttore dell’Agenzia Nicola Magrini che tali dati non dovevano essere divulgati perché “così si uccide il vaccino”.
d) Tasso elevato di AstraZeneca seconda dose: A maggio 2021, il tasso di segnalazione di eventi avversi per la seconda dose del vaccino Vaxzevria (AstraZeneca) risultava pari a 2.011 casi ogni 100.000 dosi — un dato che non fu reso pubblico.
e) Gli 11 casi nei lattanti: Nel giugno 2021 cominciarono ad arrivare le prime segnalazioni di reazioni avverse in lattanti che avevano ricevuto il latte da madri appena vaccinate. Nella bozza del sesto rapporto sulla sicurezza era stato inizialmente inserito il dato di 11 segnalazioni riferite ad altrettanti neonati. Il dato fu eliminato dalla versione definitiva del rapporto.
f) Il divieto di “mancanza di efficacia”: AIFA ha ripetutamente dato indicazione (nel gennaio 2021 e nel novembre 2022) di non utilizzare i termini “mancanza di efficacia” e “fallimento vaccinale” per descrivere un elevato numero di segnalazioni di inefficacia provenienti da Regione Umbria, dalla Liguria e dagli Spedali Civili di Brescia.
g) L’ostruzione alla farmacovigilanza attiva: Il 12 gennaio 2021, AIFA indicò che il progetto DigiCovid — che avrebbe dovuto avviare un sistema di farmacovigilanza attiva — “non deve essere considerato. Se vogliamo sopravvivere occorre imparare a non rispondere.”
Prese singolarmente, alcune di queste omissioni potrebbero essere giustificate con preoccupazioni di ordine comunicativo, con il timore di suscitare panico ingiustificato, con la necessità di verificare i dati prima della diffusione. Prese insieme, configurano un pattern difficile da leggere come casuale.
10. Grafici che mentono: la manipolazione visiva dei rischi
La comunicazione pubblica non avviene solo attraverso le parole e le tabelle. Gran parte della percezione del rischio si forma a livello inconscio, attraverso immagini, proporzioni, colori. Ed è su questo terreno che i rapporti AIFA e alcune infografiche istituzionali si rivelano particolarmente problematici.
10.1 I diagrammi dei sei rapporti AIFA
Nei primi sei rapporti di sorveglianza dei vaccini anti-COVID-19, AIFA ha utilizzato grafici a cerchi per visualizzare la proporzione tra reazioni avverse gravi e non gravi. In tutti e sei i rapporti, l’area del cerchio rappresentante le reazioni gravi era visivamente molto più piccola di quanto i dati numerici richiedessero.
Il caso più documentato riguarda il 6° rapporto: il cerchietto arancione rappresentante le reazioni gravi occupava visivamente il 2% dell’area totale, mentre il dato numerico effettivo era dell’11,9%. L’indagine giornalistica ha portato alla luce un’email interna di una dirigente AIFA che istruiva i grafici in modo esplicito: “L’area del cerchio delle manifestazioni gravi non sia proporzionata, potrebbe essere più piccola.”
Non si tratta di un errore grafico: è una scelta consapevole, documentata per iscritto, finalizzata a ridurre la percezione psicologica del rischio. Dal 7° rapporto in poi AIFA ha modificato il tipo di diagramma, rappresentando le proporzioni in modo corretto.
10.2 L’infografica del Piemonte
Sulla pagina Facebook della Regione Piemonte, il 7 gennaio 2022, fu pubblicata un’infografica con il titolo “Mortalità 12 volte più alta per gli over 50 non vaccinati”. I tre cerchi mostravano rispettivamente: il gruppo dei non vaccinati (205.000 persone), il gruppo dei vaccinati (1,9 milioni) e i morti (211). Il cerchio dei morti aveva un’area quasi uguale a quella del cerchio dei non vaccinati, pur rappresentando solo 211 individui contro 205.000.
L’effetto visivo era di amplificare enormemente la percezione del rischio per i non vaccinati, inducendo l’osservatore — a livello inconscio — a sovrastimare la probabilità di morire da non vaccinato. I numeri reali raccontavano una storia diversa: 119 morti ogni 205.000 non vaccinati (0,058%) contro 92 morti ogni 1.900.000 vaccinati (0,0048%).
10.3 L’infografica della Toscana
Sulla pagina Facebook del Presidente della Regione Toscana Eugenio Giani fu pubblicata un’infografica sulla terapia intensiva in cui le figurine stilizzate di persone cambiavano valore a seconda del gruppo rappresentato. Per i non vaccinati, ogni figurina valeva circa 18.444 individui; per i vaccinati, ogni figurina ne valeva 16.260. Ma quando si arrivava ai ricoverati in terapia intensiva — 13 non vaccinati contro 2 vaccinati — ogni figurina rappresentava un individuo.
Il risultato visivo era che il rischio percepito di finire in terapia intensiva da non vaccinato appariva superiore al 50% (13 figurine su 20), mentre quello reale era 13 su 368.875. Una manipolazione visiva così potente da risultare quasi inimmaginabile in un documento ufficiale.
11. Un bias strutturale, non episodico
La conclusione del Working Paper DISIA è formulata con la sobrietà tipica del linguaggio accademico, ma il suo contenuto è dirompente:
“Il quadro che ne scaturisce mostra come l’informazione statistica istituzionale sui vaccini anti-COVID-19 abbia presentato squilibri sistematici nella direzione della sovrastima dei benefici e della sottostima dei rischi associati alla vaccinazione. Sebbene non si possa escludere a priori che vi siano stati anche errori di segno opposto, il fatto che nessuno di questi sia emerso nell’analisi suggerisce l’esistenza di un bias strutturale nella produzione e comunicazione dei dati.”
Sistematico. Non casuale, non episodico, non riconducibile a incompetenze isolate. Ogni errore documentato punta nella stessa direzione: benefici sovrastimati, rischi sottostimati.
Gli autori si affrettano a precisare — e la precisazione è importante — che questo lavoro non mette in discussione l’utilità generale delle campagne vaccinali. Ma mette in discussione il modo in cui queste campagne sono state comunicata, giustificate e monitorate. E questo è esattamente ciò che una scienza responsabile deve fare.
12. Le condizioni strutturali del problema: conflitti di interesse e dipendenza economica
Nessun’analisi dei fallimenti della farmacovigilanza e della comunicazione istituzionale sarebbe completa senza considerare il contesto istituzionale in cui questi enti operano.
Il Working Paper nota che AIFA si finanzia in parte attraverso le autorizzazioni erogate alle case farmaceutiche. La stessa EMA (Agenzia Europea dei Medicinali), da cui AIFA dipende per le decisioni regolatorie, riceve oltre il 90% del suo budget dalle tasse e dagli oneri versati dalle stesse aziende farmaceutiche che è chiamata a vigilare. Si tratta di una configurazione che, nella letteratura sul conflitto di interesse, viene definita “regulatory capture” — la cattura del regolatore da parte del regolato.
Non si tratta di una cospirazione: si tratta di un sistema di incentivi strutturalmente distorto, che merita una riforma radicale. Il controllore non può dipendere economicamente dai soggetti che controlla.
13. Cosa è necessario cambiare
Sulla base dell’analisi condotta, il Working Paper suggerisce alcune direzioni di riforma che appaiono improcrastinabili:
1. Farmacovigilanza attiva obbligatoria: ogni nuovo prodotto farmacologico introdotto in campagna di massa deve essere monitorato con sistemi di sorveglianza attiva su campioni rappresentativi della popolazione vaccinata, non affidarsi alla segnalazione spontanea.
2. Indipendenza finanziaria degli enti regolatori: AIFA ed EMA devono essere finanziate esclusivamente con fondi pubblici, interrompendo la dipendenza economica dai produttori farmaceutici.
3. Accesso incondizionato ai dati: i database come l’Anagrafe Nazionale Vaccini devono essere accessibili ai ricercatori indipendenti in forma anonimizzata, senza la necessità di ricorrere a sentenze del TAR. La sentenza n. 12013/2023 ha dimostrato che i dati esistono ma che la loro consegna avviene solo per coercizione giudiziaria — e che anche dopo la consegna la loro qualità è insufficiente.
4. Obbligo di riportare ARR e NNV: ogni comunicazione istituzionale sull’efficacia vaccinale deve includere, accanto alla riduzione del rischio relativo, anche la riduzione del rischio assoluto e il numero necessario da vaccinare.
5. Proporzionalità grafica garantita: grafici e infografiche istituzionali devono rispettare rigorose proporzioni geometriche, con procedure di validazione esterna che impediscano le manipolazioni documentate.
6. Riforma dei criteri di causalità: l’algoritmo OMS per la valutazione del nesso causale tra vaccinazione ed eventi avversi deve essere sostituito o integrato con approcci probabilistici che quantifichino il livello di incertezza, invece di categorizzare i casi in modo binario.

Conclusione: la statistica è un atto politico
Questo Working Paper sarà probabilmente ignorato nei canali istituzionali. Sarà attaccato come “anti-vaccinista” da chi non si prenderà la briga di leggerlo fino in fondo. I suoi autori — accademici rispettati, pubblicati su riviste internazionali — saranno probabilmente classificati in categorie comode, per rendere più facile non rispondere ai loro argomenti.
Ma gli argomenti ci sono. Sono misurabili, replicabili, documentati. Il bias dei 14 giorni è un’equazione, non un’opinione. Il divario tra farmacovigilanza passiva e attiva è un dato, non un’ideologia. L’email che chiedeva di ridurre l’area del cerchio è un documento, non una congettura.
La pandemia di COVID-19 ha rappresentato il più grande stress test della comunicazione scientifica nella storia recente. Il test ha rivelato fragilità profonde: nella struttura di incentivi delle agenzie regolatorie, nella cultura istituzionale della trasparenza, nella qualità metodologica dei sistemi di sorveglianza, nel coraggio della comunità scientifica di sollevare domande scomode in tempi di emergenza.
L’integrità statistica non è un dettaglio tecnico. È la condizione necessaria affinché le decisioni di salute pubblica siano legittime — non solo efficaci, non solo ben intenzionate, ma giustificabili di fronte ai cittadini su cui si applicano. Quando questa condizione viene meno, non si perde solo la qualità di un dato. Si perde qualcosa di più difficile da recuperare: la fiducia che le istituzioni meritano di avere, e che solo la trasparenza può restituire.
Note metodologiche
Il presente articolo si basa esclusivamente sul documento accademico “L’informazione statistica sui vaccini anti-COVID-19. Il caso Italia tra errori, mistificazioni e omissioni” (DISIA Working Paper 2025/10) e sulle fonti bibliografiche ivi citate. Alcune informazioni relative alle inchieste giornalistiche (programma “Fuori dal coro”, quotidiano La Verità) sono riportate come citate dagli autori del Working Paper e non sono state verificate in modo indipendente dalla redazione. Il tono critico dell’articolo riflette le conclusioni degli autori del paper, che dichiarano esplicitamente l’assenza di conflitti di interesse e di finanziamenti esterni.
Bibliografia e riferimenti
(Le voci bibliografiche seguono l’ordine di citazione nel documento originale. I link sono verificati alla data di pubblicazione di questo articolo.)
1. Baccini M., Mealli F., Rampichini C. (2021), Misure statistiche per la valutazione dell’efficacia di un vaccino, Unifimagazine, 11 gennaio 2021.
2. Olliaro P., Torreele E., Vaillant M. (2021), COVID-19 vaccine efficacy and effectiveness — the elephant (not) in the room, The Lancet Microbe. https://doi.org/10.1016/S2666-5247(21)00069-0
3. Cheli B. (2021), Alcune considerazioni sulla misura di efficacia del vaccino Comirnaty della Pfizer-BioNTech, Discussion Papers del Dipartimento di Economia e Management, Università di Pisa, n. 270. http://www.ec.unipi.it/ricerca/discussion-papers
4. Doshi P. (2021), Pfizer and Moderna’s “95% Effective” Vaccines — We Need More Details and the Raw Data, The BMJ. https://blogs.bmj.com/bmj/2021/01/04/peter-doshi-pfizer-and-modernas-95-effective-vaccines-we-need-more-details-and-the-raw-data/
5. Polack F.P. et al. (2020), Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine, N Engl J Med 383:2603-2615. https://doi.org/10.1056/NEJMoa2034577
6. Thomas S.J. et al. (2021), Safety and Efficacy of the BNT162b2 mRNA Covid-19 Vaccine through 6 Months, N Engl J Med 385:1761-1773. https://doi.org/10.1056/NEJMoa2110345
7. Thacker P.D. (2021), Covid-19: Researcher Blows the Whistle on Data Integrity Issues in Pfizer’s Vaccine Trial, BMJ 375:n2635. https://doi.org/10.1136/bmj.n2635
8. Coombes R., Davies M. (2022), Facebook versus the BMJ: When Fact Checking Goes Wrong, BMJ 376:o95. https://doi.org/10.1136/bmj.o95
9. Quinn G.A. et al. (2025), What Lessons can Be Learned From the Management of the COVID-19 Pandemic?, Int J Public Health 70:1607727. https://doi.org/10.3389/ijph.2025.1607727
10. Fenton N.E., Neil M. (2023), The Illusion of Vaccine Efficacy Revisited, Substack. https://wherearethenumbers.substack.com/p/the-illusion-of-vaccine-efficacy
11. Neil M., McLachlan S., Fenton N. (2024), The Extent and Impact of Vaccine Status Miscategorisation on Covid-19 Vaccine Efficacy Studies, medRxiv. http://medrxiv.org/content/early/2024/03/25/2024.03.09.24304015.abstract
12. Alessandria M., Malatesta G.M., Berrino F., Donzelli A. (2024), A Critical Analysis of All-Cause Deaths during COVID-19 Vaccination in an Italian Province, Microorganisms 12. https://doi.org/10.3390/microorganisms12071343
13. Berrino F., Donzelli A., Bellavite P., Malatesta G. (2023), COVID-19 vaccination and all-cause and non-COVID-19 mortality. A revaluation of a study carried out in an Italian Province, Epidemiol Prev 47:374-378. https://doi.org/10.19191/EP23.6.A643.075
14. Fürst T. et al. (2024), Does the healthy vaccinee bias rule them all? Association of COVID-19 vaccination status and all-cause mortality from an analysis of data from 2.2 million individual health records, Int J Infect Dis 142:106976. https://doi.org/10.1016/j.ijid.2024.02.019
15. Fung K., Jones M., Doshi P. (2023), Sources of Bias in Observational Studies of Covid-19 Vaccine Effectiveness, J Eval Clin Pract 30:30-36. https://doi.org/10.1111/jep.13839
16. Brown C.M. et al. (2021), Outbreak of SARS-CoV-2 Infections, Including COVID-19 Vaccine Breakthrough Infections, Associated with Large Public Gatherings — Barnstable County, Massachusetts, July 2021, MMWR 70(31):1059-1062. https://doi.org/10.15585/mmwr.mm7031e2
17. AIFA (2021a), Rapporto sulla Sorveglianza dei vaccini COVID-19, n. 3, 27/12/2020 – 26/03/2021. https://www.aifa.gov.it
18. AIFA (2021b), Rapporto sulla Sorveglianza dei vaccini COVID-19, n. 5, 27/12/2020 – 26/05/2021. https://www.aifa.gov.it
19. AIFA (2021c), Rapporto sulla Sorveglianza dei vaccini COVID-19, n. 6, 27/12/2020 – 26/06/2021. https://www.aifa.gov.it/documents/20142/1315190/Rapporto_sorveglianza_vaccini_COVID-19_6.pdf
20. AIFA (2022), Rapporto annuale sulla sicurezza dei vaccini anti-COVID-19 (n. 10), 27/12/2020 – 26/12/2021. https://www.aifa.gov.it
21. AIFA (2023), Rapporto sulla Sorveglianza dei vaccini COVID-19, n. 14, 27/12/2020 – 26/12/2022. https://www.aifa.gov.it
22. AIFA (2025), Rapporto Vaccini 2023 — La sorveglianza postmarketing dei vaccini in Italia. https://www.aifa.gov.it/-/rapporto-vaccini-2023
23. ISS (2021), Bollettino di sorveglianza integrata COVID-19, aggiornamento nazionale 14 luglio 2021. https://www.epicentro.iss.it/coronavirus/bollettino/Bollettino-sorveglianza-integrata-COVID-19_14-luglio-2021.pdf
24. ISS (2022), Infezioni da SARS-CoV-2, ricoveri e decessi associati a COVID-19 direttamente evitati dalla vaccinazione. Nota Tecnica, 31 gennaio 2022. https://www.iss.it/documents/20126/6703853/NT_Eventi+evitati+COVID19_LAST.pdf
25. Baden L.R. et al. (2021), Efficacy and Safety of the mRNA-1273 SARS-CoV-2 Vaccine, N Engl J Med 384:403-416. https://doi.org/10.1056/NEJMoa2035389
26. Hause A.M. et al. (2022), Safety Monitoring of Pfizer-BioNTech COVID-19 Vaccine Booster Doses Among Children Aged 5-11 Years, MMWR 71:1047-1051. https://doi.org/10.15585/mmwr.mm7133a3
27. Rosenblum H.G. et al. (2022), Safety of mRNA vaccines administered during the initial 6 months of the US COVID-19 vaccination programme, Lancet Infect Dis 22(6):802-812. https://doi.org/10.1016/S1473-3099(22)00054-8
28. Hesse E.M. et al. (2023), COVID-19 Vaccine Safety First Year Findings in Adolescents, Pediatrics 151. https://doi.org/10.1542/peds.2022-060295
29. Bellavite P. (2021), Renin-Angiotensin System, SARS-CoV-2 and Hypotheses about Adverse Effects Following Vaccination, EC Pharmacology and Toxicology 9:1-10. https://doi.org/10.31080/ecpt.2021.09.00592
30. Bellavite P., Donzelli A., Isidoro C. (2024), The WHO Algorithm for Causality Assessment of Adverse Effects Following Immunization with Genetic-Based Anti-COVID-19 Vaccines: Pitfalls and Suggestions for Improvement, J Clin Med 13(23):7291. https://doi.org/10.3390/jcm13237291
31. Cheli B., Foschi R., Iodice A., Serravalle E. (2022), Considerazioni critiche sul confronto tra decessi attesi e osservati dopo la vaccinazione contenuto nel 5° Rapporto AIFA sulla Sorveglianza dei vaccini COVID-19, Discussion Papers Università di Pisa, n. 285. http://www.ec.unipi.it/ricerca/discussion-papers
32. Baccini M., Cheli B., Foschi R. et al. (2022), Considerazioni critiche sul confronto tra decessi osservati e attesi dopo la vaccinazione nel 10° Rapporto AIFA, Discussion Papers Università di Pisa, n. 286. http://www.ec.unipi.it/ricerca/discussion-papers
33. Baccini M., Cheli B., Foschi R. et al. (2023a), Critic Assessment on Observed vs Expected Vaccine-related Mortality Shown in the 10th AIFA Report on COVID-19 Vaccine Surveillance in Italy, Journal of Statistics: Advances in Theory and Applications 28(1):1-10. http://dx.doi.org/10.18642/jsata_7100122279
34. Baccini M., Cheli B., Florean E., Foschi R., Melacarne L., Trambusti G. (2023b), Analisi della qualità dei dati sulla mortalità dei vaccinati contro il Covid-19 rilasciati dal Ministero della Salute a seguito della sentenza n. 12013/2023 del TAR del Lazio, DISIA Working Paper n. 11/2023. https://labdisia.disia.unifi.it/area01/abstract_wp_disia.php?anno=2023#wp_disia_2023_11
35. Chalupka A. et al. (2024), Effectiveness of a fourth SARS-CoV-2 vaccine dose in previously infected individuals from Austria, Eur J Clin Invest 54:e14136. https://doi.org/10.1111/eci.14136
36. Chemaitelly H. et al. (2023), Long-term COVID-19 booster effectiveness by infection history and clinical vulnerability and immune imprinting: a retrospective population-based cohort study, Lancet Infect Dis 23:816-827. https://doi.org/10.1016/S1473-3099(23)00058-0
37. Ioannidis J.P.A. et al. (2025), Global Estimates of Lives and Life-Years Saved by COVID-19 Vaccination During 2020-2024, JAMA Health Forum 6:e252223. https://doi.org/10.1001/jamahealthforum.2025.2223
38. Schmeling M., Manniche V., Hansen P.R. (2023), Batch-dependent safety of the BNT162b2 mRNA COVID-19 vaccine, Eur J Clin Invest 53(8):e13998. https://doi.org/10.1111/eci.13998
39. Manniche V., Schmeling M., Gilthorpe J.D., Hansen P.R. (2024), Reports of batch-dependent suspected adverse events of the BNT162b2 mRNA COVID-19 vaccine: Comparison of results from Denmark and Sweden, Medicina 60(8):1343. https://doi.org/10.3390/medicina60081343
40. Puliyel J., Naik P. (2018), Revised World Health Organization (WHO)’s causality assessment of adverse events following immunization — a critique, F1000Res 7:243. https://doi.org/10.12688/f1000research.13694.2
41. Deutscher B. et al. (2024), A scoping review of the clinical utility of adverse drug reaction causality analysis tools for use in the hospital setting, Expert Rev Clin Pharmacol 17(12):1127-1148. https://doi.org/10.1080/17512433.2024.2429677
42. Jackson L.A. et al. (2006), Evidence of bias in estimates of influenza vaccine effectiveness in seniors, Int J Epidemiol 35(2):337-44. https://doi.org/10.1093/ije/dyi274
43. TAR Lazio, Sentenza n. 12013/2023 — ordinanza di rilascio dati anonimizzati dell’Anagrafe Nazionale Vaccini al richiedente Avv. Lorenzo Melacarne.
44. OMS (2022), Public Health Surveillance for COVID-19 — Interim Guidance, 22 July 2022. https://www.who.int/publications/i/item/WHO-2019-nCoV-SurveillanceGuidance-2022.2
45. EMA — Informazioni sul finanziamento dell’Agenzia. https://www.ema.europa.eu/en/about-us/how-we-work/governance-reporting/funding
46. Regione Puglia — Sorveglianza attiva vaccino anti-meningococco B. https://www.sanita.puglia.it/documents/20182/215250104/11_MenB_SorveglianzaAggiornamento_31_03_23.pdf
47. Regione Puglia — Report sorveglianza attiva MPRV. https://www.sanita.puglia.it/documents/20182/77457934/Report_sorveglianza_attiva_MPRV_120919.pdf
48. Baccini M., Bagnato A., Bellavite P., Cheli B., Donzelli A., Foschi R., Gregori M., Trambusti G. (2025), L’informazione statistica sui vaccini anti-COVID-19. Il caso Italia tra errori, mistificazioni e omissioni, DISIA Working Paper 2025/10, Università di Firenze. (Documento fonte principale di questo articolo.)

Lasciate il vostro commento